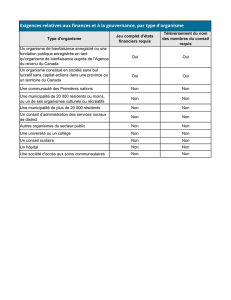
normes pour l`agrément des programmes de médecine familiale

1
©2013 Le Collège des médecins de famille du Canada (CMFC).
Tous droits réservés. Ce document peut être téléchargé et imprimé à des fins pédagogiques, mais
ne peut pas être archivé dans une base de données ou un système d’extraction électronique
quelconque sans l’autorisation écrite du Collège des médecins de famille du Canada.
Pour de plus amples renseignements, veuillez communiquer avec le Service de l’éducation.
Le Service de l’éducation
Le Collège des médecins de famille du Canada
2630, avenue Skymark
Mississauga ON L4W 5A4
Téléphone : 905 629-0900
Télécopieur : 905 629-0893
Courriel : [email protected]
Ces règlements remplacent les versions publiées antérieurement et peuvent être modifiés.
ISBN 978-1-897268-30-8

2
Table des matières
APERÇU DU PROCESSUS D’AGRÉMENT ................................................................... 4
ORGANISATION DU PROCESSUS ................................................................................. 5
Introduction au Livre rouge : médecine de famille ............................................................ 7
NORMES PARTICULIÈRES APPLICABLES AUX PROGRAMMES DE RÉSIDENCE
EN MÉDECINE DE FAMILLE AGRÉÉS PAR LE CMFC ........................................... 8
NORME B.1 : STRUCTURE ET SOUTIEN ADMINISTRATIFS ................................ 8
NORME B.2 : BUTS ET OBJECTIFS ............................................................................. 13
NORME B.3 : L’ENVIRONNEMENT D’APPRENTISSAGE ..................................... 14
NORME B.4 : RESSOURCES .......................................................................................... 16
NORME B.5 : CONTENU CLINIQUE, PÉDAGOGIQUE ET SCIENTIFIQUE DU
PROGRAMME .................................................................................................................. 20
NORME B.6 : ÉVALUATION DE LA PERFORMANCE DES RÉSIDENTS ........... 28
COMPÉTENCES AVANCEÉS : NORMES POUR L’AGRÉMENT DES PROGRAMMES
DE RÉSIDENCE EN COMPÉTENCES AVANCÉES AGRÉÉS PAR LE CMFC ..... 32
MÉDECINE FAMILIALE/MÉDECINE D’URGENCE : NORMES D’AGRÉMENT DES
PROGRAMMES DE MÉDECINE FAMILIALE/ MÉDECINE D’URGENCE ......... 35
SOINS AUX PERSONNES ÂGÉES : NORMES POUR L’AGRÉMENT DES
PROGRAMMES DE SOINS AUX PERSONNES ÂGÉES ........................................... 44
ANESTHÉSIOLOGIE EN MÉDECINE FAMILIALE : NORMES POUR L’AGRÉMENT
DES PROGRAMMES DE MÉDECINE FAMILIALE/ ANESTHÉSIOLOGIE (MF-A)
.............................................................................................................................................. 51
CLINICIEN ÉRUDIT : NORMES POUR L’AGRÉMENT DU PROGRAMME DU
CLINICIEN ÉRUDIT ........................................................................................................ 63

3
MÉDECINE PALLIATIVE : NORMES SPÉCIFIQUES D’AGRÉMENT DES
PROGRAMMES D’UNE ANNÉE DE FORMATION SUPPLÉMENTAIRE EN
MÉDECINE PALLIATIVE .............................................................................................. 67
CATÉGORIES D’AGRÉMENT ...................................................................................... 81
PROCÉDURE POUR EN APPELER D’UNE DÉCISION D’AGRÉMENT ............... 84
MARCHE À SUIVRE POUR IMPOSER UNE DÉCISION DÉFAVORABLE .......... 85

4
APERÇU DU PROCESSUS D’AGRÉMENT
L'agrément des programmes de résidence par le Comité d'agrément par le Collège des médecins
de famille du Canada (CMFC) vise essentiellement deux objectifs : attester de la qualité
éducative des programmes approuvés et assurer une uniformité et une transférabilité suffisantes
pour permettre aux résidents de partout au pays de se qualifier, à titre de résidents admissibles,
aux examens du CMFC. L'agrément est volontaire et les visites sont effectuées à la demande des
facultés de médecine des universités canadiennes. Aux fins de l'agrément, le CMFC prendra en
considération seulement les programmes de résidence en médecine familiale et en compétences
avancées offerts dans les départements de médecine de famille rattachés aux facultés de
médecine des universités canadiennes. Les programmes en soins palliatifs sont également
admissibles à un agrément dans le cadre d’un processus conjoint avec le Collège royal des
médecins et chirurgiens du Canada (le Collège royal).
Dans le présent document, les mots « doit » et « devrait » ont été choisis avec soin. Le mot
« doit » indique que le Comité d'agrément est d'avis que le programme doit absolument se
conformer à cette norme s'il veut recevoir l'agrément. L'usage du mot « devrait » indique que
l'attribut est considéré hautement désirable et que le Comité déterminera si son absence risque
d'avoir des répercussions négatives sur l'observance des autres exigences entourant l'agrément.
Ces normes sont parfois délibérément décrites d'une manière qui ne permet pas leur
quantification ou leur définition précise, car l’évaluation est de nature plutôt qualitative et peut
seulement être réalisée par le jugement professionnel de personnes qualifiées.
Des règles et des critères trop rigides comportent un potentiel restrictif; le CMFC a
reconnu ce risque et, pour éviter toute rigueur excessive, favorise la promotion d’une
communication libre entre le Collège, les facultés de médecine et les résidents. Tous les résidents
doivent avoir l’opportunité d’atteindre leur plein potentiel; c’est pourquoi on encourage
l’innovation pour atteindre ce but.

5
ORGANISATION DU PROCESSUS
La responsabilité de l'agrément des programmes de résidence incombe au Comité d'agrément du
Collège. Pour recevoir l'agrément, les programmes doivent, selon le jugement du comité,
satisfaire aux normes nationales décrites dans ce document.
Le Comité d'agrément utilise un processus d'agrément qui comporte deux éléments : une
évaluation de la demande d'agrément qui décrit le programme de résidence et ses ressources,
ainsi qu’une visite sur place. Des représentants de ce comité se rendent sur place pour visiter les
programmes de résidence, selon un cycle de six ans ou selon les recommandations du comité.
En préparation à chaque visite d'agrément, le Collège communique avec le bureau du vice-
doyen aux études postdoctorales de la faculté concernée afin de déterminer les dates de la visite,
de discuter de la documentation requise avant la visite et d'organiser l'horaire. L'équipe
d'agrément sélectionnée par le Comité d'agrément du Collège sera habituellement composée d'au
moins deux membres du comité et d'un vice-doyen aux études postdoctorales d'une faculté de
médecine canadienne. De plus, l'équipe est souvent accompagnée de représentants d'autres
organismes tels la Fédération des Ordres des médecins du Canada, l'Association canadienne des
internes et résidents ou la Fédération des médecins résidents du Québec, ainsi que de membres
du personnel du Collège des médecins de famille du Canada.
Suivant la visite effectuée par l'équipe d'agrément, un rapport est rédigé et envoyé à
l'université dans les six semaines suivantes. Le rapport contient les observations et les
recommandations de l'équipe d'agrément. Il est fourni à l'université afin que celle-ci puisse
corriger les erreurs ou omissions et qu’elle fasse connaître directement ses réactions suite aux
recommandations formulées par l'équipe d'agrément. Cette dernière fait également une
recommandation à l'université et au Comité d'agrément concernant le statut d'agrément à
accorder au programme de formation.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
1
/
89
100%