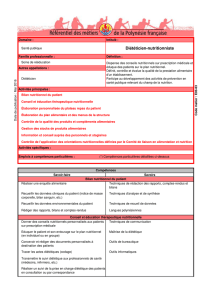
Recommandations et organisation autour du repas [Mode de

Recommandations et
organisation autour du repas
Journée des Directeurs d’E.H.P.A.D.
16/10/2008
Aurélie Baptiste
Diététicienne LINUT

Objectifs nutritionnels à atteindre
• Fixés par le GEM RCN (Groupe d’Étude des Marchés de
Restauration Collective et de Nutrition) depuis mai 2007, ancien
GPEM DA (Groupe Permanent d’Études des Marchés des Denrées
Alimentaires)
• But : améliorer la qualité des repas
•
Objectifs
•
Objectifs
à atteindre :
- augmenter la consommation de fruits, de légumes et de
féculents,
- diminuer les apports lipidiques et rééquilibrer la
consommation des graisses,
- assurer la couverture des besoins en protéines et en
calcium

Recommandations pour
l’élaboration des menus
l’élaboration des menus

Servir des repas équilibrés
• But : respecter l’équilibre alimentaire/besoins nutritionnels,
varier les préparations
• Moyen : utilisation d’un plan alimentaire (≥4 semaines)
• Composition des repas :
- 1 source protidique,
-
1 source de
fibres
,
-
1 source de
fibres
,
- 1 source glucidique (amidon),
- 1 source calcique,
- 1 source vitaminique (vit C) : 1 fois/j
Auxquelles on ajoute - 1 source lipidique,
- 1 source hydrique,
- 1 source de plaisir (sucre)

• Proposer des plats de remplacement :
- en respectant l’équilibre alimentaire du repas,
-choix systématique des mêmes aliments par le résident
alimentation insuffisamment variée et risque de gaspillage
• Menus validés par :
- le médecin coordonnateur ou
-
un professionnel compétent en nutrition
-
un professionnel compétent en nutrition
• Répartition alimentaire = 4 repas
- petit déjeuner : 20-25% de l’AEJ,
- déjeuner : 30-35% de l’AEJ,
- goûter : 10% de l’AEJ,
- dîner : 30-35% de l’AEJ
AEJ : Apport Énergétique Journalier
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%