MSI - ffcd

Quels marqueurs moléculaires au moment du
diagnostic initial d’un cancer colorectal ?
Journée de Printemps de la FFCD, La Roche sur Yon – 24 juin 2016
Astrid Lièvre
Service des Maladies de l’Appareil Digestif
CHU Pontchaillou –Rennes
Université Rennes 1

Au diagnostic de CCR : quels marqueurs moléculaires utiles ?
•Marqueurs moléculaires ayant un intérêt:
- Diagnostique
- Pronostique
- Prédictif de la réponse et de la toxicité des TTT
•2 types de marqueurs moléculaires
Somatiques (tumeur) Constitutionnels (sang)
Altérations génétiques présentes
uniquement au niveau des cellules tumorales
Altérations génétiques présentes au niveau de
toutes les cellules de l’organisme

Deux situations différentes
•Cancer colorectal localisé
•Cancer colorectal métastatique

Marqueur(s) moléculaire(s)
ayant un intérêt dans le
diagnostic de syndrome de
prédisposition héréditaire
Diagnostic de cancer colorectal,
quel que soit le stade
A quel(s) marqueur(s) moléculaire(s) faut-il penser?

• Mutation constitutionnelle d’un gène MMR
(MLH1, MSH2 ++ > MSH6 >> PMS2)
•Hyperméthylation somatique du promoteur du gène MLH1
Caractéristique de 15% des CCR sporadiques
Sujet âgé, femmes
Cancer proximal = colique droit (en amont de l’angle gauche)
Mutation somatique du gène BRAF (V600E) dans 40-50% des cas
Phénotype moléculaire constant mais non spécifique du syndrome de Lynch
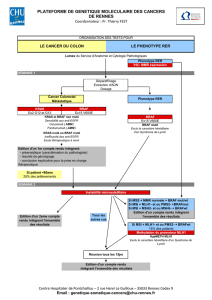
Instabilité des microsatellites et syndrome de Lynch
Caractéristique du syndrome de Lynch (3-5% des CCR)
MSI: mécanismes moléculaires en cause
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
1
/
35
100%