Bilan et rééducation tr degl - Geronto


La dysphagie chez la personne
âgée
Le vieillissement ne provoque pas en soi
de troubles de la déglutition
Avec l’âge, augmentation de certaines
pathologies qui vont entraîner des
perturbations dans la déglutition
Nombre important de patients
dysphagiques en institutions
Pour une partie de ces patients, la
dysphagie est à l’origine de problèmes
respiratoires graves

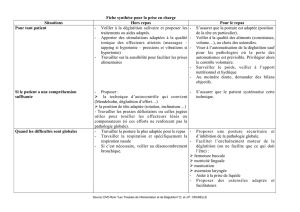
Mesures prises contre ces
troubles
Souvent, mesures essentiellement prises
suite à un épisode d’« étouffement ».
Mesures: texture mixée et eau épaissie
Problème: alimentation peu attractive avec
risque de diminution de la consommation
alimentaire
Alimentation trop simplifiée la plupart du temps
Par contre, l’attention aux petites FR n’est
pas suffisante(risque de pneumopathie).

L’orthophoniste peut participer
à la prise en charge de ces
patients
Par une évaluation approfondie du trouble de
la déglutition, du danger et des possibilités du
patients.
Par la mise en place d’actions adaptées pour
faciliter, sécuriser et améliorer la déglutition.
Par une réflexion globale en équipe
pluridisciplinaire sur le dépistage des patients
et les adaptations nécessaires /trouble
Dans le cadre de l’éducation thérapeutique

Le bilan orthophonique
comprend:
Recueil d’information sur le patient et sa
pathologie: facteurs pouvant contribuer
ou aggraver la dysphagie et
conséquences du trouble
Examen des structures anatomiques
entrant dans la déglutition et des
capacités fonctionnelles du temps oral
et du temps pharyngé
Des essais de déglutition
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%