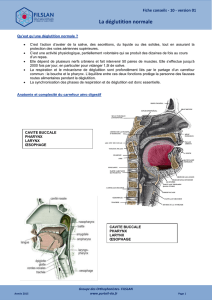
Synt pour la prise en charge

Fiche synthèse pour la prise en charge
Situations
Hors repas
Pour le repas
Pour tout patient
Si le patient a une compréhension
suffisante
- Veiller à la déglutition salivaire et proposer les
traitements ou aides adaptés.
- Apporter des stimulations adaptées à la qualité
tonique des effecteurs atteints (massages –
tapping si hypotonie – pressions et vibrations si
hypertonie)
- Travailler sur la sensibilité pour faciliter les prises
alimentaires
- Proposer :
la technique d’autocontrôle qui convient
(Mendelsohn, déglutition d’effort…)
la position de tête adaptée (rotation, inclinaison…)
- Travailler les praxies déficitaires ou celles jugées
utiles pour tonifier les effecteurs lésés ou
compensateurs (si ces efforts ne renforcent pas la
pathologie globale).
- S’assurer que la posture est adaptée (position
de la tête en particulier).
- Veiller à la qualité des aliments (consistance,
volume…), au choix des ustensiles.
- Viser à l’automatisation de la déglutition sauf
pour les pathologies où la perte des
automatismes est prévisible. Privilégier alors
le contrôle volontaire.
- Surveiller le poids, veiller à l’apport
nutritionnel et hydrique
- Au moindre doute, demander des bilans
objectifs.
- S’assurer que le patient systématise cette
technique.
Quand les difficultés sont globales
- Travailler la posture la plus adaptée pour le repas
- Travailler la respiration et spécifiquement la
respiration nasale
- Si c’est nécessaire, veiller au désencombrement
bronchique.
- Proposer une posture sécuritaire et
d’inhibition de la pathologie globale.
- Faciliter l’enchaînement moteur de la
déglutition (on ne facilite que ce qui doit
l’être) :
fermeture buccale
motricité linguale
mastication
ascension laryngée
- Aider à la prise de liquide
- Proposer des ustensiles adaptés et
facilitateurs
Source: DVD Rom "Les Troubles de l'Alimentation et de Déglutition" D. et J.P. CRUNELLE

Si le patient n’est pas autonome
- Penser que de nombreux patients ont un reflux
gastro oesophagien. Ce reflux ainsi que la
déglutition salivaire peuvent être à l’origine de
fausses routes veiller à une installation
sécuritaire même en dehors des repas.
- Veiller à la qualité de l’environnement
- Privilégier au maximum l’autonomie, même
si elle est aidée.
- Trouver une installation de confort (qui ne
renforce pas la pathologie du patient) pour la
personne qui donne le repas.
- Ne pas oublier que pour certains patients le
temps de digestion est long et peut amener à
modifier l’organisation des repas.
- S’assurer que toute personne qui aide au
repas est bien informée.
Si l’alimentation per os n’est pas possible
- Travailler régulièrement la sensibilité intrabuccale
- Essayer de maintenir ou de proposer une
alimentation plaisir (selon avis médical)
- Tout projet de rééducation repose sur une évaluation précise, pluridisciplinaire si nécessaire, menée hors repas et au cours du repas.
- Pour certains patients, on vise à faciliter une nouvelle fonction (jeune enfant en particulier) le projet est établi en termes de progrès ; on cherche le
rapprochement maximal de la norme, en privilégiant sécurité et plaisir.
- Pour d’autres, on cherche à récupérer une fonction perdue (AVC, chirurgie). On tient compte des goûts, des habitudes, de la culture du patient.
- Pour d’autres enfin, il s’agit de ralentir la régression, de maintenir autonomie et fonction le plus longtemps possible, même si elles sont facilitées ; il
est essentiel de préparer patient et famille à l’évolution, de savoir en parler et là encore de respecter autant que faire se peut le désir du patient.
Source: DVD Rom "Les Troubles de l'Alimentation et de Déglutition" D. et J.P. CRUNELLE
1
/
2
100%