Anesthésie du coronarien

1
Anesthésie de l’insuffisant cardiaque
Définition : L’insuffisant cardiaque est un patient dont le myocarde est
incapable d’assurer à l’effort et /ou au repos un débit cardiaque adapté aux
besoins en oxygène de l’organisme.
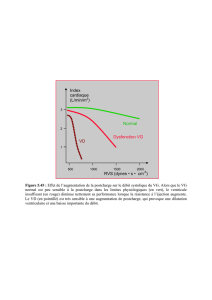
Rappel physiopathologique :
QC dépend de la précharge, l’inotropisme, la FC et la postcharge.
C’est un cercle vicieux
Elévation chronique de POG HTAP IVD
L’insuffisant cardiaque s’autoaggrave et devient sensible aux variations de
précharge et postcharge
Etiologies principales
Cardiopathies ischémiques : 1ère cause 70%
HTA
Vieillissement
Diabète

2
Evaluation des risques peri-op
Classification NYHA (1 4)
Signes cliniques d’insuff. Cardiaque
Radio thoracique et rapport cœur / poumon > 60%
FEVG < 40%
Echo cardio, ECG (TDR, BBG), Biologie (K+, créat, HB > 10gr/dl)
Risques lies à la chirurgie
Élevé (> 5%) : lourde, urgence, vieillard
Intermédiaire (1 à 5 %) : digestive, thoracique, cervicale,
orthopédie, prostate
Faible (<1%) : ophtalmologie, endoscopie, périph.
Risques lié au patient
Rassurant : IC compensé stable, FEVG > 40%
Inquiétant : IC mal compensé, FEVG < 40%, avis cardiologique
Gestion des TTT
IEC
Risqué d’HypoTA per-anesthésique
Durée action plusieurs jours
Stop la veille au matin
Béta-bloquants
Effet rebond à l’arrêt
Continuer le matin de l’intervention
Diurétiques
Hypovolémie fréquente
Stop 24 – 48 h avant
Digoxine
Rythme sinusal : stop 48 h
AC/FA : continuer le matin de l’intervention
AVK
Risque MTE < 3%
Arrêt pour INR normal
HBPM prophylactique

3
Objectifs anesthésiques
Eviter hypovolémie : bonne précharge
Eviter hypervolémie : risqué OAP
Préserver le sympathique cardiaque : risqué AC brutal
Préserver la tachycardie < 120 /min
Préserver le rythme sinusal
Eviter aug. postcharge : stimulation sympathique périphérique
Quelle technique anesthésique ?
ALR périph chaque fois que possible
ALR médullaire :
risqué : sympatholyse cardiaque et périphérique
patient stable, chir mineure petit basin
doses titres : sympathomimétiques, éphédrine
AG :
Effets favorables
Diminue VO2
Effet tonicardiaque de la VC
Induction
Risque HypoTA, AC
Morphiniques, Etomidate, Midazolam
Entretien
VO2 basse
Morphiniques, sévoflurane titre, Curares, monitorages
Quel monitorage spécifique ?
Baisse de l’ETCO2 baisse du QC
PAS
Postcharge en temps réel
Précharge : delta PP
KT droit
Précharge PAPO
QC continue
SvO2
ETO
Précharge : STDVG
FEVG + QC
Ischémie

4
Le réveil
Période à risque : OAP, douleur, frisson
Réchauffement, analgésie, stabilité hémodynamique, Hb > 10gr/dl,
normoxie, normocapnie
Position demi assise, examen clinique, décompensation
TTT des complications
Bas débit (anémie, hypovolémie)
TDR (lidocaïne, cordarone) CEE
OAP (crépitants, RP, corriger facteur favorisant, furosémide, TNT,
Dobutrex, noradré)
1
/
4
100%