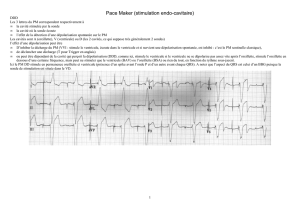
Iris Schuster AI rythme fréquence 2015

TROUBLES DE LA FREQUENCE
ET DU RYTHME CARDIAQUE
novembre 2015
ATELIER INTERACTIF
Iris Schuster
Cardiologue - Département de Physiologie
Maître des Conférences – Praticien Hospitalier
Service d’Exploration et de Médecine Vasculaire – CHU de Nîmes
Faculté de Médecine Montpellier-Nîmes
http://pathologie-cardiovasculaire.etud.univ-montp1.fr/
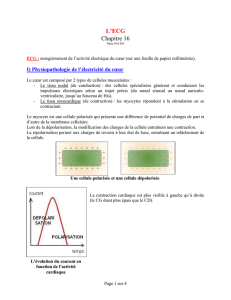
PHYSIOLOGIE
! diaporama: pour télécharger PDF des cours
! ateliers: mis en ligne après présentation à Nîmes et Montpellier
Quelques infos pour les TP
3 séances:
- Cardio (ECG/écho)
- Vasculaire (PA, IPS, Doppler, VOP)
- Effort commun avec UE respiratoire
(adaptations cœur/poumon/muscle)
sur tableau blanc interactif
QCM spécifiques TP à l’examen +++
Présence obligatoire/fortement conseillée
si seulement
j’avais écouté
en TP…
RAPPEL DE COURS
activité électrique
spontanée périodique
≠
stimulation électrique
provenant du SN
Automatisme cardiaque

2 types de cardiomyocytes
cardiomyocytes
contractiles
myocarde contractile
travail mécanique
cardiaque
cardiomyocytes
automatiques
(≈ 1%)
tissu nodal
génération et conduction
de l’excitation électrique
RAPPEL DE COURS
cardiomyocytes
contractiles
0
-100
-50
0 500 ms
Potentiel de
membrane
(mV)
Na +
Ca ++
" phase de plateau caractéristique
" potentiel de repos stable
K+
-90
0
-100
-50
0 500 ms
Potentiel de
membrane
(mV)
cardiomyocytes
automatiques
Na+
courant If
« fun »
-40 seuil
" potentiel de repos instable
-60
" absence de plateau
K+
Ca ++
courant ICa
courant IK
RAPPEL DE COURS
Potentiels d’action
branche droite
nœud atrio-ventriculaire
hémibranche
antérieure
faisceau de His
branche gauche
hémibranche
postérieure
fibres de Purkinje
nœud sinusal
Tissu nodal
RAPPEL DE COURS
70 bpm
= pacemaker
physiologique
nœud sinusal
Hiérarchie fonctionnelle
RAPPEL DE COURS

pacemaker latents
= pacemaker
physiologique
70 bpm
nœud sinusal
20-40 bpm
branches du f. His
fibres de Purkinje
! rythme ventriculaire
RAPPEL DE COURS
40-60 bpm
nœud AV
tronc du f.de His
= zone jonctionnelle
! rythme supraventriculaire
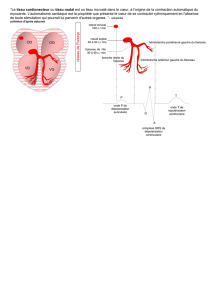
La FC permet de connaître l’origine du rythme
en cas de bradycardie non sinusale
S AV
H
P
P
sin : 70
jonct : 40-60
ventr : 20-40
hiérarchie
RAPPEL DE COURS
! propagation unidirectionnelle de l’influx
en raison des périodes réfractaires
P
Q
T
S
! onde P
myocarde atrial
≈ 1 m/s
contraction atriale
Vitesses de conduction
RAPPEL DE COURS
P
Q
T
S
! intervalle PR
R
≈ 0.05 m/s
nœud AV
ralentissement
= temps de conduction
atrio-ventriculaire
RAPPEL DE COURS

His
Purkinje
≈ 3-5 m/s
accélération
! complexe QRS
P
R
Q
T
S
contraction ventriculaire
RAPPEL DE COURS
rôle de la séquence atrio-ventriculaire
nœud AV: retard de la dépolarisation/contraction V
par rapport à la dépolarisation/contraction A
! assure remplissage ventriculaire satisfaisant
Relation propagation électrique – efficacité mécanique
RAPPEL DE COURS
non respect séquence AV: # remplissage et donc du VES/Qc/PA …
dépolarisation rapide et simultanée des ventricules à partir His/Purkinje
! contraction synchrone VG/V
Séquence de dépolarisation ventriculaire
si bloc de conduction sur une des deux branches du faisceau de His:
branche droite: BBD ! contraction retardée VD (bénin)
branche gauche BBG ! contraction retardée VG (pathologique)
allongement du temps total de dépolarisation des 2 ventricules
! élargissement du complexe QRS
RAPPEL DE COURS
conditions physiologiques:
rythme sinusal
P
R
Q S
T
70 bpm
RAPPEL DE COURS
toutes les ondes P sont suivies de complexes QRS
tous les QRS sont précédés d’ondes P

Rythme non sinusal:
les PA ne proviennent pas du nœud sinusal
NOUVEAU
plus lent (bradycardie): bloc de conduction au niveau des centres supérieurs
! décharge d’un foyer hiérarchiquement inférieur
= rythme d’échappement
plus rapide (tachycardie): décharge anormalement rapide d’un foyer
à une fréquence > fréquence du n. sinusal
origine avant la division des branches
du faisceau de His
! dépolarisation synchrone VG/VD
retard de dépolarisation
d’un des deux ventricules
- retard droit si origine gauche
- retard gauche si origine droite
" foyer supra-ventriculaire ! QRS fins < 120 ms
(foyer atrial ou jonctionnel)
" foyer ventriculaire ! QRS larges > 120 ms
La largeur du QRS dépend de la localisation du foyer
NOUVEAU
origine avant la division des branches
du faisceau de His
! dépolarisation synchrone VG/VD
retard de dépolarisation
d’un des deux ventricules
- retard droit si origine gauche
- retard gauche si origine droite
" foyer supra-ventriculaire ! QRS fins < 120 ms
(foyer atrial ou jonctionnel)
" foyer ventriculaire ! QRS larges > 120 ms
Largeur du QRS dépend de la localisation du foyer
NOUVEAU
jonct : 40-60
ventr : 20-40
FC d’échappement dépend de la localisation du foyer
$ fréquence cardiaque
(chronotrope +)
$ vitesse de conduction
(dromotrope +)
tissu nodal myocarde contractile
atrial et ventriculaire
$ force de contraction
(inotrope +)
SN sympathique (Σ)
adrénaline noradrénaline
β1
fibres post-gg médullo-surrénale
Rôle régulateur du système nerveux autonome
RAPPEL DE COURS
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%