Les nouveaux cas d`affections thyroïdiennes en médecine générale

Société Scientifique de
Médecine Générale
Ministerie van de Vlaamse
Gemeenschap
Administratie voor
Gezondheidszorg
Institut Scientifique de
Santé Publique
Section d’Epidémiologie
Ministère des Affaires
Sociales et de la Santé de
la Communauté
française
Wetenschappelijke
Vereniging
VlaamseHuisartsen
Les nouveaux cas d’affections
thyroïdiennes en médecine
générale
Résultats obtenus à partir d’un réseau
d’enregistrement de médecins vigies
1996-1997
Pascale JONCKHEER, Viviane VAN CASTEREN
Institut Scientifique de Santé publique, Service d’Epidémiologie
Août 2004 - IPH/EPI REPORTS N° 2004 – 001

2

P. Jonckheer, V. Van Casteren
Service d’Epidémiologie, Institut Scientifique de Santé Publique
Août 2004, Bruxelles (Belgique)
IPH/EPI REPORTS N° 2004 – 001
Les nouveaux cas d’affections thyroïdiennes
en médecine générale
Résultats obtenus à partir d’un réseau d’enregistrement
de médecins vigies 1996-1997
Institut Scientifique de Santé Publique
Service d’Epidémiologie
Rue Juliette Wytsman, 14 – 1050 Bruxelles
Belgique
( 32 2 642 54 07 ou 50 30
fax 32 2 642 54 10
http://www.iph.fgov.be/epidemio/


Table des matières
Introduction ................................................................................................................................. 3
Matériel et méthode .................................................................................................................... 5
Résultats..................................................................................................................................... 7
1. Généralités 7
1.1. Age et sexe ................................................................................................................................. 8
1.2. Incidence..................................................................................................................................... 8
1.3. Répartition des affections thyroïdiennes en 96 et 97 .................................................................... 9
1.4. Garde........................................................................................................................................ 10
2. Analyse descriptive par type d’affections 10
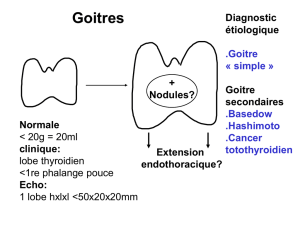
2.1. Les goitres................................................................................................................................. 10
2.1.1. Les goitres : Incidence .................................................................................................. 10
2.1.2. Les goitres : Autres diagnostics..................................................................................... 11
2.1.3. Les goitres : Fonctionnement thyroïdien........................................................................ 12
2.1.4. Les goitres : Méthodes diagnostiques ........................................................................... 14
2.1.5. Les goitres : Facteurs de risque .................................................................................... 15
2.1.6. Les goitres : Traitements............................................................................................... 16
2.2. Les nodules isolés ..................................................................................................................... 19
2.2.1. Les nodules isolés : Incidence ...................................................................................... 19
2.2.2. Les nodules isolés : Autres diagnostics......................................................................... 20
2.2.3. Les nodules isolés : Fonctionnement thyroïdien ............................................................ 20
2.2.4. Les nodules isolés : Méthodes diagnostiques................................................................ 20
2.2.5. Les nodules isolés : Facteurs de risque......................................................................... 21
2.2.6. Les nodules isolés : Traitements................................................................................... 22
2.3. Les thyroïdites........................................................................................................................... 24
2.3.1. Les thyroïdites : Incidence ............................................................................................ 24
2.3.2. Les thyroïdites : Autres diagnostics............................................................................... 24
2.3.3. Les thyroïdites : Fonctionnement thyroïdien .................................................................. 25
2.3.4. Les thyroïdites : Méthodes diagnostiques...................................................................... 25
2.3.5. Les thyroïdites : Facteurs de risque............................................................................... 25
2.3.6. Les thyroïdites : Traitements......................................................................................... 26
2.4. Les cancers............................................................................................................................... 26
2.5. Les dysfonctionnements de la thyroïde ...................................................................................... 27
2.5.1. Les dysfonctionnements thyroïdiens : Incidence............................................................ 27
2.5.2. Les dysfonctionnements thyroïdiens : Autres diagnostics.............................................. 27
2.6. Les dysfonctionnements de la thyroïde sans autre diagnostic .................................................... 28
2.6.1. Les dysfonctionnements thyroïdiens sans autre diagnostic : Incidence.......................... 28
2.6.2. Les dysfonctionnements thyroïdiens sans autre diagnostic : Méthodes diagnostiques... 29
2.6.3. Les dysfonctionnements thyroïdiens sans autre diagnostic : Facteurs de risque............ 30
2.6.4. Les dysfonctionnements thyroïdiens sans autre diagnostic : Traitements ...................... 30
2.7. Les sans diagnostics ................................................................................................................. 31
Discussion................................................................................................................................. 33
1. Généralités 33
2. Les différentes affections 33
2.1. Les goitres................................................................................................................................. 33
2.2. Les nodules isolés 38
2.3. Les thyroïdites........................................................................................................................... 39
2.4. Les cancers............................................................................................................................... 41
2.5. Les dysfonctionnements thyroïdiens .......................................................................................... 41
Conclusion................................................................................................................................ 45
Annexes.................................................................................................................................... 47
Bibliographie ............................................................................................................................. 49
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
1
/
61
100%