Physiopathologie des troubles du rythme cardiaque

1
CURS 5
Année universitaire 2014-2015
COURS 12
PHYSIOPATHOLOGIE DES TROUBLES DE RYTHME ET DE LA CONDUCTION
Plan du cours:
I. Les bases électrophysiologiques des arythmies cardiaques
1. La génération normale des impulsions d'excitation au niveau cardiaque
2. La conduction normale des impulsions d'excitation au niveau cardiaque
II. La définition et les causes des arythmies cardiaques
III. Les mécanismes des arythmies cardiaques
1. L’altération de la génération (formation) des impulsions
2. L’altération de la conduction (propagation) des impulsions
IV. La classification des arythmies cardiaques
1. Les troubles du rythme (arythmies)
A. Les arythmies sinusales
B. Les arythmies auriculaires
C. Les arythmies ventriculaires
2. Les troubles de la conduction
A. Les blocs auriculo-ventriculaires
B. Les blocs intraventriculaires (de branche gauche/droite, les hemiblocs)
3. Les syndromes de préexcitation
I. LES BASES ELECTROPHYSIOLOGIQUES DES ARYTHMIES CARDIAQUES
I.1. La génération normale des impulsions d'excitation au niveau cardiaque
L’automaticité normale
Définition: la capacité des cellules cardiaques de générer spontanément des impulsions d'excitation
(en absence des stimuli externes) qui est due à une instabilité en repos du potentiel de membrane
appelée dépolarisation diastolique lente (DLD) spontanée ou potentiel de pacemaker.
Mécanisme: DLD est médiée au niveau du nœud sinusal par un courant interne lent de sodium
transporté par les canaux If ("funny“). Lorsque la dépolarisation atteint la valeur du potentiel de seuil
(PP), une impulsion d`excitation est généré (potentiel d’action).
!Obs.: Le courant If est inhibé par un médicament appelé ivabradine, indiqué dans le traitement symptomatique
de l'angor stable pour son effet de réduction de l'activité de pacemaker, respectivement de réduction «pure» de
la FC, avec la croissance secondaire du flux sanguin coronaire (c'est-à-dire, de l’offre d'oxygène).
Au niveau cardiaque, les zones suivantes présentent des propriétés d’automatisme (le système excito-
conducteur):
le nœud sinusal (FC = 60-100/minute)
DEPARTEMENT DES SCIENCES FONCTIONNELLES
PHYSIOPATHOLOGIE
Rue Tudor Vladimirescu, 14
300173 Timisoara,
Tel/Fax: +40 256 493085

2
le nœud auriculo- ventriculaire (FC = 40-60/minute)
le système His-Purkinje (FC = 20-40/minute)
Normalement, le nœud sino-auriculaire (SA) est le pacemaker dominant du cœur, il peut
inhiber par commande les autres zones avec automatisme (les pacemakers cardiaques
secondaires et latents).
Les types de pacemakers cardiaques:
Dominant: le nœud sinusal (le pace-maker physiologique)
Latents (secondaires):
o Le nœud A –V
o Le système His-Purkinje
qui deviennent actifs seulement si l'activité du nœud S-A est supprimée augmentation de
l’automatisme normale (Fig. 1A)
Ectopiques :
Toute zone d'origine de l'impulsion d’excitation située en dehors du nœud sinusal, par ex. les
cellules de la musculature de travail (non automatiques, avec réponse rapide) qui dans des
conditions pathologiques (par exemple, ischémie) sont partiellement dépolarisées, acquièrent la
capacité de générer des impulsions automatisme anormale.
La fréquence de génération des impulsions dans les cellules cardiaques avec automatisme dépend
de:
la pente de la dépolarisation lente diastolique
la différence entre le potentiel de membrane (PM) et le potentiel de seuil (PP)
L`augmentation de la fréquence de décharge des cellules avec automatisme (la stimulation
sympathique, les catécholamines) est donnée par:
l`augmentation de la pente de dépolarisation lente diastolique
la réduction de la différence entre le PM et le PP
La diminution de la fréquence de décharge des cellules avec automatisme (la stimulation
parasympathique, l’acétylcholine) est donnée par:
la diminution de la pente de dépolarisation lente diastolique
l'augmentation de la différence entre le PM et le PP
I.2. La conduction normale des impulsions d'excitation au niveau cardiaque
La vitesse de propagation des impulsions d'excitation au niveau du cœur dépend de :
la capacité de stimulation de l'impulsion d'excitation (l`aspect du potentiel d’action)
l’ excitabilité des cellules adjacentes
La capacité de stimulation du potentiel d'action (PA) dépend de :
l`amplitude du PA
la pente de la phase 0, respectivement de l'intensité du courant de dépolarisation
Au niveau cardiaque on décrit 2 types de PA :
Le PA de type rapide:
apparaît dans les cellules cardiaques qui ont PM = - 90 mV (la musculature de travail
atriale et ventriculaire, le système His-Purkinje)
est caractérisé par la pente abrupte de la phase 0 et par une grande amplitude du PA
a une grande capacité de stimulation grande vitesse de conduction

3
Le PA de type lent :
apparaît dans les cellules cardiaques qui ont PM <- 90 mV (le nœud sinusal, le nœud
auriculo-ventriculaire, les cellules partiellement dépolarisées des zones ischémiques)
est caractérisé par la pente réduite de la phase 0 et une faible amplitude du PA
a une capacité diminuée de stimulation vitesse de conduction basse
La conduction normale
L'impulsion d`excitation ayant l'origine dans le nœud S-A est conduite à grande vitesse par les
voies auriculaires préférentielles jusqu’au nœud A-V
Au niveau du nœud atrio-ventriculaire il y a la plus basse vitesse de conduction au niveau du
cœur (0,02 à 0,03 m/s)
L'impulsion est transmise ensuite aux ventricules par le système His-Purkinje (le faisceau de
His crée un système trifasciculaire composé d'une branche droite et une branche gauche, qui
se bifurque dans le faisceau antéro-supérieure et postérieur-inférieur) avec une vitesse de
conduction de 3-5 m/s
Dans le myocarde ventriculaire, la vitesse de conduction est de 0,5 à 0,6 m/s
II. LA DEFINITION ET LES CAUSES DES ARYTHMIES CARDIAQUES
Définition:
Les arythmies cardiaques représentent l`altération de la succession en temps des battements du coeur
ou/et du rapport entre le rythme auriculaire et le rythme ventriculaire.
Etiologie:
ischémie / hypoxie / acidose
déséquilibres ioniques (hypokaliémie)
excès des catécholamines
les facteurs mécaniques (dilatation ou hypertrophie)
les médicaments (ex., intoxication à la digitale)
III. LES MECANISMES DES ARYTHMIES CARDIAQUES
III.1. L`altération de la génération (formation) des impulsions cardiaques
III.1.1. Les rythmes d'échappement
Se produisent à cause de la manifestation de l’automatisme des pacemakers latents/ectopiques.
a) Le rythme d'échappement pasif
Définition: la diminution/l’abolition de l'automatisme du nœud sinusal ou/et le blocage de la
transmission de l'impulsion sinusale -› les zones pacemaker secondaires échappent au contrôle du
nœud sinusal et prennent passivement la commande du cœur.
b) Le rythme d'échappement actif
Définition : le dépassement de l`automatisme normale du nœud sinusal par l’augmentation
pathologique de l’automatisme d’un pacemaker latent ou ectopique qui va prendre activement la
commande du cœur. Celui-ci peut apparaître :
au niveau du système excito-conducteur: le nœud A-V, le système His-Purkinje.
au niveau des foyers ectopiques lorsque les fibres partiellement dépolarisées (les plus
souvent, les fibres de Purkinje) présentent des oscillations rythmiques de basse amplitude et
de haute fréquence, qui conduites aux cellules adjacentes peuvent agir comme des pacemakers

4
ectopiques. Les impulsions qui partent des foyers ectopiques produisent: les extrasystoles, la
tachycardie jonctionnelle, la tachycardie idioventriculaire.
III.1.2. L`activité déclenchée («triggered activity")
Définition : apparaît dans les cellules non-automatiques de la musculature atriale ou ventriculaire
partiellement dépolarisées dans des conditions pathologiques (par exemple : ischémie, intoxication
à la digitale, augmentation de la tension pariétale par la distension du myocarde, excès de
catécholamines).
L`activité déclenchée peut représenter le mécanisme de production des extrasystoles isolées, des
salves d'extrasystoles, des accès de tachycardie paroxystiques ou de la fibrillation.
Elle est basée sur les postpotentiels de dépolarisation précoce (PDP) ou tardive (PDT), qui
déterminent des réponses répétitives (Fig. 1 B):
a. La postdépolarisation précoce ("early afterdepolarization" EAD)
Représente l`interruption de la phase 3 de répolarisation par un processus spontané de
dépolarisation qui peut être répétitif
Est produite sur un fond de bradycardie
- Est responsable pour la production de la tachycardie ventriculaire polymorphe (torsade de
pointes) qui est associée à intervalle QT allongé
b. La postdépolarisation tardive (“delayed afterdepolarization" DAD)
Représente des oscillations transitoires du potentiel de membrane qui se produisent lors
de la la phase 4 (après la répolarisation normale de la cellule) ; si cette dépolarisation
transitoire atteigne un potentiel de seuil, une réponse répétitive est déclenchée
Est secondaire à la surcharge cellulaire avec calcium
Est responsable pour les tachyarythmies associées à l'intoxication digitalique
III.2. Alteration de la conduction (propagation) des impulsions cardiaques
III.2.1. La conduction décrémentielle
Définition: la diminution progressive de la vitesse de conduction déterminée par les modifications des
caractéristiques du PA (la diminution progressive de la pente de la phase 0) jusqu'à ce que PA devient
stimulus de insuffisante pour les cellules de la voie de transmission. Elle peut se produire:
au niveau de la jonction AV (où la conduction décrémentielle existe aussi physiologiquement,
mais si elle persiste on détermine des bloc auriculo-ventriculaires). Le blocage peut être
provoqué par: (i) de la stimulation vagale (réduction de la pente de la phase 0 du PA dans les
cellules du nœud AV) et (ii) l'ischémie et l'hypoxie
dans le réseau Purkinje par: (i) la diminution de l'amplitude du PA et/ou (ii) une réponse de
type lente.
III.2.2. Le mécanisme de ré-entrée (Fig. 1C)
La production et le maintien des ré-entrées implique trois conditions:
l`existence d'un circuit de ré-entrée (constitué de deux branches distinctes A et B, rejointes par
une partie proximale et une partie distale) où les deux voies de conduction ont des vitesses de
conduction et des périodes réfractaires différentes (Fig. 1C a)
une voie lente – avec vitese de conduction et la période réfractaire
une voie rapide - avec vitese de conduction et la période réfractaire
l’existence d’un bloc unidirectionel sur l’une des deux voies
l’existence d`une lacune d`excitation (l`impusion doit trouver une zone du myocarde excitable,
c'est-à-dire sortie de la période réfractaire)

5
Dans ces conditions, une impulsion qui arrive précocemment dans la voie proximale commune
trouve la voie rapide inexcitable et la voie lente excitable, par laquelle elle sera entraînée lentement
(Fig.1C b). Arrivée dans la voie commune distale, l'impulsion est entraînée vers le bas et aussi vers
l'arrière par la voie rapide qui est sortie de la période réfractaire. Retournée encore un fois dans la
partie proximale, l`impulsion se rentre dans la voie lente, résultant une onde circulaire de propagation
de l'impulsion.
Les circuits de rentrée sont de deux types:
- microcircuits, qui peuvent être situés dans le nœud AV, le système His-Purkinje, dans les
muscles auriculaires ou ventriculaires
- macrocircuits, impliquant la présence d'une voie aberrante de conduction auriculo-
ventriculaire avec une conduction à grande vitesse (par exemple, un faisceau de Kent lors du
syndrome WPW)
Le mécanisme de ré-entrée est impliqué dans la production des tachycardies
avec début brutal et une fréquence élevée: tachycardie paroxystique supraventriculaire, la
fibrillation auriculaire et le flutter auriculaire.
Figure 1. Les principaux mécanismes de production de tachyarythmies.
IV. CLASSIFICATION DES ARYTHMIES CARDIAQUES
IV.1. Les troubles du rythme cardiaque (arythmies)
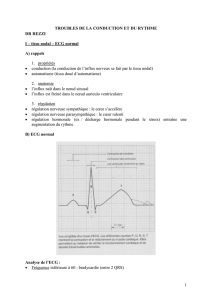
Définition: Les arythmies sont définies comme des situations pathologiques où le cœur n'est pas en
rythme sinusal. Un rythme sinusal normal est déterminé par l'automatisme sinusal, qui génère une
fréquence de 60 à 100 battements /minute. Il est reconnu sur ECG par les critères suivants:
1. Onde P ayant l’origine dans le sinus auriculaire
P positive en DI, DII, AVF et négatif en aVR
2. Chaque onde P est suivie par un complexe QRS et l'intervalle PR est constant et varie de 0,12 à 0,2 s
3. Les intervalles P-P, R-R sont constantes
4. La fréquence cardiaque est entre 60-100 battements/minute
Classification des arythmies après le siège de la perturbation:
A. Les arythmies sinusales
B. Les arythmies supraventriculaires:
Les arythmies auriculaires
A. Croissance de l’automatisme
B. Activité déclenchée
C. Mécanisme de rentrée
Voie
lente
Voie
rapid
e
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%