Hypotension orthostatique

1
Hypotension orthostatique
Hypotension orthostatique
J.O. Fortrat : Explorations Fonctionnelles Vasculaires
CHU d’Angers
Deux situations
Deux situations
Hypotension orthostatique
Symptomatique Asymptomatique
Comment
la mettre
en évidence
Comment
la prendre
en charge
??
Situation symptomatique
Situation symptomatique
Situation symptomatique
Situation symptomatique
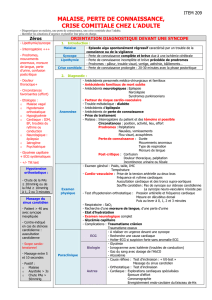
Bilan initial
Définition de l’hypotension orthostatique
Recherche négative
– Conduite à tenir
Démonstration de l’hypotension orthostatique
Diagnostics différentiels
Bilan initial
Bilan initial
Interrogatoire
Examen clinique
TA couché/debout
ECG
Symptôme accompagnant
Suspicion de syncope cardiaque
Emporte pièce
Palpitations
Douleurs précordiales
ECG anormal
Exercice
Hypotension orthostatique
Autres
Perte de connaissance
Perte de connaissance
Lipothymies
Lipothymies
D
Dé
éfinition
finition
Hypotension orthostatique
– Consensus international
Chute PAS ≥20 mmHg et/ou PAD ≥10 mmHg dans
les 3 premières minutes d’orthostatisme
C’est un signe physique et non une maladie
Neurology 1996;46:1470

2
M
Mé
éthode
thode
Hypotension orthostatique
– Après au moins 5 min de décubitus
– Mesure
Une mesure de PA couché
Une mesure par minute debout
– Au moins 3 min
– Sauf en cas d’intolérance
Bilan initial
Bilan initial
Interrogatoire
Examen clinique
TA couché/debout
ECG
Symptôme accompagnant
Suspicion de syncope cardiaque
Emporte pièce
Palpitations
Douleurs précordiales
ECG anormal
Exercice
Hypotension orthostatique
Autres
Perte de connaissance
Perte de connaissance
Lipothymies
Lipothymies
Perte de connaissance inexpliquée (50%)
Recherche n
Recherche né
égative
gative
L’interrogatoire
– Évoque une hypotension orthostatique
– Évoque un diagnostic différentiel
Recherche n
Recherche né
égative
gative
1er cas
– L’interrogatoire évoque une hypotension orthostatique
Optimiser la recherche d’HoTA
– Savoir répéter la recherche
– Tenir compte de
» L’horaire des épisodes
» La durée du décubitus précédant les épisodes
Savoir évoquer :
– Sténose TSA ?
» Recherche HoTA symptomatique sans chute
de PA
– Hypotension post-prandiale
Hypotension post
Hypotension post-
-prandiale
prandiale
Prévalence ?
Diagnostic (pas de consensus)
– Chute PAM ≥20 mmHg dans les 90 min suivant le repas
– Une mesure / 15 min
Traitement (fractionnement des repas)
– 1. Caféine per-prandiale
– 2. Indocid
– 3. Somatostatine
Recherche n
Recherche né
égative
gative
2ème cas
– L’interrogatoire évoque un diagnostic différentiel
Syncope vaso-vagale
– Y compris chez la personne âgée !
Syncope de situation
– Mesure de PA de situation !
Hypersensibilité du sinus carotidien
– PC à l’emporte pièce
(Syndrome de tachycardie posturale)

3
Syncope
Syncope vaso
vaso-
-vagale
vagale
Diagnostic différentiel HoTA / Vagal
– Place du tilt test
Mais limites du test !
Place du tilt test
Hypersensibilit
Hypersensibilité
édu sinus carotidien
du sinus carotidien
Y penser devant une PC à l’emporte pièce du sujet âgé
– Mais aussi devant toute forme de PC du sujet âgé (>60 ans)
Diagnostic par le massage du sinus carotidien
– Sous scope (ECG et PA)
– Couché (sensibilisé si effectué aussi debout !)
–Positif si
Pause ≥3s (indication de PM)
Chute de PAS ≥50 mmHg
Situation asymptomatique
Situation asymptomatique
Situation asymptomatique
Situation asymptomatique
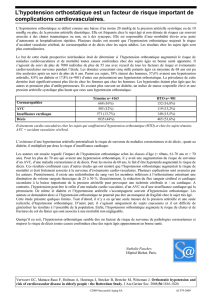
Est-ce si grave ?
Causes
Prise en charge
Est
Est-
-ce si grave ?
ce si grave ?
Hypotension orthostatique
– Risque de perte de connaissance / chute :
Problème du maintien à domicile
Traumatismes lié à la chute
Handicap social
– Tolérance symptomatique très bonne
MAIS : morbi-mortalité Circulation 1998;98:2290-5

4
Est
Est-
-ce si grave ?
ce si grave ?
Morbi-mortalité directe ?
– Arguments en faveur
Épidémiologie (personnes âgées)
Épidémiologie (aussi les personnes d’age moyen)
Physiologie
Pression de
perfusion
cérébrale
Pression
artérielle
Pression
hydrostatique
=+
Circulation 1998;98:2290-5
Stroke 2000;31:2307-13
Circulation 2006;114:630-6
Est
Est-
-ce si grave ?
ce si grave ?
Une illustration
– Tilt test d’un patient asymptomatique
30
50
70
90
110
130
150
170
0,00 3,41 6,66 9,74
Temps (min)
bpm - mmHg
PA
FC
Causes
Causes
Hypotension orthostatique
– Souvent iatrogène (50%)
– Dysautonomies
Dysfonction du système nerveux autonome
– Augmentation d’incidence
» Diabète
» Vieillissement
Dysautonomie
Dysautonomie
Tachogrammes
Réponse normale
Dysautonomie
Prise en Charge
Prise en Charge
HTA
(le rocher de Scylla)
Hypotension
(le gouffre Charibde)
Prise en charge
Prise en charge
Hypotension orthostatique iatrogène
– Réviser le traitement
Nécessité ?
Classe thérapeutique
Chronopharmacologie
– Traiter le soir, couché
– Sieste assise

5
JACC 2006;48:1425-32
Prise en charge
Prise en charge
Hypotension orthostatique dysautonomique
– Problème thérapeutique
HTA / HoTA
– Régime sodé / Fludrocortisone / Gutron
Mais
– Préserver la volémie
» Incliner le lit tête en haut (10°)
» Hydratation > 2l/j
» Contention diurne
– Exercice physique
XXX
Prise en charge
Prise en charge
Hypotension orthostatique dysautonomique
– Recommandations
Éviter la station debout prolongée
Ne pas pousser à la selle
Pas d’instrument à vent
Éviter l’alcool
Prise en charge
Prise en charge
Mesures palliatives
– Chaises portables
– Protections contre la chute
Prise en charge
Prise en charge
Le futur
– Pourquoi ?
Alors que les mesures actuelles sont mal appliquées
– Appareillage respiratoire
Solliciter la réserve vasculaire pulmonaire au
changement de position
–βbloquant 3e génération
Effet vasoconstricteur paradoxal en orthostatisme
É
Échec de la prise en charge
chec de la prise en charge
Demande d’un avis spécialisé
– Avec terminologie appropriée
Hypotension orthostatique = Consensus
Syncope = Consensus
– Perte de connaissance brève, de résolution spontanée
– Résultant d’un hypodébit cérébral
Syncope à l’emporte pièce
–Niprodrome, ni symptôme post-critique
Lipothymie
– Impression d’évanouissement imminent
En évitant au mieux le terme « malaise »
– Pas pour
Suspension prolongée de la conscience : coma
Chute sans perte de connaissance : drop attack
Ce qu
Ce qu’
’il faut retenir
il faut retenir
Ne plus négliger une hypotension orthostatique
Importance de l’interrogatoire
Penser à
– L’hypotension post-prandiale
– L’hypersensibilité sino-carotidienne
Prise en charge : Les petits moyens
– En convaincre
Le patient
Le praticien
1
/
5
100%