Pourquoi recourir à la MAPA

Pourquoi recourir à la MAPA
L’
hypotension orthostatique a
une prévalence de 10 % chez
sionnelle : la première prise doit
être effectuée après un repos de
10 minutes, puis au lever ; des
mesures sont prises à la première,
la deuxième et la troisième mi-
nute. L’existence d’un malaise ou
d’un vertige au cours de l’épreuve
est révélatrice mais n’est pas in-
dispensable au diagnostic.
Dans quelles circonstances doit-
on évoquer le diagnostic ? Tout
phénomène tel qu’une chute, un
vertige, une syncope à répétition
doit le faire évoquer. Les notions
de tête vide, de flou oculaire, de
céphalées, de sensations vertigi-
neuses sont des signes éloquents,
surtout s’ils surviennent au chan-
gement de position. Ce rensei-
gnement peut faire défaut parfois
malgré l’existence avérée de la
pathologie.
Si un doute existe sur la patholo-
gie, il devient important de pra-
tiquer un Holter tensionnel ou un
MAPA (monitorage ambulatoire
de la pression artérielle), prise de
tension artérielle sur 24 heures.
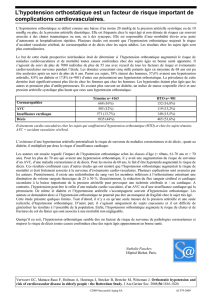
Mesures tensionnelles
Est défini comme hypertendu un
patient qui présente à plus de trois
reprises une pression diastolique
supérieure à 95 mm de mercure.
La variabilité individuelle de la PA
est telle que sa détermination est
difficile. Seules la multiplication
du nombre de mesures tension-
nelles et la standardisation des me-
sures permettent de diminuer
cette variabilité. Les causes de la
variabilité tensionnelle sont si
nombreuses qu’une mesure ponc-
tuelle de la PA a toutes les chances
d’être sous l’influence d’un de ces
facteurs, intrinsèques ou exo-
gènes, qui va en modifier le résul-
tat. Parmi les stimuli neurosenso-
riaux induisant une élévation de la
PA, le plus connu est celui de la
consultation. Il est responsable de
20 à 30 % de fausses hyperten-
sions, dénommées depuis long-
temps “tension nerveuse” par le
grand public, ensuite appelées “ef-
fet blouse blanche” par le corps
médical, puis, plus récemment,
“hypertension de consultation”
par l’OMS. La MAPA est une aide
précieuse pour le diagnostic d’hy-
pertension artérielle (HTA). En cas
de doute ou d’HTA limite, elle
permet de quantifier la variabilité
de la tension, supprimant l’effet
blouse blanche lors d’une prise
tensionnelle unique. Cet effet peut
surévaluer une pression jusqu’à
40 mm de mercure.
Les résultats de telles mesures
tensionnelles sont en principe
nettement inférieurs à ceux de
mesures plus conventionnelles.
En cas de doute sur une hypo-
tension artérielle orthostatique,
sur l’efficacité thérapeutique et
pour la contrôler, notamment
chez les patients présentant des
maladies telles que le diabète,
chez les patients polypatholo-
giques ou âgés, il est conseillé d’y
avoir recours. Seule l’arythmie
complète est une limitation, sauf
si elle est suffisamment ralentie.
Quelle que soit la technique uti-
lisée, à savoir la technique aus-
cultatoire ou oscillométrique, il
importe de disposer d’appareils
fiables et contrôlés régulièrement.
Le brassard placé au niveau du
bras se gonfle toutes les 15 à 30 mi-
nutes. Placé le matin, l’appareil
est laissé en place 24 heures,
à distance des périodes particu-
lières que l’on souhaite étudier.
A l’aide d’une analyse infor-
matique des résultats, sont dé-
terminés :
–les valeurs moyennes des pres-
sions diastoliques et systoliques
de la fréquence cardiaque ;
Que la pression artérielle baisse de plus de 20 mm de mercure
dans les 3 minutes suivant l’orthostatisme et une hypotension
est susceptible de se déclencher avec ses risques induits,
d’autant plus importants que leur fréquence et leurs conséquences
sont souvent sous-estimées.
●●●
Hypotension artérielle orthostatique de la personne âgée
9
Professions Santé Infirmier Infirmière - No47 - juin-juillet 2003
les personnes âgées en bonne
santé et à domicile. Mais son taux
atteint plus de 30 % chez celles
vivant en collectivité ou chez
les personnes polypathologiques.
Chez les patients hospitalisés, le
pourcentage avoisine même 50 %.
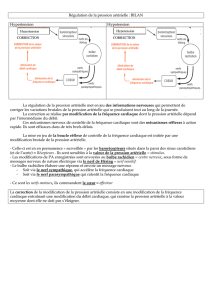
L’ hypotension orthostatique est un
trouble de la régulation de la pres-
sion artérielle (PA). Normalement,
le passage de la position couchée
à la position debout s’accompagne
de modifications de la répartition
du sang dans le corps. Cette mo-
dification n’entraîne en principe
aucune conséquence du fait de la
mise en route immédiate de mé-
canismes régulateurs. Ceux-ci per-
mettent de maintenir un taux cor-
rect de perfusion dans la partie
supérieure du corps. La baisse de
la pression, dans les secondes sui-
vant le passage en orthostatisme,
déclenche les barorécepteurs ca-
rotidiens qui, par baroréflexe et
vasoconstriction, maintiennent la
pression à un niveau correct.
Ce réflexe est moins efficace lors-
que l’âge augmente, et les phéno-
mènes de régulation perdent de
leur efficacité. D’où l’apparition
de troubles fonctionnels et de
leurs conséquences.
Diagnostic
L’hypotension orthostatique, qui
fait l’objet d’un consensus, est
définie comme une baisse de la
pression artérielle systolique de
20 mm de mercure au moins et
de 10 mm pour la diastolique
dans les trois minutes suivant un
lever. Critère diagnostique exclu-
sif, il convient de respecter cer-
taines règles quant à la prise ten-

–l’écart-type, ou coefficient de
variation.
Toutes ces données sont établies
en tableau et en graphiques
comme les courbes nycthémérales
(veille, sommeil). Sont extraites les
valeurs extrêmes des pressions
diastoliques et systoliques.
Un indice peut être calculé, à savoir
le pourcentage de pressions supé-
rieures à une pression déterminée
de référence comme 140/90 mm
de mercure, par exemple.
Pour être fiable et exploitable,
l’examen doit comprendre 50 à
60 mesures interprétables.
Le compte-rendu remis par le
médecin tient compte de tous
ces facteurs et permet de juger
de l’opportunité d’un traitement.
Mais l’appareillage a des limites,
car son coût est supérieur à
1500 euros, d’autant que l’examen
n’est pas codifié par l’Assurance-
maladie. De même, l’absence de
consensus international sur un
arbre décisionnel précis rend l’ap-
plication de la méthode difficile.
Autre difficulté : le malade doit no-
ter ses heures de réveil, de lever,
de coucher, de sieste et tous les in-
cidents éventuels en conservant ce
jour-là une activité habituelle pour
ne fausser aucune donnée.
Quels sont les patients
àrisques d’hypotension
orthostatique ?
Les personnes âgées hyperten-
dues sont particulièrement ex-
posées à l’hypotension ortho-
statique car c’est l’un des effets
induits des antihypertenseurs.
C’est préférentiellement le cas
des diurétiques, de la clonidine,
des inhibiteurs calciques, de
la méthyldopa, des bêtablo-
queurs, des IEC, des antago-
nistes de l’angiotensine II, des
vasodilatateurs.
A côté des hypertendus sont éga-
lement exposés les patients souf-
frant de maladies neurologiques,
en particulier ceux atteints de
neuropathies périphériques, dia-
bétiques ou non. En cas de mala-
die de Parkinson, l’hypotension
est fréquente également.
Parmi les psychotropes, les anti-
dépresseurs, les neuroleptiques,
les benzodiazépiniques sont qua-
siment tous hypotenseurs.
C’est aussi le cas des antihistami-
niques, des antiarythmiques, des
antiémétiques, des traitements
contre l’incontinence urinaire. En
fait, tout traitement est suscep-
tible ou presque d’être hypoten-
seur chez un patient âgé, d’autant
plus s’il est polymédiqué ou por-
teur de polypathologies.
Complications
De nombreuses chutes sont dues
à une hypotension orthosta-
tique, notamment celles surve-
nant au petit matin après un le-
ver trop rapide lié à un besoin
impérieux d’uriner. Ces chutes
sont souvent aggravées par la
prise d’hypnotiques rendant le
réveil plus approximatif. La réa-
lisation de la MAPA réserve alors
parfois des surprises comme
l’observation d’une tension arté-
rielle diastolique inférieure à
40/50 mm de mercure. Elles sont
à l’origine de fracture du col du
fémur ou du poignet et aussi res-
ponsables d’hématomes intra-
crâniens. Ainsi, après une chute,
il faut se méfier d’un hématome
sous-dural chronique pouvant
ne devenir “parlant” qu’après
plusieurs semaines d’évolution.
Traitement
Avant d’envisager des mesures ra-
dicales, il convient de rechercher
l’agent ou les agents susceptibles
d’être en cause dans le déclen-
chement du trouble, de s’enqué-
rir des médicaments pris régu-
lièrement. Il faut se poser des
questions : le traitement suspecté
est-il indispensable ? Ne peut-
on pas lui en substituer un
autre ? Quelles mesures prendre ?
Si aucune alternative thérapeu-
tique n’existe, peut-être alors
peut-on diminuer les doses,
fractionner les prises, modifier
leur répartition journalière, voire
nycthémérale.
Comme autres moyens d’action,
on peut également supplémenter
l’alimentation en sodium et pro-
poser une contention veineuse
élastique des membres inférieurs.
L’augmentation de la consomma-
tion de sodium est utilisée pour
lutter contre une hypovolémie
passant souvent inaperçue. La
contention, en favorisant le retour
veineux, établit une meilleure cir-
culation de la partie supérieure
du corps. Essentielle également,
la reprise d’une activité physique
régulière a un rôle métabolique
activateur important.
Lorsque toutes ces mesures prises
s’avèrent insuffisantes, on fait alors
appel à la pharmacologie. C’est
surtout l’agoniste des récepteurs
1-adrénergique, la midodrine,
qui a fait ses preuves, davantage
que la fludrocortisone qui accroît
la volémie en augmentant la réab-
sorption tubulaire d’eau et de so-
dium mais elle est difficile à ma-
nier chez les personnes âgées,
davantage que la dihydroergota-
mine avec ses nombreuses asso-
ciations médicamenteuses inter-
dites. Les médications agissant sur
la vasomotricité seront ainsi pré-
férées à celles augmentant la volé-
mie à cause des effets indésirables
de ces dernières.
Diagnostiquer une hypotension
artérielle orthostatique chez une
personne âgée est simple. Encore
faut-il y penser régulièrement. Le
traitement est alors fondé sur
des mesures préventives plus
que thérapeutiques pharmacolo-
giques, celles-ci étant réservées au
traitement de deuxième intention.
J.B.
10
Hypotension artérielle orthostatique de la personne âgée
●●●
Professions Santé Infirmier Infirmière - No47 - juin-juillet 2003
Conséquences
de l’hypotension orthostatique
•Malaises.
•Chutes : traumatismes, fractures.
•Perte d’autonomie : hospitalisa-
tion, voire décès.
1
/
2
100%