Malaises et pertes de connaissance brèves Dr Antonio Teixeira Service de Gériatrie

1
Malaises et pertes de
connaissance brèves
Dr Antonio Teixeira
Service de Gériatrie
GH Lariboisière – F. Widal – Saint Louis
2
l’équilibre
La Vue
Diminution de l’AV
Diminution de la vision des contrastes
Fonction vestibulaire
Diminution de la sensibilité des récepteurs labyrinthiques
Omission vestibulaire
Conduction nerveuse
Démyélinisation
Ralentissement des vitesses de conduction nerveuse
Augmentation des temps de réaction
Proprioception
Diminution des récepteurs sensitifs surtout au niveau de la voûte plantaire
Sarcopénie
Déficit en hormones anabolisantes
Excès de substances catabolisantes
Dénutrition
Sous utilisation
Le vieillissement affecteLe vieillissement affecte

2
3
Etiologies : malaiseEtiologies : malaise
Épilepsie
AVC
Troubles métaboliques
déshydratation
dysnatrémies
hypoglycémies
anémies
Hémorragies
Etat de choc
Ivresse
Syncopes réflexes
communes
sino-carotidiennes
Hypotension orthostatique
Cardiaques
TDR
mécanique: obstacle à l’éjection du VG
ou au remplissage
EP, IDM
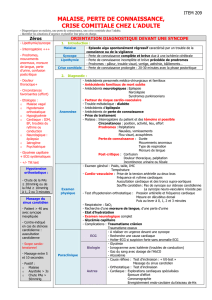
Définitions
La syncope :
Perte de connaissance complète et brève,
liée à une diminution brutale du débit sanguin cérébral.
Elle s’accompagne d’une chute par suppression du tonus postural.
Retour à l’état antérieur de conscience spontanément.
La lipothymie
un malaise subit et passager,
caractérisé par une impression angoissante d’évanouissement imminent (pâleur, sueurs,
brouillard visuel, bourdonnement d’oreille).
pas de perte de connaissance,
mais un simple fléchissement de la conscience.
forme mineure de syncope (même signification)
Une syncope cardiaque expose au risque de mort subite.

3
Orientation diagnostique
Interrogatoire du patient et des témoins (+++)
Affirmer lipothymie ou la syncope
Différencier de :
Vertige,
Hypoglycémie,
Epilepsie
« Drop-attack » (sans perte de connaissance ++),
Hystérie,
AIT
les prodromes
médicaments (antihypertenseur, vasodilatateur ++)
les signes accompagnateurs
Examen clinique minutieux et ECG systématique
Examens complémentaires discuter selon les cas :
Holter ECG sur 24 heures (trouble du rythme paroxystique)
Test d’inclinaison (tilt test) sur table basculante à la recherche d’une réponse
vagotonique
Echo-doppler cardiaque
ECG d’effort
Exploration électrophysiologique avec enregistrement du faisceau de His.
Orientation diagnostique

4
7
Diagnostic étiologique
Causes non cardiaques.
La syncope vaso-vagale +++
Bénigne, liée à un déséquilibre vagosympathique
L’hypersensibilité sino-carotidienne
Le diagnostic est fait par le massage sino-carotidien
(!!!).
L’hypotension orthostatique
Favorisée par certains médicaments
anti-hypertenseurs, vasodilatateurs mais aussi
antidépresseurs, neuroleptiques.
dysautonomie primitive ou secondaire (diabète).
Le traitement préventif (la correction d’une hypovolémie
++).

5
Diagnostic étiologique
Causes cardiaques.
Les causes mécaniques.
rétrécissement aortique,
cardiomyopathie hypertrophique
hypertension artérielle pulmonaire
infarctus du myocarde et embolie pulmonaire
peuvent aussi se révéler par une syncope,
par mécanisme vagal.
Les causes rythmologiques.
sans facteur déclenchant le plus souvent.
Troubles de conduction.
bloc auriculo-ventriculaire.
Tachycardies.
Tachycardie ventriculaire et la torsade de pointes (en cas de QT long
congénital ou médicamenteux),
et éventuellement la fibrillation auriculaire.
causes iatrogènes d’arythmie cardiaque.
Causes indéterminées.
Dans plus d’un tiers des cas.
10
Physiopathologie des syncopesPhysiopathologie des syncopes
•Baisse transitoire du débit sanguin cérébral
•bilan étiologique = circulation
•rech cardiopathie pronostic
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
1
/
25
100%