ue5-guerin-pharmacologie-cardiovasculaire-partie-2-word

UE 5 – Guerin-Dubourg
Pharmacologie cardiovasculaire : partie 2
I. Les anti angoreux
1. L’angor
Les anti-angoreux ont pour objectif le traitement de l’angor. L’angor ou syndrome coronarien aigu (SCA),
est lié à une ischémie du muscle cardiaque, c’est-à-dire un défaut d’oxygénation de celui-ci souvent lié à
une atteinte coronaire. L’angor est une expression clinique. On a différents types d’angor, l’angor stable et
l’angor instable.
La douleur du muscle myocardique a lieu à l’effort ou au repos. En fonction de si c’est à l’effort ou au repos,
en fonction de si c’est continu ou discontinu, on aura différents types d’angor mais c’est toujours le même
type de douleur.
La douleur étant d’origine ischémique, on a deux stratégies thérapeutiques applicables pour la diminuer :
augmenter les apports en O2 ou diminuer les besoins (souvent on ne pense pas à la deuxième, en ralentissant
le cœur, on diminue les besoins du muscle en O2).
Tableau clinique classique :
- douleur brutale, rétrosternale en barre, constrictive
- irradiations caractéristiques (mâchoire, bras gauche, poignet)
- douleur anxiogène
Il existe différents types d’angor :
L’angor d’effort simple : le plus classique, la douleur apparaît à l’effort. Notre cœur à l’effort
s’active un peu plus, il a besoin d’un peu plus d’O2 et les artères coronaires sont dans l’incapacité de
lui apporter suffisamment d’O2 donc angor.
Angor fonctionnel (secondaire). Exemple : troubles du rythme, hypovolémie, choc septique
Angor instable (résistant aux traitements anti-angoreux classiques)
Angor de Prinzmetal (au repos = spasme), lié à des spasmes coronaires, un peu sous le même
principe que l’angor instable.
A retenir surtout l’Angor d’effort !
Question : Pour l’angor instable la résistance au traitement c’est la résistance à la trinitrine ?
Réponse : Oui. On ne sait pas le traiter, ça échappe au traitement. On traite l’angor, le SCA, on limite le
risque d'apparition d’ischémie mais l’angor c’est une complication cardiaque et puis il faut savoir pourquoi
il y a une hypertension. L'angor c'est le prémisse de l'IDM, il faut connaître étiologie. Il faut traiter les
facteurs de risque. Là, on ne traite que l'angor, l’ischémie.

2. Stratégie thérapeutique
A. Principaux effets déterminants de la demande et des apports en O2
On parle ici de douleur ischémique, cela signifie qu’elle est due à une rupture de l’équilibre entre les besoins
et les apports en O2. La demande en O2 est conditionnée par :
- La contractilité (inotropisme)
- La fréquence de contraction (chronotropisme)
- La pression et le volume du VG
Pour augmenter vos apports il y a plusieurs choses :
– Augmentation du flux coronaire : ce sont les artères coronaires qui vont apporter l’O2 aux muscles
cardiaques. Ce flux coronaire va dépendre de la résistance coronaire, de la pression de perfusion (donc
pression artérielle), de la durée de la diastole, d’un débit suffisant.
– Augmentation de la concentration en Hb : si on a une anémie on va limiter nos apports en O2, et le
risque de faire un angor est plus important.
B. Prévention de l’ischémie myocardique

Pour prévenir cette ischémie, on doit :
- Diminuer les besoins en O2 en ralentissant le rythme cardiaque (effet chronotrope -) et en diminuant la
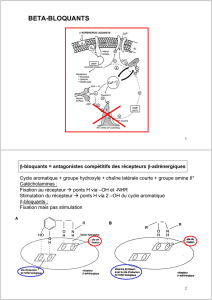
contractilité du cœur (effet inotrope -). La classe pharmacologique de référence dans cette situation, ce sont
les β-bloquants (principalement les cardiosélectifs sans activité sympathomimétique intrinsèque). Il existe
aussi inhibiteurs du canal If (Indication exclusive = angor).
- Augmenter les apports en augmentant le débit coronaire par vasodilatation de celles-ci. On utilisera deux
classes pharmacologiques :
Les inhibiteurs calciques qui ont cette capacité d’avoir un effet cardiaque et préférentiellement sur
les artères coronaires en les dilatant.
Les dérivés nitrés (trinitrine, médicament historique) qu’on appelle aussi les donneurs de NO
(monoxyde d’azote) qui vont amener à une vasodilatation aussi.
3. Les principales familles et leurs indications
Pour les β-bloquants et les inhibiteurs calciques, se référer à la première partie du cours pour plus de détails.
Les inhibiteurs calciques sont indiqués pour l’HTA ou l’angor (libération prolongée) selon les formes. Si
vous deviez retenir quelque chose pour les β-bloquants, ce sont plutôt les cardiosélectifs sans effet
sympathomimétique intrinsèque qui vont nous intéresser (on cherche une action sur le cœur
préférentiellement, qui ralentirait sa fréquence de contraction). N’oubliez pas que l’indication première des
β-bloquants, c’est l’HTA.
A. Les dérivés nitres
Leurs indications, dans l’angor, c’est principalement augmenter le flux coronaire en vasodilatant
les artères coronaires. Traitement historique de l’angor, de moins en moins utilisé au profit de
traitement de fond plus pertinent. Ce sont des donneurs de NO.
Propriétés :
- Vasodilatation veineuse => diminution de la précharge ventriculaire
- Vasodilatation artérielle (à forte dose) => diminution de la post-charge. Cela peut aussi générer à forte
dose, une vasodilatation périphérique. Ça crée une hypotension, mais ce n’est pas leur indication principale.
- Vasodilatation des artères coronaires => augmentation des apports en oxygène (effet le plus intéressant
dans le cas de l’angor)
- Action anti-spastique sur les coronaires, d’où leur intérêt dans certains angors et notamment celui de
Prinzmetal.
Indications :
C’est une classe pharmacologique qui est de moins en moins utilisée. Quand on a une crise d’angor, on va
traiter le patient avec des dérives nitrés, mais ce n’est pas un traitement de fond. Traitement de la crise car
vasodilatation immédiate (non sélectif des coronaires). Souvent il faut traiter athérosclérose et
l’hypertension artérielle. On préfère prévenir l’angor qu’en arriver au stade thérapeutique. Pour le traitement
de fond on utilisera plutôt des β-bloquants ou des inhibiteurs du canal if.
- Insuffisance coronaire avec angor d’effort ou spontanée :
- Traitement de la crise (donc la douleur liée vraiment à la phase d’ischémie)
- Traitement préventif de la crise (moins indiqué)
- Insuffisance coronaire aiguë

- Insuffisance cardiaque congestive sévère (adjuvant) en traitement secondaire.
Surtout à retenir c’est le traitement symptomatique de la crise d’angor !!
Le choix du médicament se fera en fonction de l’indication !
- Traitement de la crise : action très rapide, durée brève ou moyenne +++
- Prévention de la crise : action rapide, durée brève ou moyenne voir un peu plus longue
- Insuffisance cardiaque : action prolongée
/!\ : Risque d’atténuation pharmacologique (tolérance) comme pour les β2 mimétiques, avec augmentation
de la dose efficace. Il faudra toujours des doses plus importantes pour avoir un effet et on peut même arriver
à un stade où le médicament devient inefficace → impasse thérapeutique.
Question : Pourquoi on débouche pas directement les coronaires ?
Réponse : Dans IDM on a un angor initialement. IDM c’est clairement les coronaires bouchées. Si c’est
bouché la vasodilatation c’est pas possible. Si les angors se font à répétition, il existe en effet des
alternatives chirurgicales (pose stent).
Les formes galéniques :
- Voie injectable : action rapide et brève (réservée à l’hôpital). Traitement d’urgence de la crise d’angor et
de l’infarctus.
- Voie orale : action atténuée par le premier passage hépatique possibilité de libération prolongée. Pas trop
utilisée. Seulement les formes à libération prolongée dans les formes chroniques.
- Voie sublinguale : action rapide et brève sous forme de spray ou de comprimé de trinitrine. On peut voir de
temps en temps des patients prendre de la trinitrine sous forme de spray : souvent c’est quelqu’un qui
commence à faire un angor, il se met un coup de spray sous la langue et ça va mieux. Voie considérée
comme parentérale, rapide. Également utilisée pour le traitement d’urgence. (Rappel : c’est une des
méthodes pour différencier un angor d’un IDM.)
- Voie transdermique (patchs) : action prolongée, traitement préventif de la crise d’angor d’effort régulier ou
traitement de l’insuffisance cardiaque.
La molécule principale est la trinitrine qui existe sous différentes formes.
Voie transdermique :
– CORDIPATCH
– NITRIDERM
Voie sublinguale :
– NATISPRAY
Voie injectable :
– LENITRAL
Voie orale :
– LENITRAL
Autres molécules des dérivés nitrés, en plus de la trinitrine :
- Dinitrate d’isosorbide et Mononitrate d’isosorbide

Toutes ces molécules-là, comme la trinitrine, sont des médicaments donneurs de NO. Ce NO a un effet
directement sur l’endothélium vasculaire, il va générer la relaxation des muscles lisses vasculaires. C’est une
voie de transduction liée a la GMPc.
Les effets secondaires :
- Vasodilatation :
- Rougeur, flush, le patient devient vraiment bien rouge sous l’effet de la trinitrine.
- Céphalées
- Tachycardie
- Hypotension orthostatique, ça c’est l’effet vraiment important de la vasodilatation. Suite à une levée
brutale une hypotension se passe, l’adaptation du système nerveux sympathique la corrige. Mais si on a du
NO, on perd cette capacité adaptative.
- Méthémoglobinémie. Des excès de dérivés nitrés vont générer de la méthémoglobine, on va avoir la
trinitrine qui va prendre la place de l’O2 dans l’hémoglobine, donc c’est une forme d'intoxication a haute
dose. Il existe des antidotes.
- Rebond si arrêt brutal, ainsi que phénomène de tolérance possible. Si un patient prend régulièrement de la
trinitrine, il peut déclencher une crise d’angor par simple arrêt brutal du traitement. Donc faire attention si la
prise est trop répétée, trop régulière.
Précautions :
Précaution d’utilisation des dérivés nitrés dans le cadre :
– Antécédents d’AVC
– Patients sous diurétiques pour traiter l’hypertension artérielle
– Bradycardie
– Sujets âgés
Il faut faire attention avec tous les patients à pathologie cardiovasculaire associée.
Question : Ça paraît un peu paradoxal, étant donné qu’un des effets secondaires est la tachycardie, pourquoi
faut-il être particulièrement attentifs quand on donne le traitement à un bradycarde ?
Réponse : L’effet indésirable, c’est une tachycardie réflexe, liée à la vasodilatation. Si vous avez un patient
qui est bradycarde, donc quelque part qui a une insuffisance cardiaque et une baisse de son rythme cardiaque,
qui fait une hypotension majeure sur sa bradycardie, il y a un risque de collapsus cardiovasculaire lié à la
diminution de la précharge et de la postcharge. Ce qu’il faut bien comprendre, c’est que la trinitrine va avoir
un effet de vasodilatation majeure quasi immédiat, alors que la tachycardie réflexe d’innervation
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%