UE-8-Item-244-Gynécomastie

UE 8- ITEM 244- Gynécomastie
I- Définition
Hyperplasie du tissu glandulaire mammaire, fréquente, uni ou bilatérale par augmentation du rapport estradiol/
testostérone
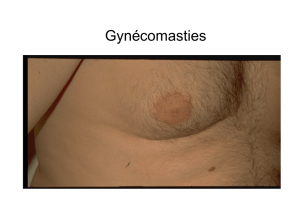
Découverte :
o Fortuite
o Gène sensible de la région péri-aréolaire
o Augmentation visible et indolore du sein chez l’homme
II- Physiopathologie
Chez l’homme, les testicules produisent :
o 95% de la testostérone circulante
o 15% de l’oestradiol
o 5% de l’oestrone
(95 + 15 + 5 c’est pas égale à 100. Tu t’es pas planté qq part en recopiant ?)
Chez l’homme normal, 80% des oestrogènes sont produits par conversion périphérique en particulier dans le
tissu adipeux, de la 4- androsténédione et de la testostérone, sous l’influence d’une aromatase
o Dès qu’apparaît un déséquilibre entre la quantité circulante d’œstrogène (augmentation) et / ou
celle de la testostérone (diminution), le tissu mammaire est stimulé, conduisant à une gynécomastie.
Rapport de la testostérone libre à l’oestradiol libre + variation de la concentration TeBG
o Je ne comprends pas bien ce que tu as voulu dire ici
III- Démarche diagnostique
Tu sais ce que c’est la PRL dont ils parlent ici ? J’ai pas réussi à trouver xD
a- Gynécomastie ou adipomastie :
Cliniquement, patient examiné en position allongé, pressant le sein avec l’index et le pouce + Aires
ganglionnaires + Palpation testiculaire
Si gynécomastie : tissu ferme, rugueux, mobile, arrondi, centré par le mamelon.
La mammographie affirme le dg et éliminer dg différentiel
o Si cancer du sein = gynécomastie excentrée, dure, fixée au plan profond ± Déformation mamelon ±
écoulement sanglant
Gynécomastie simple : opacité nodulaire ou triangulaire étoilée. Pas de tissu si c’est une adipomastie.
Recherche de galactorrhée évocatrice d’une pathologie de la prolactine.

b- Gynécomastie physiologique :
Gynécomastie du nouveau-né : présent dans 2/3 des cas. Liée à un passage transplacentaire des œstrogènes
maternels.
Gynécomastie pubertaire. De 10 à 17 ans, concernent 30 à 70% des garçons. Augmentation progressive de la
production d’androgènes pendant cette période dont l’aromatisation aboutit à un taux transitoirement accru
d’oestrogènes. Palpation testiculaire indispensable à la recherche d’une atrophie testiculaire ou d’une tumeur.
Après 20 ans, persistance à explorer.
Gynécomastie du sujet âgé : fréquent > 65 ans, jusqu’à 50% des hommes. Diminution de la fonction testiculaire
habituelle et augmentation de la transformation des androgènes en œstrogènes (aromatisation). A explorer.
c- Etiologie de la gynécomastie :
1) Situations évidentes associées à une gynécomastie :
IRC : augmentation des TeBG, hypogonadisme secondaire, hyperprolactinémie.
Cirrhose : signes d’hypogonadisme. Baisse de la production d’androgènes et augmentation de la concentration
en oestradiol libre par altération de la synthèse de la TeBG. ± Toxicité alcoolique.
Médicaments : hormones ou de produits oestrogéniques, spironolactone, anti-androgène, psychoactifs,
chimiothérapie anti-cancéreuse, ATB et AT-rétroviraux (dont kétoconazole), antiulcéreux, médicaments
cardiovasculaires (à moindre mesure), toxiques et stupéfiants (à moindre mesure).
2) Exploration hormonale minimale indispensable :
T4 libre, TSH, LH, FSH, Testostérone, estradiol E2, HCG, PRL + échographie testiculaire.
3) Etiologies endocriniennes des gynécomasties :
Hyperthyroïdie : augmentation des hormones thyroïdiennes + synthèse TeBG par le foie.
Insuffisance testiculaire ou hypogonadisme périphérique : à la palpation des testicules, diminution des gonades.
Syndrome de Klinefelter (XXY) = Dg au caryotype.
Hypogonadisme d’origine hypothalamique ou hypophysaire = IRM ou TDM hypophysaire + Dosage PRL.
L’hyperprolactinémie freine la sécrétion des gonadotrophines et donc de la testostérone et stimule le
développement mammaire. Autres causes possibles : tumorales le plus souvent.
Tumeur secrétant des estrogènes : origine testiculaire ou surrénalienne. Faire une échographie testiculaire +
scanner abdominal (tumeur maligne).
Tumeurs sécrétant
-HCG : échographie testiculaire à la recherche d’une tumeur maligne germinale
(choriocarcinome testiculaire) et TDM cérébral (germinome hypothalamique). Chimiothérapie en 1er intention
après conservation du sperme.
Etiologie exceptionnelle = résistance aux androgènes : origine familiale. Degré variable d’hypoandrisme et
gynécomastie. Taux de testostérone augmenté. LH augmenté.
Gynécomastie idiopathique (25%) = dg d’élimination.
IV- Traitement
Traitement de la cause.
Traitement de la gynécomastie pubertaire après 18 ans si non régression spontanée. Exérèse du tissu
glandulaire.
Gynécomastie idiopathique de l’adulte :
1) TTT hormonal : débuté tôt, pendant la phase active de la prolifération.
2) TTT par androgènes non aromatisables pendant 3 mois par voie percutanée en application sur
gynécomastie. Réduction de la gêne mammaire en 2 semaines. Diminution gynécomastie dans 75% des cas,
disparition complète dans ¼ des cas.
3) Chirurgie plastique.
Très bien je trouve. Perso je préfère les plans : Définition, Physio, Examen clinique et signe fonctionnels, Examens
complémentaire et Traitements. J’aurais donc probablement rassembler des parties si la fiche était la mienne,
mais elle est nickelle. Juste, deux petits points en gras sur la première page. Sinon parfait pour moi
1
/
2
100%