2. Structure histologique - Cours de PCEM2 2009/2010 à Amiens

Histologie.
Cours d’Inès Masmoudi. PCEM2 2009-2010.
L’APPAREIL GENITAL FEMININ
Fonctions
1. Produire les gamètes féminins (ovocytes).
2. Accueille les gamètes féminin et masculin en vue de la fécondation.
3. Donner un environnement propice à l’implantation et à la croissance de l’embryon.
4. Expulser le fœtus à la fin de la grossesse.
5. Sécréter les hormones stéroïdes ovariennes.
o Première partie du cycle : œstrogènes.
o Deuxième partie du cycle : progestérone.
- Ces fonctions varient en fonction de l’âge :
o Vie intra-utérine.
o Enfance.
o Puberté.
o De la puberté à la ménopause.
o Ménopause.
I. Les ovaires
1. Définition anatomique et rôles
- Organe paires, ovoïdes, aplatis, situés à droite et à gauche de la cavité pelvienne.
- Deux fonctions :
o Production des ovocytes (fonction exocrine).
o Synthèse des hormones stéroïdes (fonction endocrine).
2. Structure histologique
- L’ovaire est revêtu par un épithélium cubique simple (épithélium germinatif ovarien).
- L’ovaire comprend ensuite deux zones :
o Zone corticale (en périphérie).
o Zone médullaire (à l’intérieur).
a. La zone corticale
- La zone corticale comporte :
o Les follicules ovariens.
o Le stroma ovarien.
- Les follicules ovariens :
o Follicule primordial.
o Follicule primaire.
o Follicule secondaire.
o Follicule tertiaire.
o Follicule de De Graaf.

Histologie.
Cours d’Inès Masmoudi. PCEM2 2009-2010.
- Le stroma :
o C’est un tissu conjonctif de soutien.
o Se densifie au contact de l’épithélium germinatif pour former l’albuginée ovarienne.
o Il donne naissance aux thèques externe et interne.
o Rôles :
o Support au développement folliculaire (thèque externe).
o Production des hormones stéroïdes (thèque interne).
b. La zone médullaire
- Elle est située au centre de l’ovaire et comporte un tissu conjonctif lâche en continuité avec le
stroma dans lequel se trouvent des nerfs, des vaisseaux sanguins et lymphatiques.
- Elle est en continuité avec le hile ovarien.
- La médullaire et le hile contiennent des vestiges embryonnaires du canal de Wolf qui persistent
sous forme de tubules irréguliers bordés d’un épithélium aplati ou cubique.

Histologie.
Cours d’Inès Masmoudi. PCEM2 2009-2010.
3. Variations en fonction de l’âge
a. Vie intra-utérine
- Multiplication des ovogonies par mitoses.
- Ces ovogonies se différencient pour donner des ovocytes I.
o Plusieurs millions vers le 4ème mois de la vie intra-utérine.
o Diminuent et il ne reste qu’environ 400000 au moment de la naissance.
b. De la naissance à la puberté
- Un seul type de follicules ovariens : les follicules primordiaux (400000 à la naissance).
- Les ovocytes I bloqué en début de prophase de première division de méiose (réductionnelle).
c. De la puberté à la ménopause
- Lors de chaque cycle menstruel, plusieurs follicules primordiaux entrent en croissance sous
l’effet de la sécrétion cyclique de la FSH hypophysaire.
- Un seul arrivera à maturité et donnera lieu à une ovulation, les autres subissant l’atrésie.
- Cf. variations en fonction du cycle.
d. A partir de la ménopause
- Les ovaires ne contiennent plus de follicule.
- L’ovaire est alors constitué d’un tissu fibreux.
- Pathologie, ménopause précoce : épuisement du stock folliculaire avant 40ans (exemple : à
25ans).
4. Variations en fonction du cycle
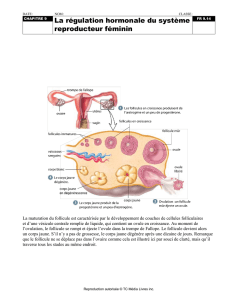
a. Première partie de cycle (du 1er au 14ème jour)
- Follicule primaire.
- Follicule secondaire : caractérisé par la multiplication des cellules folliculaires. Lorsque ces
cellules ont une organisation stratifiée, elles prennent le nom de granulosa.
- Follicule tertiaire : caractérisé par la formation de l’antrum.
- Follicule mature (ou follicule de De Graaf) : caractérisé par un antrum qui a grandit, les cellules
de la granulosa qui se sont aplaties.

Histologie.
Cours d’Inès Masmoudi. PCEM2 2009-2010.
b. L’ovulation
- Elle survient au 14ème jour du cycle.
- Elle est secondaire au pic hypophysaire de LH qui induit la reprise de la première division
méiotique (réductionnelle) et la rupture de la structure folliculaire.
- Elle s’effectue en deux temps :
o Rupture de la paroi folliculaire.
o Expulsion de l’ovocyte I dans la cavité péritonéale qui termine alors sa première division
de méiose (réductionnelle) par l’expulsion du premier globule polaire et devient alors un
ovocyte II bloqué en deuxième division de méiose (équationnelle).
c. Deuxième partie du cycle (14ème au 28ème jour du cycle)
- L’ovocyte II se bloque en métaphase de deuxième division de méiose (équationnelle) et est capté
par la trompe.
En cas de fécondation : déclenchement de la fin de la deuxième division de méiose
(équationnelle) avec expulsion du 2ème globule polaire.
- Transformation du reste du follicule en corps jaune (sécrétion de la progestérone).
- Le devenir du corps jaune dépend de l’ovocyte :
o Si l’ovocyte est fécondé et implanté : le corps jaune persistera pendant les trois premiers
mois de la grossesse.
o Si l’ovocyte n’est pas fécondé : le corps jaune ne restera fonctionnel que pendant 14jours
et se transformera ensuite en corpus albicans (cicatrice fibreuse).
5. Régulation hypothalamo-hypophysaire
- La FSH stimule la croissance folliculaire et la sécrétion d’œstrogènes.
- La LH déclenche l’ovulation et la formation du corps jaune ainsi que la sécrétion de
progestérone.
II. Les trompes utérines
1. Rappels anatomiques
- Comporte 4 segments :
o Le pavillon.
o L’ampoule tubaire.
o L’isthme.
o La portion intra-murale.

Histologie.
Cours d’Inès Masmoudi. PCEM2 2009-2010.
2. Rôle
- Transport des gamètes (ovocytes et spermatozoïdes).
- Lieu de la fécondation (portion isthmique) et de la segmentation du zygote.
- Cette migration est assurée par les contractions de la couche musculaire et par l’activité ciliaire
de l’épithélium tubaire.
3. Structure histologique
- Trois couches disposées concentriquement de la lumière vers la périphérie :
o Muqueuse.
o Musculeuse.
o Séreuse.
a. La muqueuse
- Epithélium cylindrique simple comportant deux types de cellules :
o Cellules ciliées (assurent le transport des gamètes du zygote).
o Cellules sécrétrices.
- Chorion (tissu conjonctif) très cellulaire riche en vaisseaux sanguins et lymphatiques.
b. La musculeuse
- Fibres musculaires lisses disposée en deux couches :
o Couche circulaire interne.
o Couche longitudinale externe.
- Elles assurent également le transport des gamètes et du zygote.
c. La séreuse
- Epaisse et lâche, constituée par un repli péritonéal.
- Se continuant par le mésosalpynx et contenant des vaisseaux, des nerfs et de nombreuses
cellules adipeuses.
d. Variations de structure selon les segments
- La muqueuse :
o Forme de nombreux replis au niveau du pavillon.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%