La décision thérapeutique multidisciplinaire

CANCERO Cours2bis Rivoire GENESTIER Louise SAHUGUET Emilie
DCEM1 GB 29/01/08
1
La décision thérapeutique multidisciplinaire
L’information du malade
Traitement d’un cancer localisé ......................................................................... 3
Quelques traitements ........................................................................................................... 3
Notion de maladie infraclinique .......................................................................................... 3
Notion de traitement adjuvant ............................................................................................ 3
Guérison ................................................................................................................................ 3
Surveillance ........................................................................................................................... 3
La récidive ............................................................................................................................. 4
Notion d’espace ............................................................................................................. 4
Notion de temps ............................................................................................................ 4
Notion de 2ème récidive ................................................................................................. 4
Conséquences pour la prise en charge initiale ................................................................... 4
Traitement d’un cancer métastasique ............................................................... 5
Quels traitements ? ............................................................................................................... 5
Notion de sensibilité aux traitements .................................................................................. 5
Traitements palliatifs ........................................................................................................... 5
Principes généraux de la pluridisciplinarité ..................................................... 5
Interdépendance des soignants ........................................................................................... 5
Discussion pluridisciplinaire ............................................................................................... 5
Avant toute action il y a la discussion ................................................................................. 6
Un problème et plusieurs solutions ..................................................................................... 6
Adapter la réponse aux particularités du patient ............................................................. 6
La médecine factuelle ........................................................................................................... 6
Le réseau régional de cancérologie ..................................................................................... 6
Outils de la pluridisciplinarité ........................................................................... 7
Pour bien traiter une maladie il faut bien la connaître ................................... 8
La réalisation pluridisciplinaire du traitement ................................................ 8
RCP : Réunion de Conseil Pluridisciplinaire ................................................... 9
Les référentiels ..................................................................................................... 9
En plus de la ronéo de ce cours, on vous a mis le poly de oncoprof dont le Pr Rivoire
s’inspire largement (copier coller parfois)

CANCERO Cours2bis Rivoire GENESTIER Louise SAHUGUET Emilie
DCEM1 GB 29/01/08
2
La décision thérapeutique multidisciplinaire
L’information du malade
Le plan cancer est une des plus grandes avancées médicales de ces 10 dernières années. Il
pose des règles strictes sur l’information du patient.
Ce cours a pour objectif de répondre à 3 questions :
- Qu’est ce que la pluridisciplinarité ?
- Pourquoi la pluridisciplinarité ?
- A quoi sert la pluridisciplinarité ?
Objectifs pédagogiques
- Comprendre l’évolution spontanée habituelle d’un cancer localisé et d’un cancer
métastasé. Expliquer les raisons poussant les thérapeutes à associer leurs moyens.
- Principes généraux de la pluridisciplinarité
o Expliquer la notion d’unité de concertation pluridisciplinaire
o Expliquer la notion de réseau de soins
o Expliquer les éléments pluridisciplinaires d’un protocole thérapeutique
o Comprendre les modalités pluridisciplinaires d’un traitement en cancérologie
o Comprendre la nécessité du partage du dossier médical
o Comprendre la nécessité d’un langage commun en cancérologie
- Expliquer les avantages pour le patient et pour le médecin de la pluridisciplinarité.
Comprendre la nécessité de la publication des résultats thérapeutiques, soit dans des
articles scientifiques, soit au moins en terme d’activité annuelle (tel chirurgien pratique x
opérations de ce type par an).
- A partir d’un exemple de protocole, expliquer la pluridisciplinarité au quotidien
- Indiquer les principales sources de protocoles thérapeutiques pluridisciplinaires
Les documents de référence sont :
- Les cours du professeur JF HERON sur http://www.oncoprof.net et sur
http://www.baclesse.fr
- Le plan cancer (site de l’INCa) http://www.e-cancer.fr

CANCERO Cours2bis Rivoire GENESTIER Louise SAHUGUET Emilie
DCEM1 GB 29/01/08
3
1. Traitement d’un cancer localisé
1.1 Quelques traitements
- La chirurgie radicale
- La radiothérapie
- La chimiothérapie
Chacun de ces 3 traitements est traité par un spécialiste différent, il est donc nécessaire
d’avoir 3 spécialistes lors des réunions pluridisciplinaires.
1.2 Notion de maladie infraclinique
Lorsque la connaissance de l'évolution habituelle du cancer nous apprend que l'évolution se
fait rapidement vers des métastases, cela signifie qu'il existe dès le départ, mais sans que cela
soit visible cliniquement ou radiologiquement, des métastases à distance microscopiques.
A partir du moment où le cancer est invasif on doit donc envisager qu’il est plus grave que ce
que l’on avait imaginé ; c’est la notion de maladie infraclinique. Il existe 2 marqueurs qui
permettent d’évaluer le risque de métastases et de décès de la maladie.
- L’invasion (franchissement de la membrane basale)
- Les ganglions : quand il y en a au moins un d’envahi il y a un risque de métastase.
1.3 Notion de traitement adjuvant
Le traitement adjuvant est le traitement mis en place après la chirurgie, en plus. Une réunion
en équipe est nécessaire pour effectuer ce choix (pour mettre en place le meilleur traitement
adjuvant possible), il y a des règles à respecter. On sait qu'il peut améliorer statistiquement les
résultats obtenus en terme de survie ou de survie sans récidive (lorsque cela a été démontré
par des études statistiques valables).
En 2005 un essai prospectif randomisé a montré que le FOLFOX4 (5FU+Oxyloplatine) utilisé
comme adjuvant augmente de 6% les chances de survie (par rapport à une absence
d’adjuvant). Ce médicament est devenu une référence dans le traitement du cancer du colon.
D’où la nécessité de connaître les mises à jour, les évolution des connaissances (ce qui se fera
mieux en équipe que seul)
1.4 Guérison
1.5 Surveillance
En fonction de quoi la surveillance est-elle effectuée ? Comment ? A quelle fréquence ?
La surveillance doit être programmée par le soignant, d’où la nécessité d’une organisation,
d’une relation avec le médecin traitant (le cancérologue ne peut assumer seul le suivi de tous
les patients, travail en équipe avec le médecin traitant). La surveillance n’est pas le problème
du malade

CANCERO Cours2bis Rivoire GENESTIER Louise SAHUGUET Emilie
DCEM1 GB 29/01/08
4
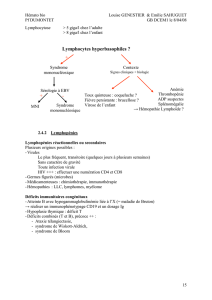
1.6 La récidive
Comment peut se faire la récidive ?
1.6.1 Notion d’espace où la récidive a-t-elle lieu ?
- Récidive locale : le geste initial n’a pas enlevé toute la tumeur (geste chirurgical non
exhaustif ou radiologie à trop faible dose) ou les marges n’étaient pas suffisantes(R1 ou R2)
- Récidive métastasique : au moment de l’opération il y avait déjà une métastase, la maladie
était donc au stade infraclinique
- Récidive locale et métastasique
1.6.2 Notion de temps
- Récidive précoce
- Récidive tardive
La gravité de la récidive augmente quand l’intervalle de temps entre le traitement initial et la
récidive diminue (pas la même signification d’une récidive à 6 mois qu’à 6 ans).
1.6.3 Notion de 2ème récidive
Ces phénomènes peuvent se reproduire dans le temps après traitement.
→ La pluridisciplinarité permet au patient de bénéficier de plusieurs avis.
1.7 Conséquences pour la prise en charge initiale
De façon concrète, on voit bien, qu'en l'état actuel de nos connaissances, nous ne disposons
que d'un nombre réduit de cartouches pour détruire le cancer. Il ne faut pas gaspiller nos
munitions. (“En cancéro, il faut savoir économiser les cartouches et on n’a qu’un seul
coup !”(Dixit le prof))
- La chirurgie cancérologique doit être efficace du premier coup, il n’y a pas de seconde
chance.
- La radiothérapie doit presque toujours être effectuée à la limite de sa tolérance : les doses
nécessaires pour traiter le cancer sont proches des doses toxiques. La dose donnée est la
dose maximale possible (50 à 65 Gray) avec le moins de séquelles possibles, en une seule
fois (lorsqu’elle se fait à but curatif), une radiothérapie sans risque n'est pas possible. Elle
doit être localisée au bon endroit dans l’organisme avec une traçabilité parfaite (rôle
médico légal, cf. problème à Epinal).
- La chimiothérapie. Il existe plusieurs types de chimiothérapie : il faut donc choisir la
bonne chimiothérapie en fonction de la maladie (c'est-à-dire choisir le bon traitement, celui
qui fonctionne le mieux et dont l’usage est justifié). C’est la dose/intensité qui est
importante, la chimiothérapie est effectuée à intervalles réguliers (toutes les 3 semaines par
exemple), et la dose est fonction de la surface corporelle. Il faut respecter attentivement les
intervalles de temps, la dose et l’intensité
On voit donc la nécessité d'emblée de rassembler les compétences de disciplines différentes
autour du malade pour lui apporter les meilleures chances de guérison.

CANCERO Cours2bis Rivoire GENESTIER Louise SAHUGUET Emilie
DCEM1 GB 29/01/08
5
2. Traitement d’un cancer métastasique
2.1 Quels traitements ?
- La chimiothérapie, l’hormonothérapie, les thérapies ciblées
Exemples de thérapies ciblées : Glivec (bloque le côté cellulaire des récepteurs à Tyrosine
Kinase, c-kit), Bevacizumab (Avastin®, anti-néoangiogénique)
- Radiothérapie, chirurgie
- Autres traitements, qui permettent une prise en charge auxiliaire (palliatif, douleur,
psychologique, social)
2.2 Notion de sensibilité aux traitements
- Tumeurs chimiosensibles, dont le cancer du testicule.
- Tumeurs hormonosensibles, dont les cancers de la prostate et du sein.
- Cas particulier des GIST(Tumeurs stromales gastro-intestinales) (traitées par
Glivec(Imatinib, anticorps monoclonal contre c-kit)qui se prend per os et a fortement
augmenté la survie des patients)
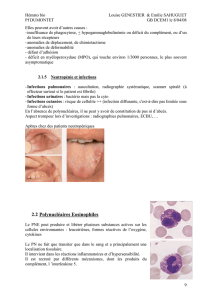
2.3 Traitements palliatifs
Au CLB, il existe un service spécial, le DISSPO qui s’occupe de tous les soins de support et
regroupe les assistantes sociales, les psychiatres et psychologues, la prise en charge de la
douleur, les diététiciennes, le service gérant l’hospitalisation à domicile (HAD), …
#exemple de tumeur chimiosensible et de l’efficacité d’une prise en charge pluridisciplinaire :
Les tumeurs germinales du testicule :
La moyenne d’âge au diagnostic est de 20-25ans.Il faut que le traitement soit parfaitement
réalisé (respect de la dose, intervalles de temps,…). L’évolution des taux de guérison est
spectaculaire entre avant 1980 où il y avait quasiment 100% de mortalité et après 1980
(découverte des sels de platine) où la guérison a fortement augmenté.
Une étude a montré que chez les patients hospitalisés dans des établissements spécialisés (en
cancéro), la guérison était de 98% alors qu’elle n’était que de 50% dans les établissements
non spécialisés.
De plus, une étude montre que les patients (tout cancers confondus) pris en charge en étant
inclus dans des essais cliniques avaient toujours un meilleur taux de survie que ceux qui
suivaient un traitement normal(pas dans le cadre d’un essais) .
3. Principes généraux de la pluridisciplinarité
3.1 Interdépendance des soignants
L’interdépendance doit être complète, toute une équipe travaille ensemble.
3.2 Discussion pluridisciplinaire
Elle doit être faite le plus tôt possible car le processus de cancérisation et de métastase est
long. La chirurgie et le cancer ne sont pas des urgences.
 6
6
 7
7
 8
8
 9
9
1
/
9
100%