Diagnostic et prise en charge génétique des formes

Diagnostic et prise en charge
génétique des formes familiales à
haut risque de cancer
colorectaux
Pr Laurence OLIVIER-FAIVRE
6ème séminaire interrégional de cancérologie digestive
Vittel, 12 Juin 2015

Avant l’ère du séquençage haut débit
Le syndome de Lynch
Les prédispositions génétiques aux
polyposes APC, MYH et
hamartomateuses
Le syndrome X…

Tissu normal Tissu normal
Cancer instable
Cancer stable
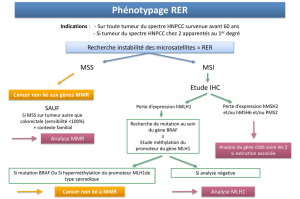
Le syndrome de Lynch: Determination du
phenotype MSI

HNPCC
Instabilité des microsatellites
•100% des tumeurs colorectales sont MSI-H en cas
de syndrome HNPCC
• Pénétrance moins élevée qu’initialement rapportée
•Sous-diagnostic des syndromes HPNCC alors que
surveillance efficace
→ Elargissement des indications de recherche
d’instabilité des microsatellites:
–Cancer du spectre* avant 60 ans
–Cancer du spectre* ayant un ATCD au 1er degré
de cancer du spectre large
* Endomètre, ovaires, estomac, voies biliaires, urinaires, intestin
grêle

HNPCC
Référentiels
•Elargissement des indications de
consultations d’oncogénétique
–Cancer MSI
–2 apparentés au 1er degré spectre large
dont 1 < 50 ans
–Cancer du spectre large* HNPCC avant
40 ans
* Endomètre, ovaires, estomac, voies biliaires, urinaires, intestin
grêle
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%