L’ a n g i o p l a s... coronarienne a-t- elle encore une place dans le traitement

206
La Lettre du Pharmacologue - Volume 13 - n° 8 - octobre 1999
L’angioplastie
coronarienne a-t-
elle encore une
place dans le traitement
des coronaropathies stables ?
?
Il s’agit de l’étude ART(Ator-
vastatin versus Revascularisa-
tion Treatment), publiée dans
le numéro du 8 juillet 1999
(341 : 70-6). C’est un essai
multicentrique ouvert rando-
misé comparant un traitement
hypolipémiant à fortes doses à
une angioplastie coronarienne.
Cet essai a été mené chez
des patients ayant une corona-
ropathie stable avec une ou
deux sténoses coronariennes
supérieures ou égales à 50 %,
une fonction ventriculaire
gauche conservée et un LDL
cholestérol supérieur ou égal à
3mmoles/l, adressés pour une
procédure de revascularisation
percutanée. Trois cent qua-
rante et un patients ont été
inclus, 164 ont reçu 80 mg/j
d’atorvastatine, 177 ont béné-
ficié de l’angioplastie ainsi
que des soins habituels pou-
vant comprendre un traitement
hypolipémiant. Le critère
d’analyse était le nombre de
patients présentant un ou des
épisodes ischémiques sur un
suivi de 18 mois. Les épisodes
ischémiques étaient définis par
mort d’origine cardiaque,
réanimation après arrêt car-
diaque, infarctus myocardique
non fatal, accident vasculaire
cérébral, pontage coronarien,
angioplastie et aggravation de
l’angor nécessitant une hospi-
talisation. L’analyse était faite
en intention de traiter, la com-
paraison des deux groupes
avec un test de Cochrane-
Mantel-Haenszel.
Vingt-deux patients (13 %) ont
présenté un épisode isché-
mique dans le groupe atorvas-
tatine versus 37 (21 %) dans le
groupe angioplastie. Cette
diminution de 36 % de l’inci-
dence des événements isché-
mique entre les deux groupes
(p = 0,048) n’était plus statis-
tiquement significative après
ajustement en fonction des
analyses intermédiaires. La
fréquence d’événements indé-
sirables attribuables à l’un des
deux traitements était compa-
rable dans les deux groupes
(bien que de nature différente).
Conclusion. Bien que cette
étude porte sur un petit effec-
tif de sujets et n’ait pas la puis-
sance suffisante pour montrer
une différence statistiquement
significative entre les deux
groupes, elle soulève néan-
moins de grandes interroga-
tions sur la place de la cardio-
logie interventionnelle chez ce
type de patients dans les indi-
cations de l’essai face au trai-
tement médicamenteux hypo-
lipémiant à fortes doses. !
Un nouveau traite-
ment de l’insuffi-
sance cardiaque :
la spironolactone
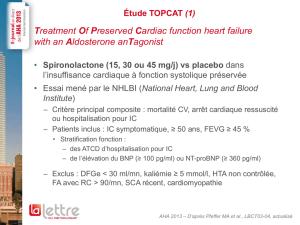
Il s’agit de l’étude RALES
(Randomized Aldactone Eva-
luation Study), publiée dans le
numéro du 2 septembre 1999
(341 : 709-17). C’est un essai
multicentrique comprenant
195 centres de quinze pays sur
cinq continents, randomisé en
double aveugle, comparant les
effets de la spironolactone à un
placebo chez des patients
atteints d’insuffisance car-
diaque grave (stades III et IV
de la NYHA et fraction d’éjec-
tion inférieure à 35 %). Mille
six cent soixante-trois patients
ont été inclus, 822 recevant la
spironolactone (25 mg/j), 841
le placebo ; tous les patients
recevaient par ailleurs un IEC
et un diurétique de l’anse ; la
digoxine était autorisée (75 %
des patients des deux groupes)
ainsi que les bêtabloquants
(10 % dans les deux groupes).
Cinquante-cinq pour cent des
patients des deux groupes
avaient une insuffisance car-
diaque d’origine ischémique.
Dans les critères de non-inclu-
sion figuraient, entre autres,
une insuffisance rénale
(créatininémie plasmatique
>221 µmoles/l) et une kalié-
mie > 5 meq/l. Le critère prin-
cipal d’analyse était la morta-
lité toutes causes confondues,
les critères secondaires la mor-
talité d’origine cardiaque, les
hospitalisations et les modifi-
cations de symptomatologie
clinique de l’insuffisance car-
diaque. L’analyse était faite en
intention de traiter avec des
courbes de survie de type
Kaplan-Meier comparées par
un test de log-rank. L’arrêt de
l’étude était prévu en
décembre 1999, mais l’essai a
été interrompu précocement à
la cinquième analyse intermé-
diaire en août 1998 après un
suivi moyen de 24 mois en rai-
son de la supériorité du traite-
ment par spironolactone com-
paré au placebo.
On comptait 386 décès toutes
causes confondues dans le
groupe placebo contre 284
dans le groupe spironolactone
(RR : 0,70 ; IC95 0,6 à 0,82,
p<0,001). Ce résultat en
faveur de la spironolactone
pouvait être attribué à une
réduction de la mortalité d’ori-
gine cardiaque. On observait
une réduction de 35 % des hos-
pitalisations pour aggravation
de l’insuffisance cardiaque et
une amélioration de la symp-
tomatologie clinique de l’in-
suffisance cardiaque dans le
groupe spironolactone. La
tolérance était globalement
bonne, avec néanmoins 10 %
de gynécomasties, une éléva-
tion modérée des chiffres de
créatininémie et de kaliémie.
Le nombre d’arrêts de traite-
ment était comparable dans les
deux groupes.
Conclusion. La spironolac-
tone diminue de 30 % le risque
de décès chez les patients souf-
frant d’insuffisance cardiaque
grave.
Il reste maintenant à définir la
place de la trithérapie IEC +
bêtabloquants + spironolac-
tone versus les bithérapies IEC
+ bêtabloquants ou IEC + spi-
ronolactone.
REVUE DE PRESSE
Les essais cliniques de la rentrée
"
L. Becquemont*
*Unité de pharmacologie clinique,
CHU Saint-Antoine, 75012 Paris.
Deux grands essais cliniques publiés
dans le New England Journal of Medicine
ont particulièrement attiré notre attention cet été.
1
/
1
100%