EVIDENCE-BASED MEDICINE

La Lettre de l’Hépato-Gastroentérologue • Vol. XVII - n° 1 - janvier-février 2014 | 53
EVIDENCE-BASED MEDICINE
Chirurgie
plus élevé d’occlusions (3,1 % versus 2,5 %) ainsi
que d’éventrations (9,2 % versus 8,6 %) après
laparotomie, sans différence signifi cative (10). Une
proportion importante (28 %) des éventrations
survenaient sur les orifi ces de trocart, et non pas du
site d’extraction de la pièce opératoire. Par ailleurs,
les patients convertis avaient un risque supérieur, par
rapport à ceux ayant subi une laparoscopie ou une
laparotomie, en termes d’occlusions (6 % versus 2 %
versus 2,3 %) et d’éventrations (11 % versus 7,4 %
versus 8,6 %).
H. Ohtani et al. ont montré que le taux de morbi-
dité global à long terme était signifi cativement
plus bas après laparoscopie (OR = 0,31 [0,14-0,67] ;
p = 0,003), mais il n’existait pourtant pas de diffé-
rence entre les 2 groupes en termes d’éventrations
et d’occlusions. ■
Références bibliographiques
1. Ng SS, Leung KL, Lee JF et al. Long-Term Morbidity and Onco-
logic Outcomes of Laparoscopic-Assisted Anterior Resection for
Upper Rectal Cancer: Ten-Year Results of a Prospective Rando-
mized Trial. Dis Colon Rectum 2009;52(4):558-66.
2. Lujan J, Valero G, Hernandez Q et al. Randomized clinical trial
comparing laparoscopic and open surgery in patients with rectal
cancer. Br J Surg 2009;96(9):982-9.
3. Jayne DG, Thorpe HC, Copeland J et al. Five-year follow-up
of the Medical Research Council CLASICC trial of laparoscopi-
cally assisted versus open surgery for colorectal cancer. Br J Surg
2010;97:1638-45.
4. Kang SB, Park JW, Jeong SY et al. Open versus laparoscopic
surgery for mid or low rectal cancer after neoadjuvant chemora-
diotherapy (COREAN trial): short-term outcomes of an open-label
randomised controlled trial. Lancet Oncol 2010;11(7):637-45.
5. Van der Pas MH, Haglind E, Cuesta MA, Fürst A, Lacy AM et al.
Laparoscopic versus open surgery for rectal cancer (COLOR II):
short-term outcomes of a randomised, phase 3. Lancet Oncol
2013;14(3):210-8.
6. Aziz O, Constantinides V, Tekkis PP et al. Laparoscopic versus
open surgery for rectal cancer: a meta-analysis. Ann Surg Oncol
2006;13(3):413-24.
7. Ohtani H, Tamamori Y, Azuma T et al. A meta-analysis of the
short- and long-term results of randomized controlled trials that
compared laparoscopy-assisted and conventional open surgery for
rectal cancer. J Gastrointest Surg 2011;15(8):1375-85.
8. Huang MJ, Liang JL, Wang H et al. Laparoscopic-assisted versus
open surgery for rectal cancer: a meta-analysis of randomized
controlled trials on oncologic adequacy of resection and long-
term oncologic outcomes. Int J Colorectal Dis 2011;26(4):415-21.
9. Panis Y, Maggiori L, Caranhac G et al. Mortality after colorectal
cancer surgery: a French survey of more than 84,000 patients.
Ann Surg 2011;254(5):738-44.
10. Taylor GW, Jayne DG, Brown SR et al. Adhesions and incisional
hernias following laparoscopic versus open surgery for colorectal
cancer in the CLASICC trial. Br J Surg 2010;97(1):70-8.
Questions
non résolues
» Le bénéfi ce de la
laparoscopie en termes
de diminution de la
morbidité tardive
(morbidité pariétale
et adhérences intra-
abdominales) doit être
confi rmé par des études à
long terme.
» L’impact de la conver-
sion en laparotomie doit
être précisé en termes
de morbidité opératoire
et de résultats oncolo-
giques.
La fertilité féminine (FF) est diminuée après anastomose iléo-anale (AIA)
quand elle est réalisée par laparotomie.
L’AIA laparoscopique est associée à une meilleure FF que l’AIA par laparo-
tomie.
La FF semble conservée après AIA laparoscopique.
Une AIA peut être proposée aux femmes en âge de procréer en cas d’at-
teinte rectale (rectite, microrectie) ou de dysplasie/cancer, mais la voie
d’abord laparoscopique doit être privilégiée.
Ce qu’il faut retenir
L
a coloproctectomie totale avec anastomose
iléo-anale (AIA) est une intervention réalisée
le plus souvent chez l’adulte jeune, de manière
prophylactique. Ses conséquences fonctionnelles,
notamment sur la fertilité féminine (FF), sont donc
à considérer avec soin.
Le taux d’infertilité après AIA par laparotomie varie
beaucoup d’une série à l’autre (de 17 % à 93 %) du
fait de plusieurs facteurs : défi nition de l’infertilité
(globale ou à 1 an), indication opératoire (rectocolite,
polypose ou autre), âge des patientes, faibles effec-
tifs de certaines études. Malgré ces variations, toutes
les études montrent une FF inférieure à celle de la
population générale, et 3 méta-analyses abondent
dans ce sens, avec une infertilité de 43 % à 63 % et
un risque relatif de 3,2 à 3,9 (tableau, p. 54) [1-3].
L’AIA était donc jusqu’à présent contre-indiquée
de manière relative chez la femme jeune désireuse
de grossesse.
Anastomose iléo-anale et infertilité
Laura Beyer-Berjot, Stéphane Berdah, Marseille.
Deux études prospectives récentes ont cependant
remis en question cette attitude en évaluant l’infer-
tilité après AIA laparoscopique. S.A. Bartels et al.
ont comparé 27 tentatives de grossesse après AIA
laparoscopique et 23 après AIA par laparotomie (4).

54 | La Lettre de l’Hépato-Gastroentérologue • Vol. XVII - n° 1 - janvier-février 2014
EVIDENCE-BASED MEDICINE Chirurgie
Il existait une FF supérieure dans le groupe laparo-
scopie (p = 0,023). Dans la seconde étude, portant
sur 63 patientes opérées par laparoscopie, le taux
d’infertilité était de 27 %, et il n’existait pas de diffé-
rence de fertilité postopératoire avec des patientes
ayant eu une appendicectomie (p = 0,397) [5]. Cette
meilleure préservation de la fertilité peut s’expli-
quer, d’une part, par la diminution des adhérences
pelviennes après AIA laparoscopique et, d’autre
part, par la technique de dissection pelvienne, qui,
en l’absence de dysplasie/cancer, est réalisée au
contact du rectum, respectant ainsi l’anatomie tubo-
ovarienne (en particulier les fossettes ovariennes).
En cas d’atteinte rectale (rectite, microrectie) ou
de dysplasie/cancer, l’AIA peut donc être réalisée, y
compris chez la femme jeune, mais la voie d’abord
laparoscopique doit être privilégiée. ■
Références bibliographiques
1. Waljee A, Waljee J, Morris AM, Higgins PD. Threefold increased
risk of infertility: a meta-analysis of infertility after ileal pouch
anal anastomosis in ulcerative colitis. Gut 2006;55(11):1575-80.
2. Cornish J, Tan E, Teare J et al. A meta-analysis on the infl uence of
infl ammatory bowel disease on pregnancy. Gut 2007;56(6): 830-7.
3. Rajaratnam SG, Eglinton TW, Hider P, Fearnhead NS. Impact of
ileal pouch-anal anastomosis on female fertility: meta-analysis
and systematic review. Int J Colorectal Dis 2011;26(11):1365-74.
4. Bartels SA, D’Hoore A, Cuesta MA et al. Signifi cantly increased
pregnancy rates after laparoscopic restorative proctocolectomy:
a cross-sectional study. Ann Surg 2012;256(6):1045-8.
5. Beyer-Berjot L, Maggiori L, Birnbaum D et al. A total laparo-
scopic approach reduces the infertility rate after ileal pouch-anal
anastomosis: a 2-center study. Ann Surg 2013;258(2):275-82.
Questions non résolues
» La coloproctectomie totale avec anastomose
iléo-anale est-elle responsable d’une infertilité féminine post opératoire ?
» Peut-on proposer cette intervention aux femmes en âge de procréer ?
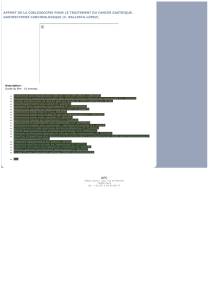
Tableau. Taux d’infertilité après anastomose iléo-anale par laparotomie (méta-analyses) et laparoscopie.
Méta-analysesAnnée Patientes (n) Voie d’abord Étiologie Tentatives de grossesse (n)Infertilité (%) Comparaison
A. Waljee et al.
(1)
2006 481 Laparotomie RCH + PAF – 48 RR = 3,2/PG
J. Cornish et al.
(2)
2007 650 Laparotomie RCH + PAF – 43 –
S.G. Rajaratnam et al.
(3)
2011 1 076 Laparotomie RCH + PAF 457 63 RR = 3,9/PG
S.A. Bartels et al.
(4)
2012 112 Laparoscopie RCH + PAF 27 26 FF > laparotomie
(p = 0,023)
L. Beyer-Berjot et al.
(5)
2013 63 Laparoscopie RCH + PAF 15 27 ≃ PG (p = 0,397)*
* Population de patientes appendicectomisées.
FF: fertilité féminine ; PAF: polypose adénomateuse familiale; PG: population générale; RCH: rectocolite hémorragique; RR: risque relatif.
Niveau de preuve :
AIA par laparotomie : 1 (méta-analyse)
AIA par laparoscopie : 2 (étude com-
parative non randomisée, étude de
cohorte)
Les programmes de réhabilitation précoce permettent de diminuer signi-
fi cativement le risque de complications postopératoires et la durée d’hos-
pitalisation en chirurgie colorectale programmée.
Il semble que les programmes de réhabilitation précoce pourraient
améliorer les résultats opératoires après chirurgie colorectale laparo-
scopique.
Des recommandations françaises sur la réhabilitation précoce après
chirurgie colorectale programmée sont en cours de publication.
Ce qu’il faut retenir
Réhabilitation précoce en chirurgie
colorectale
Frédéric Bretagnol, Suresnes.
L
es programmes de réhabilitation précoce (RP), ou
Fast Track Surgery pour les Anglo-Saxons, corres-
pondent à une prise en charge multimodale du
patient et de son environnement pendant toute la
période péri-opératoire (pré-, per- et post-), avec,
comme objectif le retour le plus rapide possible du
patient à son état physique et psychique préopéra-
toire. La chirurgie colorectale se prête particulière-
ment à l’application de tels programmes, avec un taux
moyen de mortalité de 4 % et une morbidité globale
non négligeable de 35 %. Par ailleurs, le développe-
ment de la laparoscopie en chirurgie colorectale a
niveau
de preuve
1/2
1
/
2
100%