EVIDENCE-BASED MEDICINE

La Lettre de l’Hépato-Gastroentérologue • Vol. XVII - n° 1 - janvier-février 2014 | 51
EVIDENCE-BASED MEDICINE
Chirurgie
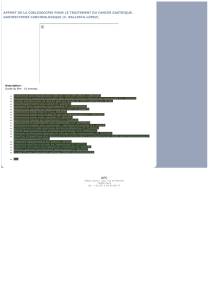
La résection rectale laparoscopique pour cancer est validée par des travaux
de haut niveau de preuve.
Les résultats oncologiques en termes de survie et de récidive locale sont
similaires à ceux obtenus avec la laparotomie.
Il n’existe pas de consensus sur les risques de la conversion en termes
de morbidité et de qualité de l’exérèse oncologique.
Ce qu’il faut retenir
L
a littérature dispose d’études et de revues de
haut niveau de preuve, incluant 4 principales
études randomisées (en ne prenant en compte
que les actualisations des résultats à moyen et à long
terme de chaque étude) et 4 méta-analyses (1-8).
Résultats oncologiques
On dispose des résultats de survie à long terme pour
3 études randomisées (1-3). Toutes ces études ne
montrent aucune différence en termes de survie
globale et de survie sans récidive selon que la résec-
tion rectale a été réalisée par laparoscopie ou par
laparotomie.
Place de la laparoscopie
dans la chirurgie rectale pour cancer
Frédéric Bretagnol, Suresnes.
En fait, la sigmoïdectomie préventive ne peut se
justifi er que si, comparée à la surveillance médicale,
elle est plus effi cace en termes de récidive locale,
de récidive chirurgicale (chirurgie en urgence) et de
douleurs chroniques. À ce titre, une étude observa-
tionnelle italienne multicentrique de l’histoire natu-
relle de la diverticulite est intéressante (3). Sept cent
quarante-trois patients (dont 242 ont été opérés) ont
été suivis sur une période de 10 ans en moyenne. Les
patients opérés présentaient signifi cativement moins
de récidives que les patients traités médicalement
(5,8 versus 17,2 %), moins de cas de chirurgie en
urgence pour récidive (1,3 versus 6,9 %), une moindre
mortalité (0,6 versus 2,5 %) et moins de symptômes
chroniques (16,2 versus 21,9 %).
Questions non résolues
» Faut-il avoir les 2 facteurs de risque de récidive présents chez un même
patient (âge ≤ 50 ans et signes scanographiques de gravité) ou 1 seul est-il
suffi sant pour proposer une chirurgie prophylactique après la première crise ?
» Ne faut-il pas ajouter comme indication chirurgicale la notion de douleurs
abdominales persistantes ? On retiendrait alors comme indication les patients
jeunes souffrant d’une crise non compliquée avec une symptomatologie
douloureuse persistante sous traitement médical.
Références bibliographiques
1. Buc E, Mabrut JY, Génier F, Berdah S, Deyris L, Panis Y. Question 4.
Scheduled surgery for sigmoid diverticulitis. Gastroenterol Clin Biol
2007;31(8-9 Pt 2):3S35-46.
2. Hall JF, Roberts PL, Ricciardi R et al. Long-term follow-up after an
initial episode of diverticulitis: what are the predictors of recurrence?
Dis Colon Rectum 2011;54(3):283-8.
3. Binda GA, Arezzo A, Serventi A et al. Multicentre observational
study of the natural history of left-sided acute diverticulitis. Br J
Surg 2012;99(2):276-85.
4. Chautems RC, Ambrosetti P, Ludwig A et al. Long-term follow-
up after first acute episode of sigmoid diverticulitis: is surgery
mandatory?: a prospective study of 118 patients. Dis Colon Rectum
2002;45(7):962-6.
5. Klarenbeek BR, Veenhof AA, Bergamaschi R, Van der Peet DL, Van
den Broek WT, de Lange ES. Laparoscopic sigmoid resection for diver-
ticulitis decreases major morbidity rates: a randomized control trial:
short-term results of the Sigma Trial. Ann Surg 2009;249(1):39-44.
6. Siddiqui MRS, Sajid MS, Khatri K et al. Elective open versus lapa-
roscopic sigmoid colectomy for diverticular disease: a meta-analysis
with the Sigma Trial. World J Surg 2010;34(12):2883-901.
Dans l’étude anglaise CLASICC (3), la survie globale
et la survie sans récidive à 5 ans étaient comparables
après laparoscopie et laparotomie : respectivement

52 | La Lettre de l’Hépato-Gastroentérologue • Vol. XVII - n° 1 - janvier-février 2014
EVIDENCE-BASED MEDICINE Chirurgie
60,3 % versus 52,9 % (p = 0,13) et 53,2 % versus
52,1 % (p = 0,95). Il est à noter que la conversion en
laparotomie constituait un facteur prédictif négatif
signifi catif en matière de survie globale : 49,6 %
versus 62,4 % (p = 0,005). Ces derniers résultats
ne sont pas consensuels dans la littérature et sont
en contradiction avec d’autres études.
Dans la méta-analyse de H. Ohtani et al. (7), incluant
plus de 2 000 patients, il n’existait pas de différence
signifi cative entre les patients opérés par laparo-
scopie et ceux opérés par laparotomie, en termes de
récidive locale (6,1 % versus 6,6 %, p = 0,41) et de
récidive à distance (13,8 % versus 13,9 %, p = 0,52).
Qualité de l’exérèse chirurgicale
oncologique
Il n’existe pas de différence signifi cative concernant la
qualité de l’exérèse macroscopique du mésorectum.
S.B. Kang et al. (4) avaient montré que l’exérèse était
considérée comme macroscopiquement complète
dans 72,4 % des cas après laparoscopie et dans
74,7 % des cas après laparotomie (p = 0,41).
Il n’existe pas non plus de différence signifi cative
selon le nombre de ganglions réséqués, excepté
dans une étude, qui montrait un avantage pour la
laparoscopie (13,6 % versus 11,6 %) [2]. Toutes les
méta-analyses confi rment l’absence de différence
signifi cative.
Il n’y pas de différence significative en termes
de marges de résection envahies. Dans l’étude
CLASICC (3), les auteurs ont montré un taux d’en-
vahissement des marges circonférentielles 2 fois
supérieur après laparoscopie, sans que ce résultat
soit signifi catif (12 % versus 6 %). Parmi les biais
de cette étude fi gurent probablement le manque
de sélection préopératoire des patients et le taux
de conversion élevé (34 %). La méta-analyse de
M.J. Huang et al. (8) confi rmait l’absence de diffé-
rence signifi cative, avec 7,9 % de marges envahies
dans le groupe laparoscopie versus 5,4 % dans le
groupe laparotomie (p = 0,63).
Résultats opératoires et durée
d’hospitalisation
Il n’y a pas de différence signifi cative en termes de
mortalité selon la voie d’abord. Pourtant, dans une
étude réalisée à partir du Programme de médicalisa-
tion des systèmes d'information (PMSI) et incluant
près de 84 000 patients ayant eu une résection
colorectale, nous avons montré, pour la première
fois, que l’abord laparoscopique était associé de
manière indépendante à une diminution de la
mortalité péri-opératoire (OR : 0,59 [0,54-0,65] ;
p < 0,001) [9].
Concernant la morbidité, il n’existe pas de différence
signifi cative, avec un taux diminué dans le groupe
laparoscopie dans 2 études (1, 4), mais sans diffé-
rence signifi cative dans les méta-analyses. Il n’existe
pas non plus de différence signifi cative concernant le
taux de fi stule anastomotique. Dans l’étude COLOR,
le taux de fi stule anastomotique global était de 13 %
dans le groupe laparoscopie versus 10 % après lapa-
rotomie (p = 0,46). Dans l’étude CLASICC, ce taux
était de 8 % après laparoscopie et de 15 % après
conversion.
Concernant les pertes sanguines, toutes les études
montrent qu’elles sont signifi cativement réduites
dans le groupe laparoscopie.
Enfi n, la laparoscopie diminue de manière signifi ca-
tive la durée d’hospitalisation dans toutes les études,
ce que confi rme la méta-analyse de H. Ohtani et al.
(OR = 3,61 [5,45-1,77] ; p = 0,001) [7].
Séquelles génito-urinaires
Deux études (3, 4) ont analysé les séquelles génito-
urinaires. Il y avait plus de cas de dysfonction sexuelle
chez les hommes que chez les femmes 3 mois après
la chirurgie, mais il n’y avait pas de différence signi-
fi cative selon la voie d’abord. Les scores de fonction
mictionnelle étaient meilleurs après laparoscopie
(p = 0,002).
Dans l’étude CLASICC, la fonction sexuelle des
hommes était altérée après laparoscopie (p = 0,06),
de même que la fonction érectile (p = 0,06). Il n’exis-
tait cependant pas de différence en termes de qualité
de vie (questionnaire QLQ-CR38). Enfi n, en analyse
multivariée, une conversion en laparotomie et une
exérèse totale du mésorectum étaient associées
à une altération de la fonction sexuelle chez les
hommes.
Morbidité pariétale et
occlusions à long terme
Les données sont contradictoires et n’indiquent pas
de bénéfi ce clair de l’abord laparoscopique, contrai-
rement à ce à quoi l’on pouvait s’attendre.
À partir des données de l’étude CLASICC, une étude
a montré, avec un suivi moyen de 3,4 ans, un taux
niveau
de preuve
1

La Lettre de l’Hépato-Gastroentérologue • Vol. XVII - n° 1 - janvier-février 2014 | 53
EVIDENCE-BASED MEDICINE
Chirurgie
plus élevé d’occlusions (3,1 % versus 2,5 %) ainsi
que d’éventrations (9,2 % versus 8,6 %) après
laparotomie, sans différence signifi cative (10). Une
proportion importante (28 %) des éventrations
survenaient sur les orifi ces de trocart, et non pas du
site d’extraction de la pièce opératoire. Par ailleurs,
les patients convertis avaient un risque supérieur, par
rapport à ceux ayant subi une laparoscopie ou une
laparotomie, en termes d’occlusions (6 % versus 2 %
versus 2,3 %) et d’éventrations (11 % versus 7,4 %
versus 8,6 %).
H. Ohtani et al. ont montré que le taux de morbi-
dité global à long terme était signifi cativement
plus bas après laparoscopie (OR = 0,31 [0,14-0,67] ;
p = 0,003), mais il n’existait pourtant pas de diffé-
rence entre les 2 groupes en termes d’éventrations
et d’occlusions. ■
Références bibliographiques
1. Ng SS, Leung KL, Lee JF et al. Long-Term Morbidity and Onco-
logic Outcomes of Laparoscopic-Assisted Anterior Resection for
Upper Rectal Cancer: Ten-Year Results of a Prospective Rando-
mized Trial. Dis Colon Rectum 2009;52(4):558-66.
2. Lujan J, Valero G, Hernandez Q et al. Randomized clinical trial
comparing laparoscopic and open surgery in patients with rectal
cancer. Br J Surg 2009;96(9):982-9.
3. Jayne DG, Thorpe HC, Copeland J et al. Five-year follow-up
of the Medical Research Council CLASICC trial of laparoscopi-
cally assisted versus open surgery for colorectal cancer. Br J Surg
2010;97:1638-45.
4. Kang SB, Park JW, Jeong SY et al. Open versus laparoscopic
surgery for mid or low rectal cancer after neoadjuvant chemora-
diotherapy (COREAN trial): short-term outcomes of an open-label
randomised controlled trial. Lancet Oncol 2010;11(7):637-45.
5. Van der Pas MH, Haglind E, Cuesta MA, Fürst A, Lacy AM et al.
Laparoscopic versus open surgery for rectal cancer (COLOR II):
short-term outcomes of a randomised, phase 3. Lancet Oncol
2013;14(3):210-8.
6. Aziz O, Constantinides V, Tekkis PP et al. Laparoscopic versus
open surgery for rectal cancer: a meta-analysis. Ann Surg Oncol
2006;13(3):413-24.
7. Ohtani H, Tamamori Y, Azuma T et al. A meta-analysis of the
short- and long-term results of randomized controlled trials that
compared laparoscopy-assisted and conventional open surgery for
rectal cancer. J Gastrointest Surg 2011;15(8):1375-85.
8. Huang MJ, Liang JL, Wang H et al. Laparoscopic-assisted versus
open surgery for rectal cancer: a meta-analysis of randomized
controlled trials on oncologic adequacy of resection and long-
term oncologic outcomes. Int J Colorectal Dis 2011;26(4):415-21.
9. Panis Y, Maggiori L, Caranhac G et al. Mortality after colorectal
cancer surgery: a French survey of more than 84,000 patients.
Ann Surg 2011;254(5):738-44.
10. Taylor GW, Jayne DG, Brown SR et al. Adhesions and incisional
hernias following laparoscopic versus open surgery for colorectal
cancer in the CLASICC trial. Br J Surg 2010;97(1):70-8.
Questions
non résolues
» Le bénéfi ce de la
laparoscopie en termes
de diminution de la
morbidité tardive
(morbidité pariétale
et adhérences intra-
abdominales) doit être
confi rmé par des études à
long terme.
» L’impact de la conver-
sion en laparotomie doit
être précisé en termes
de morbidité opératoire
et de résultats oncolo-
giques.
La fertilité féminine (FF) est diminuée après anastomose iléo-anale (AIA)
quand elle est réalisée par laparotomie.
L’AIA laparoscopique est associée à une meilleure FF que l’AIA par laparo-
tomie.
La FF semble conservée après AIA laparoscopique.
Une AIA peut être proposée aux femmes en âge de procréer en cas d’at-
teinte rectale (rectite, microrectie) ou de dysplasie/cancer, mais la voie
d’abord laparoscopique doit être privilégiée.
Ce qu’il faut retenir
L
a coloproctectomie totale avec anastomose
iléo-anale (AIA) est une intervention réalisée
le plus souvent chez l’adulte jeune, de manière
prophylactique. Ses conséquences fonctionnelles,
notamment sur la fertilité féminine (FF), sont donc
à considérer avec soin.
Le taux d’infertilité après AIA par laparotomie varie
beaucoup d’une série à l’autre (de 17 % à 93 %) du
fait de plusieurs facteurs : défi nition de l’infertilité
(globale ou à 1 an), indication opératoire (rectocolite,
polypose ou autre), âge des patientes, faibles effec-
tifs de certaines études. Malgré ces variations, toutes
les études montrent une FF inférieure à celle de la
population générale, et 3 méta-analyses abondent
dans ce sens, avec une infertilité de 43 % à 63 % et
un risque relatif de 3,2 à 3,9 (tableau, p. 54) [1-3].
L’AIA était donc jusqu’à présent contre-indiquée
de manière relative chez la femme jeune désireuse
de grossesse.
Anastomose iléo-anale et infertilité
Laura Beyer-Berjot, Stéphane Berdah, Marseille.
Deux études prospectives récentes ont cependant
remis en question cette attitude en évaluant l’infer-
tilité après AIA laparoscopique. S.A. Bartels et al.
ont comparé 27 tentatives de grossesse après AIA
laparoscopique et 23 après AIA par laparotomie (4).
1
/
3
100%