L Thyroïdites aiguës et subaiguës Première partie : thyroïde – parathyroïde

Métabolismes Hormones Diabètes et Nutrition (IX), n° 4, juillet/août 2005
127
Première partie : thyroïde – parathyroïde
Thyroïdites aiguës et subaiguës
Acute and subacute thyroiditis
J. Mahoudeau*
L
e terme de thyroïdite est ambigu
et critiquable, car il désigne
des pathologies aussi diverses
que les abcès (thyroïdite aiguë), les
inflammations (thyroïdite subaiguë),
la maladie auto-immune chronique
(thyroïdite de Hashimoto) et la
fibrosclérose (thyroïdite de Riedel)
thyroïdiennes. Dans le cadre des
situations urgentes, nous nous limi-
terons aux maladies infectieuses et
inflammatoires et aux autres cas où
une hyperthyroïdie accompagne une
thyroïdite (auto-immune ou iatro-
gène).
Thyroïdite aiguë
à pyogènes
Très rare, elle survient surtout chez
un jeune dans un contexte septicé-
mique ou porteur d’une fistule du
sinus piriforme.
Cliniquement, elle réalise une masse
dans la région thyroïdienne, le plus
souvent unilatérale, douloureuse et
fébrile. Lorsque le contexte n’est
pas évocateur, le risque est de la
confondre avec une thyroïdite sub-
aiguë, plus fréquente, et de prescrire
une corticothérapie malencontreuse
qui accélère l’évolution vers l’abcé-
dation.
L’échographie montre une vaste zone
hypoéchogène, hétérogène et mal
limitée, dont la ponction recueille le
germe et permet parfois d’évacuer
du pus.
Les antibiotiques sont nécessaires,
et parfois le drainage chirurgical. La
tuberculose est rarement en cause,
mais possible.
Thyroïdite subaiguë
de De Quervain
Moins rare, elle est souvent stéréo-
typée, de diagnostic facile et d’évo-
lution cyclique vers la guérison.
Physiopathologie
Il s’agit d’une maladie virale (oreillons,
coxsackie, influenza, etc., le virus
n’étant pas toujours identifié) au cours
de laquelle les follicules thyroïdiens
sont lésés, et libèrent dans la circula-
tion de la thyroglobuline (Tg), de la T4
et de la T3. Histologiquement, on note
une infiltration par des mono- et poly-
nucléaires, des effractions de colloïde
en dehors des follicules plus ou moins
désorganisés, entourées de cellules
géantes multinucléées.
Tableau clinique
Le tableau typique comporte une
douleur d’intensité variable, parfois
intense et insomniante, parfois
discrète et seulement déclenchée
par la palpation, rarement absente.
Son irradiation aux deux oreilles est
classique et évocatrice de la douleur
thyroïdienne.
Elle s’associe à : un gonflement de
l’ensemble de la thyroïde, rarement
d’un seul côté, à une dysphagie dans
un contexte grippal, et à des signes
d’hyperthyroïdie : asthénie, tachy-
cardie, tremblement, thermophobie,
nervosité, etc.
Cortège biologique
Il comprend :
– une VS très accélérée ;
– une élévation franche de la CRP;
– une leucocytose normale ou peu
altérée ;
– et, habituellement, une TSH abais-
sée avec élévation discrète de T4 et
T3 libres et de la Tg, ce dernier dosage
n’étant pas indispensable ;
– les anticorps antithyroïdiens (anti-
Tg et antithyroperoxydase [TPO])
sont absents ou peu élevés.
Un tel tableau clinique et biologique
est si évocateur qu’une scintigraphie
d’urgence n’est plus exigée pour le
diagnostic (fixation nulle ou faible).
L’échographie montre un aspect hypo-
échogène global ou par zones.
Diagnostic différentiel
– Kyste thyroïdien hémorragique,
mais il est unilatéral et l’échographie
le reconnaît.
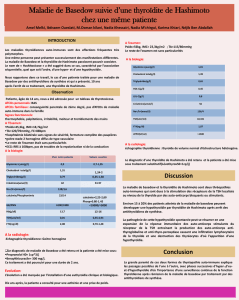
– Maladie de Basedow: elle est évo-
quée si on méconnaît le syndrome
inflammatoire dans les formes peu
ou pas douloureuses, et que l’hyper-
thyroïdie est au premier plan, ce qui
est rare. Le diagnostic est rectifié par
l’absence des anticorps antirécepteurs
de la TSH (TSI) conduisant à la scin-
tigraphie comme dans toute hyper-
thyroïdie inexpliquée.
– Goitre nodulaire toxique : lui aussi
éliminé par la scintigraphie.
– Enfin, les symptômes peuvent éga-
rer le diagnostic vers une pharyngite
(parfois associée) ou une otite (mais
tympans normaux).
* Service d’endocrinologie, CHU Côte de Nacre,
Caen.

Métabolismes Hormones Diabètes et Nutrition (IX), n° 4, juillet/août 2005
128
Urgences
en endocrinologie, diabétologie
et maladies métaboliques
en endocrinologie, diabétologie
et maladies métaboliques
Traitement d’urgence
Il est uniquement symptomatique,
par les anti-inflammatoires non sté-
roïdiens (AINS) pendant quelques
jours pour calmer la douleur. Les
AINS ne sont pas toujours néces-
saires dans les formes peu doulou-
reuses.
À l’inverse, en cas de douleur
intense ou non calmée par les AINS,
ne pas hésiter à utiliser les corti-
coïdes en commençant par 40 mg/j
de prednisone, puis diminution
pendant 4 à 8 semaines. Leur effet
est généralement spectaculaire en
24 heures. Mais aucun traitement ne
modifiera l’évolution spontanée de
la thyroïdite.
Les -bloquants sont utiles si la thyro-
toxicose est nette, avec tachycardie,
tremblement, etc. Les antithyroïdiens
de synthèse (ATS) sont absolument
inefficaces sur la thyrotoxicose, qui,
ici, est due à une lésion et non à une
hyperactivité thyroïdienne.
Évolution
Après la phase initiale, douloureuse,
le syndrome inflammatoire et la thy-
rotoxicose s’estompent en quelques
jours ou semaines. Une phase d’hypo-
thyroïdie transitoire peut apparaître
secondairement vers le sixième mois,
habituellement suivie d’un retour à
l’euthyroïdie, sans qu’il soit nécessaire
de la substituer.
D’autres modes évolutifs sont plus
rares : résistance à la corticothérapie,
nécessitant de plus fortes doses,
récidives inflammatoires (surtout
après corticothérapie trop brève) ou
hypothyroïdie durable nécessitant
une substitution.
Thyroïdites subaiguës
silencieuses ou indolentes
Les thyroïdites subaiguës silen-
cieuses peuvent répondre à deux
mécanismes :
■Une thyroïdite de De Quervain
indolente.
Le diagnostic est initialement
méconnu, faute de rechercher un
syndrome inflammatoire au cours
des hyperthyroïdies.
■Une thyroïdite lymphocytaire
subaiguë.
Ici, les lésions histologiques et le
mécanisme sont différents: il existe
un goitre modéré avec une infiltra-
tion lymphocytaire rappelant la thy-
roïdite de Hashimoto. Les anticorps
anti-Tg et anti-TPO sont présents à
un taux modéré et il n’y a pas de
syndrome inflammatoire. La surve-
nue en post-partum est fréquente.
Tableau clinique
Quel que soit leur mécanisme, inflam-
matoire ou auto-immun, les thyroï-
dites subaiguës silencieuses se pré-
sentent comme une hyperthyroïdie
modérée avec son cortège sympto-
matique connu (tachycardie, tremble-
ment, nervosité, etc.), authentifiée
par l’élévation légère des taux de T4
et T3 libres et une TSH basse. La Tg
plasmatique est normale ou élevée.
L’absence de signe manifeste de
maladie de Basedow (goitre net,
soufflant, signes oculaires, recherche
de TSI positive) impose la réalisa-
tion d’une scintigraphie qui montre
une fixation nulle ou très faible, en
l’absence de saturation iodée.
Le diagnostic différentiel est la thy-
rotoxicose factice,mais dans ce cas
il n’y a pas de goitre, et le taux plas-
matique de Tg est très bas.
Comme le tableau clinico-isotopique
(hyperthyroïdie avec scintigraphie
blanche) n’impose pas une étude
histologique, le diagnostic du méca-
nisme en cause repose sur la recherche
d’un syndrome inflammatoire, présent
dans le premier cas, tandis que la sur-
venue durant le post-partum et la pré-
sence d’anticorps antithyroïdiens sont
habituelles dans le deuxième.
L’évolution de ces deux formes de
thyroïdite se fait vers la guérison, avec
un passage en hypothyroïdie possible
dans les deux cas, et une hypothy-
roïdie durable (ou parfois une maladie
de Basedow ultérieure) plus fréquente
dans le deuxième cas.
Traitement
En phase de thyrotoxicose, les -blo-
quants peuvent être utiles. Si les ATS
ont été prescrits avec un diagnostic ini-
tial de maladie de Basedow, ils doivent
être arrêtés après réception de la scin-
tigraphie qui redresse le diagnostic.
Autres thyroïdites urgentes
Hashitoxicose
Contrairement aux cas habituels de
thyroïdite de Hashimoto (hypothy-
roïdie progressive avec ou sans goitre,
avec forte élévation des anticorps anti-
thyroïdiens), certains cas commen-
cent par une phase d’hyperthyroïdie,
simulant une maladie de Basedow
sans signe oculaire, mais évoluent
spontanément en quelques semaines
vers une hypothyroïdie durable.
Mais comment distinguer la hashi-
toxicose de la maladie de Basedow
qui passe rapidement en hypothy-
roïdie sous ATS ?
La scintigraphie thyroïdienne n’est
pas discriminative.
La rapidité d’installation de l’hypo-
thyroïdie, l’absence habituelle de
TSI (sauf en cas d’association à une
maladie de Basedow) et la forte éléva-
tion du taux des anticorps anti-Tg et
anti-TPO doivent faire soupçonner
une hashitoxicose et faire cesser le
traitement par ATS lorsqu’il n’y a pas
de signe oculaire : l’hyperthyroïdie
va se manifester à nouveau s’il
s’agit d’une maladie de Basedow,
au contraire de la hashitoxicose.
Thyroïdites iatrogènes
•L’interféron
peut provoquer une thyroïdite silen-
cieuse, mais aussi une maladie de
Basedow et une hypothyroïdie durable.

Métabolismes Hormones Diabètes et Nutrition (IX), n° 4, juillet/août 2005
129
Première partie : thyroïde – parathyroïde
•L’amiodarone
peut entraîner une hyperthyroïdie,
soit par hyperactivité thyroïdienne sur
un goitre ou des nodules préexistants,
soit, et c’est ce qui nous intéresse ici,
par lésion inflammatoire dont le dia-
gnostic est peu évident, car il n’existe
ni les douleurs ni les critères inflam-
matoires de la thyroïdite de De Quer-
vain. Ce sont des critères subtils qui
amènent à identifier ce mécanisme:
– volume thyroïdien normal;
– fixation de l’iode radioactif <2 %
à 24 h ;
– augmentation du taux plasmatique
de l’interleukine 6 ;
– Tg peu augmentée ;
– résistance aux ATS.
La corticothérapie est en principe
efficace, contrairement aux ATS
lorsque ce mécanisme est en
cause. En pratique, le diagnostic
du mécanisme de l’hyperthyroïdie
est rarement possible, et le traite-
ment de l’hyperthyroïdie due à
l’amiodarone reste très empirique,
nécessitant des essais de cortico-
thérapie et d’ATS, successifs ou
associés, avec des résultats sou-
vent décevants tant que dure la
surcharge iodée.
Références
■ Duron F, Dubosclard E, Ballot E, Johanet C.
Thyroïdites. Encyclopédie médico-chirurgicale,
2004;10-008-A-40.
■ Larsen PR, Davies TF, Hay ID. Transient hyper-
thyroidism. In:Williams Textbook of Endocrinology.
Wilson JD, Foster DW, Kronenberg HM, Larsen PR,
Editors. WB Saunders, Philadelphia, 9th edition
1998, pp. 454-9.
■ Martino E, Bartalena L, Bogazzi F, Braverman LE.
Amiodarone and the thyroid. Endocr Rev 2001;22:
240-54.
1
/
3
100%