Cancer du rein métastatique et thérapies antiangiogéniques d

La Lettre du Cancérologue - Vol. XV - n° 5 - octobre 2006
Dossier thématique
Dossier thématique
243
Le cancer du rein, dont l’incidence augmente depuis
50 ans, représente 2 à 3 % des tumeurs malignes de
l’adulte, et 85 000 nouveaux cas environ sont répertoriés
chaque année en Europe, dont 8 300 en France (1). L’histologie
la plus fréquente est représentée par le carcinome à cellules
claires, où elle est retrouvée dans 70 à 80 % des cas, suivie des
carcinomes papillaire (10 à 20 %) et chromophobe (5 %) [2]. Un
tiers de ces patients est diagnostiqué au stade d’emblée métas-
tatique, et 30 % des patients présentant une forme localisée
initiale développeront des métastases après la néphrectomie
(3, 4). Les armes thérapeutiques disponibles pour ces formes
métastatiques de cancer du rein à cellules claires sont limi-
tées. En eff et, ce dernier est réputé être hormono- et chimio-
résistant. Les taux de réponse obtenus avec la majorité des
cytotoxiques sont inférieurs à 10 % dans la plupart des études
publiées (5-7). Jusqu’à présent, le traitement standard du can-
cer du rein métastatique à cellules claires (CRM) reposait sur
l’immunothérapie, basée sur l’utilisation de deux cytokines :
l’interleukine 2 (IL-2) et l’interféron α (IFNα).
En première ligne thérapeutique, l’IFNα a conduit à des taux de
réponse globale de 10 à 15 %, dont 2 à 5 % de réponses complètes
(RC). La survie globale a été prolongée de 3 à 7 mois dans des essais
de phase III randomisés versus placebo (8, 9). De plus, dans deux
études, un bénéfi ce en survie a été démontré chez les patients d’em-
blée métastatiques ayant eu une néphrectomie avant le traitement
par IFNα (10, 11). L’ajout de l’IL-2 à l’IFNα permet d’augmenter les
taux de réponse globale sans répercussion signifi cative sur la survie
Cancer du rein métastatique et thérapies antiangiogéniques
Metastatic renal cell carcinoma and antiangiogenic therapies
IP D. Pouessel, S. Culine*
* Département d’oncologie médicale, Centre régional de lutte contre le cancer Val-d’Aurelle,
parc Euromédecine, Montpellier.
RÉSUMÉ
L’année 2006 restera comme un tournant dans la prise en
charge quotidienne des patients présentant un cancer du
rein métastatique à cellules claires. Alors que le traitement
standard d’immunothérapie ne bénéfi cie qu’à un nombre
restreint de patients, de nouvelles molécules antiangio-
géniques permettent d’obtenir un bénéfi ce clinique. Une
meilleure connaissance des mécanismes moléculaires de
l’oncogenèse a conduit au développement de ces nouvelles
thérapies mono- et multicible. Un anticorps ciblant le vascular
endothelial growth factor (VEGF), le bévacizumab, utilisé
en deuxième ligne, augmente la survie sans progression.
Deux inhibiteurs de l’activité tyrosine kinase du récepteur
au VEGF prolongent la survie sans progression des patients
en première ligne de traitement (sunitinib), ou en seconde
intention (sorafénib). Enfi n, le temsirolimus, inhibiteur de
l’activité sérine/thréonine kinase de mTOR (mammalian target
of rapamycin), augmente la survie globale des patients de
mauvais pronostic en première ligne thérapeutique. Tous ces
résultats cliniques prometteurs vont conduire à de nouvelles
stratégies thérapeutiques, mais des études complémentaires
seront nécessaires pour déterminer les meilleures séquences
et répondre aux nombreuses questions qui restent posées.
Mots-clés : Cancer du rein - Thalidomide - Bévacizumab -
Sorafénib - Sunitinib - Temsirolimus - Traitement antiangio-
génique.
SUMMARY
The year 2006 will mark a turning point in the daily
management of patients with metastatic renal cell car-
cinoma. The impact of immunotherapy with interferon-α
or interleukin-2 has been shown to be restricted to a mino-
rity of patients. The growing understanding of molecular
mechanisms involved in the pathogenesis of the disease,
especially clear cell carcinoma, has led to the develo-
pment of multiple targeted therapies with signi cant
clinical bene ts. Bevacizumab, a monoclonal antibody
that binds vascular endothelial growth factor (VEGF),
has been shown promising activity, with an improved
progression-free survival. Two compounds that inhibit
the tyrosine kinase activity of the VEGF receptor have
been shown to improve the progression-free survival of
patients in rst-line (sunitinib) or second-line (sorafenib)
of treatment. Temsirolimus, an agent that inhibits the
serine-threonine kinase activity of the mammalian target
of rapamycin, off ers better overall survival than interferon
in patients with poor-risk characteristics. Further studies
are needed to determine the optimal combinations of
these agents in metastatic disease and to assess their
impact in the adjuvant setting.
Keywords: Renal cell carcinoma - Thalidomide - Bevacizumab -
Sorafenib - Sunitinib - Temsirolimus - Targeted therapy -
Angiogenesis.

La Lettre du Cancérologue - Vol. XV - n° 5 - octobre 2006
Dossier thématique
Dossier thématique
244
globale, au prix d’une toxicité plus importante (12-14). L’adminis-
tration intraveineuse de l’IL-2 a été abandonnée en raison d’une
toxicité majeure, sans gain suffi sant en termes de réponse ou de
survie (15). Pour les patients de pronostic intermédiaire traités
par médroxyprogestérone, IFNα, IL-2 ou l’association, aucune
diff érence de survie n’a été mise en évidence (16). Peu de patients
vont donc bénéfi cier d’un traitement d’immunothérapie, c’est-à-dire
obtenir une réponse complète prolongée. En 2006, l’immunothé-
rapie semble devoir être réservée aux patients de bon pronostic.
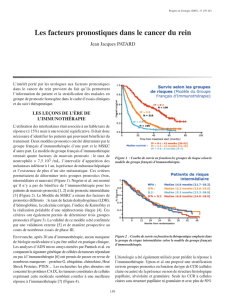
Leur sélection est alors primordiale, et de nombreuses équipes ont
cherché à défi nir des critères pronostiques. Suivant les études, des
facteurs cliniques (PS, sites métastatiques, délai d’apparition des
métastases…) ou biologiques (lactate déshydrogénase sérique,
hémoglobine…) ont été retrouvés (17-19).
Malgré la prise en charge médicochirurgicale des CRM métas-
tatiques, la survie globale médiane reste limitée à 8-10 mois
(20), et le taux de survie à 5 ans est inférieur à 10 % (21). Devant
ces résultats décevants, des alternatives thérapeutiques ont été
recherchées. La meilleure connaissance des mécanismes molé-
culaires physiopathologiques du cancer du rein, notamment
dans le type histologique à cellules claires, a permis d’orienter les
recherches vers des traitements ciblant la néo-angiogenèse tumo-
rale. Plusieurs cibles ont été identifi ées, et des molécules ont été
évaluées. Certaines de ces thérapies ciblées ont récemment montré
un bénéfi ce clinique dans des essais de phase II et III, conduisant
à la délivrance d’autorisations temporaires d’utilisation (ATU),
puis d’autorisations de mise sur le marché (AMM) en juillet 2006.
Dans cette revue, nous soulignerons les principaux mécanismes
mis en jeu dans la néovascularisation et les cibles moléculaires
potentielles. Puis, dans un second temps, nous développerons
les résultats des essais cliniques évaluant ces nouveaux agents
antiangio géniques dans le CRM.
CANCER DU REIN ET NÉOANGIOGENÈSE
Le cancer du rein à cellules claires est réputé être une tumeur
maligne hypervascularisée, démontrant l’existence d’une
angiogenèse importante en son sein. Une mutation du gène
von Hippel-Lindau (VHL) a été retrouvée dans 60 à 80 % des
formes sporadiques (22). Cet événement est reconnu comme
étant précoce dans le processus de développement du cancer
rénal à cellules claires (23, 24). En l’absence de mutation du
gène VHL suppresseur de tumeur, la protéine pVHL interagit
avec l’hypoxia-inducible factor (HIF-1) et forme un complexe
multiprotéique (VEC) avec elongin B, elongin C, cullin 2 et
Rbx1 (25, 26). Dans des conditions de normoxie, HIF-1 est
exprimé en faible quantité et hydroxylé, et la sous-unité HIF-
1α se fi xe sur le VEC, ce qui conduit à sa dégradation. Lors
de l’hypoxie, HIF-1α n’est plus dégradée, s’accumule et se lie
à la sous-unité HIF-1β. Le complexe HIF-1 formé initie alors
la transcription de gènes inductibles par l’hypoxie qui codent
pour plusieurs facteurs de croissance : vascular endothelial
growth factor (VEGF), platelet-derived growth factor (PDGF), ou
transforming growth factor α (TGFα) [27]. L’absence de pVHL,
par mutation ou inactivation biallélique du gène, conduit de la
même façon à l’accumulation de HIF-1α, et à la surexpression
de ces mêmes facteurs de croissance, puis à l’angiogenèse et à
la prolifération cellulaire (28).
La néovascularisation est essentielle à la croissance tumorale
(29), et le VEGF est le facteur prépondérant de ce mécanisme.
Par sa liaison au récepteur de VEGF (VEGF-R), il va induire
une angiogenèse, via la migration de cellules endothéliales,
leur prolifération et leur survie. Cinq isomères de VEGF et
trois de son récepteur existent, permettant une régulation de
ce mécanisme, mais ce sont autant de cibles thérapeutiques
possibles. Cependant, d’autres systèmes sont impliqués dans
la néovascularisation, notamment les gènes inductibles par
l’hypoxie. Ainsi, le PDGF favorise l’angiogenèse, en particulier
par son action sur les péricytes riches en récepteurs au PDGF
(PDGF-R). Le TGFα, ligand du récepteur à l’epidermal growth
factor (EGF-R), conduit à la prolifération, la survie, la diff é-
renciation et la migration cellulaires. Au sein de ces facteurs
existent des boucles autocrines par lesquelles le TGFα et l’EGF
stimulent notamment l’expression du VEGF (28).
Outre les facteurs de croissance, leurs récepteurs sont également
présents sur les cellules endothéliales (PDGF-R ou VEGF-R) et
sur les cellules tumorales (EGF-R). En régulant les voies de trans-
duction par leur activité tyrosine kinase (TK), ils participent à la
néoangiogenèse, à la prolifération, la migration, l’adhésion et la
survie cellulaires. Parmi ces cascades, deux ont un rôle majeur :
la voie PI3kinase/AKT, et celle de Raf/MEK/ERK. Sur la première,
une cible potentielle est représentée par mTOR (mammalian target
of rapamycin), une protéine impliquée dans la survie cellulaire et
sa division. Mais mTOR est aussi connue pour induire une surex-
pression de HIF-1 (30) et, par son intermédiaire, des facteurs de
l’angiogenèse. Plusieurs mécanismes peuvent infl uencer l’activité
de mTOR, en particulier PI3K, qui agit après avoir été activée par
des facteurs de croissance ou inhibée par le gène PTEN, un gène
suppresseur de tumeur. Or, le gène PTEN est fréquemment muté
et dérégulé dans le CRM (31, 32). La voie Raf/MEK/ERK, ubiqui-
taire, occupe un rôle prépondérant dans la progression du cycle
cellulaire. Son activation est sous la dépendance, entre autres, de
Ras, protéine largement impliquée dans les mécanismes d’oncoge-
nèse, et elle-même située en aval des récepteurs à activité tyrosine
kinase, tels que PDGF-R, VEGF-R ou EGF-R. Dans le CRM, cette
voie est fréquemment activée de façon constitutive, ce qui entraîne
l’expression de nombreux facteurs, notamment proangiogéniques.
Enfi n, la voie Raf/MEK/ERK induit un signal de survie par son
action sur les protéines de la famille Bcl-2 (33). De même, par son
interaction avec la protéine antiapoptotique bcl-2, la protéine Raf
a une action antiapoptotique.
Toutes ces voies de signalisation intervenant dans l’angiogenèse, la
prolifération cellulaire ou l’apoptose sont autant de cibles potentielles
pour les thérapies ciblées en développement. Enfi n, plusieurs méca-
nismes d’action sont possibles : agir sur le ligand ou sur le récepteur,
utiliser un anticorps ou une petite molécule inhibitrice de l’activité
TK, agir sur une seule ou plusieurs cibles…

La Lettre du Cancérologue - Vol. XV - n° 5 - octobre 2006
Dossier thématique
Dossier thématique
245
RÉSULTATS CLINIQUES DES TRAITEMENTS
ANTIANGIOGÉNIQUES
Thalidomide
La thalidomide, disponible en ATU pour la prise en charge du
myélome multiple osseux, a montré une activité antiangiogé-
nique, via une diminution d’expression du VEGF. Des essais de
phase II évaluant la thalidomide en monothérapie dans le CRM
sont publiés. Les taux de réponse obtenus sont peu élevés (0
à 7 %) [22, 34, 35]. Dans une étude de phase III randomisée,
353 patients ont été traités en première ligne par de l’IFN-α en
monothérapie ou associé à la thalidomide. Aucune diff érence
signifi cative n’a été mise en évidence, ni en taux de réponse, ni
en temps jusqu’à progression, ni en survie globale. En revanche,
la toxicité était majorée dans le bras combiné (36). À ce jour,
malgré des résultats intéressants, l’utilisation de la thalidomide
n’est donc pas recommandée dans le CRM en dehors d’essais
prospectifs, et des études complémentaires sont nécessaires.
D’autres actions sont en eff et démontrées : diminution du TNFα,
induction de l’apoptose, diminution de l’IL-6 et de la protéine C
réactive chez les patients traités pour un CRM. Des taux élevés
d’IL-6 étant corrélés à une résistance à l’immunothérapie par
IL-2, une association IL-2 et thalidomide pourrait s’avérer inté-
ressante pour lever cette résistance (37).
Bévacizumab
Le bévacizumab (Avastin
®
) est un anticorps monoclonal huma-
nisé recombinant qui agit sur le VEGF. Sa fi xation sur le ligand
circulant empêche l’activation du VEGF-R. Le bévacizumab est la
première thérapie ciblée à avoir montré un intérêt dans le CRM
(tableau I). Dans un essai de phase II randomisé versus placebo
à trois bras, le bévacizumab à haute dose (10 mg/kg, J1 = J15)
augmentait la survie sans progression (SSP) de façon signifi cative
par rapport au placebo (4,8 mois versus 2,5 mois, p < 0,001) chez
des patients prétraités pour un CRM. La diff érence était moins
signifi cative avec l’anticorps à faible dose (3 mois, p = 0,041). De
plus, les taux de SSP dans les bras anticorps (n = 39) et placebo
(n = 40) étaient respectivement de 64 % et 20 % à 4 mois, et de
30 % et 5 % à 8 mois (38). Cependant, les réponses étaient peu
nombreuses et n’étaient obtenues qu’avec le bévacizumab à
haute dose (10 % de réponses partielles). Aucun impact sur la
survie globale n’était rapporté, mais un cross-over était possible
pour les patients recevant le placebo. Les principales toxicités
retrouvées étaient les épistaxis, l’hypertension artérielle, les
hématuries et les protéinuries.
À ce jour, Avastin
®
n’a pas obtenu d’AMM dans le CRM, mais
uniquement en première ligne dans le cancer colorectal métas-
tatique en association à l’irinotécan. Deux essais de phase III
ont comparé, en première ligne, l’IFNα seul ou associé au
bévacizumab. Les inclusions sont closes et les résultats sont
en attente. Enfi n, R.M. Bukowski et al. ont présenté à l’ASCO
2006 les résultats d’une étude randomisée de phase II comparant
le bévacizumab seul (n = 61) et ce même anticorps combiné à
l’erlotinib (n = 66). En eff et il a été rapporté avec cet inhibiteur
de l’EGF-R en monothérapie des données prometteuses dans le
CRM (39). Cependant, les résultats de l’association sont déce-
vants, avec des taux de réponse proches, respectivement, de
13 % et 14 % ; aucune diff érence signifi cative en termes de SSP
n’a en outre été constatée (40).
Sorafénib
Le sorafénib (Nexavar
®
) est un inhibiteur de TK multicible,
administré par voie orale, à raison de deux prises quotidiennes
(400 mg matin et soir) en continu. La première activité décrite
était celle d’inhibiteur de sérine/thréonine kinase de la protéine
Raf-1. Par la suite, d’autres cibles ont été successivement identi-
fi ées parmi des TK : VEGF-R2, VEGF-R3, PDGF-Rβ, stem-cell
growth factor (c-KIT) et Fms-like tyrosine kinase-3 (Flt-3) [41,
42]. L’inhibition des voies de transduction sous-jacentes à ces
récepteurs confère au sorafénib une action sur l’angiogenèse mais
aussi sur la prolifération cellulaire et l’apoptose. Dans un essai
Tableau I.
Résultats des essais de phase II et III des thérapies ciblées en monothérapie en deuxième ligne dans le CRM.
Agent Essai Nombre de patients Taux de réponse
objective (%)
Survie sans progression
(mois) Référence
Bévacizumab (3 mg/kg)
versus bévacizumab (10 mg/kg)
versus placebo
Phase II randomisée
37
39
40
0
10
0
3
4,8
2,5
(38)
Sunitinib Phase II 63 40 8.7 (46)
Sunitinib Phase II 106 34 8.3 (47)
Sorafénib
versus placebo Phase III
451
452
2
NR
6
3
(44)
Temsirolimus (25 mg)
versus
temsirolimus (75 mg)
versus
temsirolimus (250 mg)
Phase II randomisée
36
38
37
5,6
7,9
8,1
6,3
6,7
5,2
(50)
.../...

La Lettre du Cancérologue - Vol. XV - n° 5 - octobre 2006
Dossier thématique
Dossier thématique
248
de phase II, 202 patients traités pour un CRM évoluant après
immunothérapie ont reçu du sorafénib pendant 12 semaines.
Soixante-treize patients avaient une réponse objective et
69 avaient une stabilisation tumorale, soit des taux de réponse
globale et de stabilisation respectivement de 36 % et 34 %. En
cas de maladie stable, les patients étaient ensuite randomisés
entre la poursuite du traitement (n = 32) ou un placebo (n = 33).
Après 24 semaines de traitement, 50 % des patients recevant le
sorafénib ne présentaient pas de progression tumorale, versus
18 % dans le bras placebo (p = 0,0077). La SSP médiane était
signifi cativement augmentée dans le bras sorafénib : 24 semaines
versus 6 semaines (p = 0,0087) [43]. La tolérance était correcte,
et les principales toxicités relevées étaient l’asthénie (73 %) dont
7 % de grade 3-4, le syndrome mains-pieds (62 %), dont 13 %
de grade 3, le rash cutané dans 66 % des cas, et la diarrhée
(58 %), dont 4 % de grade 3. Enfi n, 31 % des patients ont présenté
une HTA de grade 3, dont la prise en charge a reposé effi cace-
ment sur les antihypertenseurs habituels. Neuf patients sont
sortis de l’étude pour toxicité, mais aucun décès toxique n’a
été rapporté.
Les résultats d’un essai de phase III randomisé contre placebo
réalisé chez 903 patients prétraités ont été présentés en 2005.
Malgré un taux de réponse peu élevé (10 %), la SSP était signifi -
cativement supérieure dans le bras sorafénib (24 semaines versus
12 semaines, p < 0,000001). Les données de survie globale ne
sont pas encore disponibles (44). Les toxicités étaient proches
de celles décrites précédemment. Enfi n les résultats d’un essai
de phase II randomisant en première ligne le sorafénib et l’IFNα
sont en attente (45). Après une ATU accordée en mars 2006 dans
le cadre de la prise en charge de seconde intention des CRM
après un traitement d’immunothérapie ou en cas de contre-
indication à ce dernier, le sorafénib a obtenu une AMM dans
cette même indication en juillet 2006.
Sunitinib
Le sunitinib (Sutent
®
) est également un inhibiteur de TK multi-
cible. En eff et, par son action sur plusieurs récepteurs, VEGF-
R1, VEGF-R2, PDGF-Rα, PDGF-Rβ, c-KIT et Flt-3, il présente
une activité antiangiogénique mais aussi antitumorale. Son
administration se fait par voie orale, en une prise quotidienne
(50 mg), quatre semaines sur six. Dans un essai de phase II,
chez 63 patients prétraités par immunothérapie pour un CRM,
le sunitinib a permis d’obtenir 40 % de réponses partielles et
27 % de stabilisations de plus de 3 mois, soit 67 % de contrôle
de la maladie (46). Le temps médian jusqu’à progression était
de 8,7 mois. Les principales toxicités relevées étaient l’asthénie
(38 % de grade 2-3), les diarrhées (24 % de grade 2-3), les nausées
(19 % de grade 2-3), la stomatite (19 % de grade 2-3). Sur le
plan biologique, des lymphopénies, neutropénies et anémies
de grade 3-4 étaient retrouvées dans, respectivement, 32 %,
13 % et 10 % des cas. Une seconde étude de confi rmation de
phase II, menée par la même équipe, a inclus 106 patients avec
un schéma thérapeutique identique. Des résultats proches ont été
rapportés, avec 34 % de réponses partielles et 29 % de maladies
stables de plus de 3 mois, soit 63 % de contrôle de la maladie
(47). La SSP était de 8,3 mois. Les eff ets indésirables étaient
similaires, avec des fréquences comparables.
Récemment, à l’ASCO 2006, R.J. Motzer et al. ont présenté les
résultats d’une étude randomisée de phase III comparant en
première ligne, chez 750 patients présentant un CRM à cellules
claires, le sunitinib en monothérapie (50 mg/j, 4 semaines
sur 6) à l’IFNα sous-cutané (9 millions d’unités, 3 fois par
semaine, pendant 6 semaines). L’objectif principal était la
survie sans progression (48). Une différence significative était
observée en faveur du bras sunitinib, avec respectivement une
SSP de 47,3 semaines versus 24,9 semaines (p < 0,000001).
Les taux de réponse globale étaient de 24,8 % dans le bras
sunitinib et de 4,9 % dans le groupe IFNα (p < 0,000001).
Des sorties d’étude pour toxicité ont été nécessaires pour 8 %
des patients traités par sunitinib, et 13 % de ceux recevant
l’IFNα (tableau II).
Peu de réponses partielles sont donc observées avec le sorafénib
comparativement au sunitinib (25 à 40 %). Les taux de contrôle
de la maladie (réponse partielle et maladie stable) sont par contre
proches, avec un profi l de tolérance paraissant en faveur du sora-
fénib. Le sunitinib est aujourd’hui disponible en ATU pour les
patients présentant un CRM en deuxième ligne après échec d’une
immunothérapie ou en cas de contre-indication à ce traitement.
Enfi n, une AMM européenne conditionnelle a été accordée fi n
juillet 2006, sous réserve de l’examen des données cliniques de
l’essai de phase III par l’Agence européenne de l’évaluation du
médicament (EMEA).
.../...
Tableau II.
Résultats des essais de phase III des thérapies ciblées en monothérapie en première ligne dans le CRM.
Agent Essai Nombre de patients Taux de réponse
objective (%)
Survie sans progression
(mois) Référence
Sunitinib
versus
IFN
Phase III
451
452
31
6
11
5
(48)
IFN
versus
temsirolimus (25 mg)
versus
IFN + temsirolimus (15 mg)
Phase II
207
209
210
7
9
11
1,9
3,7
3,7
(51)

La Lettre du Cancérologue - Vol. XV - n° 5 - octobre 2006
Dossier thématique
Dossier thématique
249
Temsirolimus : un inhibiteur de mTOR
Le CCI-779 ou temsirolimus (Torisel
®
), dérivé de la rapamy-
cine, qui est un immunosuppresseur, agit sur une autre cascade
intracellulaire de transduction, celle de PI3K/AKT, en inhibant
la sérine/thréonine kinase de mTOR. Cette inactivation se fait
via la formation d’un complexe entre le CCI-779 et l’immu-
nophiline FKBP (49). Dans un essai randomisé de phase II,
111 patients prétraités pour un CRM ont reçu 25 mg, 75 mg
ou 250 mg de temsirolimus (50). Aucune diff érence en termes
de taux de réponse n’était retrouvée entre les trois bras. Une
survie médiane prolongée était observée dans les groupes de
patients à pronostic intermédiaire et mauvais, comparativement
aux données publiées dans la littérature après traitement par
IFNα. La dose recommandée pour les études ultérieures est de
25 mg, en raison d’un nombre de réductions de posologie et
d’interruptions de traitement supérieur avec les doses élevées.
Une étude randomisée à trois bras de phase III a été menée en
première ligne chez 626 patients de mauvais pronostic. Ils ont
reçu soit de l’IFNα, soit du temsirolimus seul, soit l’association
temsirolimus et IFNα (51). La SSP médiane était statistiquement
augmentée dans les deux groupes comportant du temsirolimus,
mais la survie globale médiane était augmentée uniquement
dans le bras temsirolimus en monothérapie par rapport aux bras
IFNα ou bithérapie (10,9 versus 7,3 versus 8,4 mois, p = 0,069).
Les toxicités de grade 3-4 les plus fréquentes étaient l’asthénie,
l’anémie et la dyspnée.
CONCLUSION
Au regard de ces diff érentes études, il semble que les nouvelles
thérapies ciblées soient en voie de transformer la prise en charge
du CRM à cellules claires. Cependant, à ce jour, seule l’immu-
nothérapie (IFNα et/ou IL-2) conduit à des réponses complètes
prolongées. Néanmoins, les résultats des derniers essais suggè-
rent que ce traitement devrait être réservé aux patients de bon
pronostic (15, 16). Pour les autres patients, plusieurs agents théra-
peutiques ciblés ont permis un gain de survie sans progression en
première ou deuxième ligne de traitement. Parallèlement, la survie
médiane globale semble être en passe de passer de 6-12 mois à
18-24 mois. Deux inhibiteurs de TK agissant principalement sur
le récepteur au VEGF ont obtenu ou sont sur le point d’obtenir
une AMM dans le CRM. Ces deux molécules ont montré une
augmentation de la SSP, l’une en première ligne (sunitinib), l’autre
en seconde intention (sorafénib). Le temsirolimus, agent inhibiteur
de mTOR, a permis un gain de survie globale chez les patients de
mauvais pronostic non prétraités. Enfi n, le bévacizumab utilisé
également en deuxième ligne a augmenté la SSP dans un essai
de phase II randomisé.
Compte tenu de ces résultats encourageants, l’évaluation de
stratégies associant ces nouvelles thérapies est en cours ou en
projet. Cette approche vise à inhiber simultanément plusieurs
niveaux des voies de transduction du signal, ou plusieurs facteurs
de croissance inductibles par l’hypoxie, ou leurs récepteurs.
Des résultats préliminaires suggèrent qu’il existerait un gain
d’effi cacité mais également une majoration de la toxicité (39,
52). Cependant, dans un essai de phase II randomisé, l’addition
de l’erlotinib au bévacizumab n’a pas eu de répercussion sur les
taux de réponse ou la SSP comparativement à l’anticorps seul
(40). D’autres études seront nécessaires pour déterminer les
posologies et les schémas optimaux d’association, et évaluer
leur impact sur la survie des patients. De plus, de nouvelles
molécules sont en développement, dont l’évérolimus (RAD001),
un autre inhibiteur de mTOR (53).
Enfi n, de nombreuses questions relatives à ces thérapies ciblées
demeurent en suspens. Quels sont les mécanismes de résistance
mis en jeu avec ces molécules ? Peut-on déterminer des facteurs
moléculaires prédictifs de la réponse, ou de nouvelles cibles
potentielles ? L’utilisation de ces thérapies ciblées a-t-elle un
impact sur la survie en situation adjuvante après néphrectomie,
ou en traitement néoadjuvant pour les maladies localement
évoluées ? Les patients présentant des cancers du rein non à
cellules claires bénéfi cient-ils de la même façon des ces médi-
caments ? Autant d’interrogations qui rappellent qu’une étape
importante a été franchie, mais que les taux de guérison au
stade métastatique demeurent très faibles. ■
RéféRences bibliogRaphiques
1. Mathew A, Devesa SS, Fraumeni JF, Chow WH. Global increases in kidney can-
cer incidence, 1973-1992. Eur J Cancer Prev 2002;11(2):171-8.
2. Storkel S, Eble JN, Adlakha K et al. Classifi cation of renal cell carcinoma:
workgroup n°1. Union internationale contre le cancer (UICC) and the American
Joint Committee on Cancer (AJCC). Cancer 1997;80:987-9.
3. Motzer RJ, Bander NH, Nanus DM. Renal-cell carcinoma. N Engl J Med
1996;335(12):865-75.
4. Janzen NK, Kim HL, Figlin RA, Belldegrun AS. Surveillance after radical or
partial nephrectomy for localized renal cell carcinoma and management of re-
current disease. Urol Clin North Am 2003;30(4):843-52.
5. Amato RJ. Chemotherapy for renal cell carcinoma. Semin Oncol 2000;27:177-86.
6. Figlin RA. Renal cell carcinoma: management of advanced disease. J Urol
1999;161(2):381-6.
7. Berg WJ, Divgi CR, Nanus DM, Motzer RJ. Novel investigative approaches for
advanced renal cell carcinoma. Semin Oncol 2000;27(2):234-9.
8. Fossa SD. Interferon in metastatic renal cell carcinoma. Semin Oncol 2000;
27(2):187-93.
9. Medical Research Council Renal Cancer Collaborators. Interferon-α and sur-
vival in metastatic renal carcinoma: early results of a randomized controlled
trial. Lancet 1999;353(9146):14-7.
10. Mickisch GH, Garin A, van Poppel H et al. Radical nephrectomy plus inter-
feron-alfa-based immunotherapy compared with interferon alfa alone in metas-
tatic renal-cell carcinoma: a randomized trial. Lancet 2001;358(9286):966-70.
11. Flanigan RC, Salmon SE, Blumenstein BA et al. Nephrectomy followed by
interferon alfa-2b compared with interferon alfa-2b alone for metastatic renal-
cell cancer. N Engl J Med 2001;345(23):1655-9.
12. Motzer RJ, Mazumdar M, Bacik J et al. Eff ect of cytokine therapy on survival for
patients with advanced renal cell carcinoma. J Clin Oncol 2000;18(9):1928-35.
13. Atzpodien J, Kirchner H, Jonas U et al. Interleukin-2 and interferon alfa-2a-
based immunochemotherapy in advanced renal cell carcinoma : a prospectively
randomized trial of the German Cooperative Renal Carcinoma Chemoimmuno-
therapy Group (DGCIN). J Clin Oncol 2004;22(7):1188-94.
 6
6
1
/
6
100%