Thrombose –Embolie 3 éme rang des maladies cardiovasculaires F. Galateau-Sallé DCEM

Thrombose –Embolie
3 éme rang des maladies cardiovasculaires
F. Galateau-Sallé
DCEM

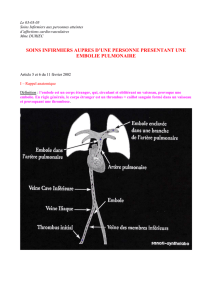
Définition
Définition de Welch en 1887
oLa thrombose correspond à une masse solide formée le
plus souvent à partir des éléments figurés du sang dans une
cavité vasculaire ( cœur, artère, veine, capillaire) au cours de
la vie.
oCe qui exclut:
oLes caillots post-mortem
oCollection de sang formé hors d’une cavité vasculaire (
hématome).
oLa thrombose est le phénomène pathologique et s’oppose à
l’hémostase.

Pathogénie
Triade de Virchow
Facteur hémodynamique Facteur sanguin
Facteur pariétal

Pathogénie I
oFacteur pariétal +++
oDestruction endothéliale
oActivation endothéliale pro-coagulante
oCauses multiples
oTraumatismes ( compression / contusion vasculaire)
oTurbulences circulatoires
oInflammation: artérite/phlébite/pathologie septique de
voisinage.
oAtherosclérose ++++

Pathogénie II
oFacteur hémodynamique
oRalentissement du courant sanguin ( stase)
oCauses multiples
oVeines
oVarices
oImmobilisation plâtrée
oPatient alité
oArtères
oHypotension
oAnévrysme
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
1
/
35
100%