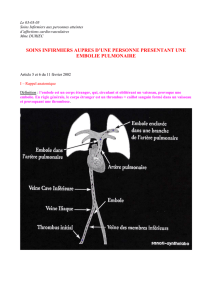
MALADIES THROMBOEMBOLIQUES

CH LAGNY MARNE LA VALLEE
SERVICE DE CARDIOLOGIE
Dr Maher HAKIM

PHYSIOPATHOLOGIE: triade de Virschow
1 Stase : alitement, insuffisance cardiaque, l'immobilisation, la compression
extrinsèque, l'obstruction séquellaire d'un thrombus ou la dilatation des veines.
2 Altération de la paroi vasculaire: traumatisme direct (chirurgie de la hanche,
cathéter), ou d'une pathologie inflammatoire (lupus ou maladie de Behcet)
hypoxie.
3 Hypercoagulabilité: déficit en antithrombine III (ATIII) protéine C, S, Résistance à
la protéine C activée, déficit en cofacteur II, hyperhomocystéinémie……
Diagnostic: clinique, biologique, doppler ……
Complications:
Extension de la thrombose
Récidive
Embolie pulmonaire
Maladie post-phlébitique


EPIDEMIOLOGIE
•50% des Patients avec TVP proximale ont une EP asymptomatique confirmée par un Angio TDM
•70% des patients avec une EP ont une TVP malgré l’utilisation des méthodes sensibles
•Incidence : 6/10 000/Année, étude sans autopsie, 342 000 sujets en UK et la France, étude
avec autopsie 20,8/10 000/Année
Facteurs prédisposants

PHYSIOPATHOLOGIE
•Les conséquences hémodynamiques sont constantes quand l'oblitération artérielle
pulmonaire est supérieure à 30-50 % du lit vasculaire, le rôle facteur humoral (responsable
à la fois de vaso-constriction artériolaire pulmonaire et de broncho-constriction) est moins
important chez l’humain.
•Augmentation des résistances pulmonaires et HTAP (ne dépasse pas 40 mmHg sur un
cœur sain)constituent une augmentation aiguë de la postcharge VD:
1-diminution du raccourcissement systolique VD,
2-élévation des pressions de remplissage VD,
3-dilatation de la cavité VD en diastole et en systole,
4-compression des cavités gauches diminution de la compliance VG et relatif hypo-débit
ventriculaire gauche.
Conséquences respiratoires: hypoxie, hypocapnie, alcalose respiratoire
L'oblitération vasculaire redistribution de la perfusion du poumon occlus vers le poumon
sain (effet espace mort). L'air inspiré n'est pas en contact avec un territoire vascularisé
pas d'échange gazeux. L'hypocapnie alvéolaire qui en résulte entraine une constriction des
voies aériennes responsables de pneumo-constriction et d'hypoventilation alvéolaire.
En outre, le territoire occlus peut dans certaines circonstances perdre son surfactant d'où
abaissement de la tension superficielle alvéolaire et collapsus alvéolaire(atélectasie )
Hypoxie, elle s'explique par l'hypoventilation alvéolaire due à la pneumoconstriction. Il
s'agit donc d'un effet shunt(PO2+Pco2<120) mais peu spécifique.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%