p2-ue5-perrin-physiologie-cardiovasculaire-2-word

UE5 - Perrin
Physiologie cardio-vasculaire
I. Propriétés contractiles du muscle cardiaque
Rappel terme couplage : excitation-contraction :
1. Excitation-contraction et inotropisme
Un petit rappel sur la notion d'excitation-contraction : ce couplage est un mécanisme par lequel un PA va
entrainer la contraction des myofilaments (mais attention, ce n’est pas parce que l’on a un signe ECG qu’il y
a une contraction).
Le PA va entrainer l'ouverture des canaux calciques, ainsi il y aura un afflux de calcium intracellulaire, ce
qui va déclencher la contraction des myofilaments c'est-à-dire l'association actine-myosine.
Pour qu'il y ait un pic intracellulaire de calcium, il y a deux réserves de calcium : une réserve extracellulaire
et une réserve intracellulaire au niveau du réticulum sarcoplasmique.
C'est vraiment le calcium qui contrôle le phénomène et la force de contraction de la myofibrille va être
sous dépendance du niveau d'augmentation du calcium intracellulaire. Quand la force de contraction
intrinsèque de la myofibrille augmente, on dit que son inotropisme augmente.
Retenez bien : il s'agit d'une application clinique. Pleins de médicaments entrainent une augmentation de la
concentration en calcium intracellulaire pour augmenter la contraction intrinsèque de la fibre myocardique.
En résumé :
Le potentiel d’action va entraîner :
- Une entrée massive d’ions Ca2+ extracellulaire vers le milieu intracellulaire.
- Une décharge des ions Ca2+ du RE qui vont sortir vers le liquide intracellulaire et qui vont ainsi
déclencher la contraction avec le couplage des fibres actines et myosine.

2. Inotropisme
Effet inotrope positif : une augmentation de la force contractile intrinsèque. Il est obtenu par augmentation
du Ca2+ intracellulaire.
Effet inotrope négatif : une diminution de la force contractile intrinsèque. Une diminution de la
concentration intracellulaire en calcium entraine une diminution de la contraction
Les bétabloquants constituent l'application directe ils bloquent les récepteurs ainsi les catécholamines ne
sont plus efficaces
Les inhibiteurs calciques ils bloquent les canaux calciques de type lent
Attention :
Ne pas confondre l’effet inotrope négatif et l’effet lusitrope positif.
- L'effet inotrope = la force de contraction intrinsèque.
- L’effet lusitrope = la capacité de relaxation des fibres. La relaxation (= phénomène actif : une fois que la
fibre s'est contractée, il faut que la cellule recapte tous le calcium pour que la fibre se relâche)
3. Etude in vitro : isométrique
On va maintenant passer à l'étude d’une fibre musculaire cardiaque. Le premier type d’étude in vitro : les
études isométrique (isométrique = pas modification longueur fibre).
Les premières études in-vitro étaient des études de morphologie du muscle myocardique soient des muscles
papillaires (muscle de la papille de la valve mitrale) soient des morceaux de muscles des oreillettes.
Au départ, on les mettait dans une solution physiologique, les deux extrémités étaient fixées et on les stimulé
avec un stimulus électrique ce qui déclenché une contraction. Comme les deux extrémités des fibres
musculaires étaient fixées, on parle de contraction isométrique.
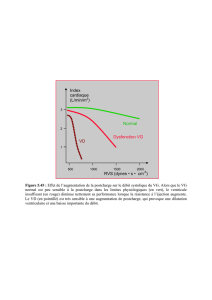
Les études ont montrées que la force de ces contractions isométriques dépendait de deux facteurs :
La longueur initiale de la myofibrille au moment de la contraction. Plus on étire la fibre, plus
la force qu’elle produit va être grande mais si on continue d'étirer la fibre, la force va diminuer
(longueur critique Lo ou Lmax). Donc il y a une longueur optimale où la fibre a le maximum de
force (c'est ce qui se passe normalement). Si on est dans les deux états étirement faible ou élevé
c'est souvent un état pathologique. Cet étirement initial est la précharge. Le graphique ci-
dessous représente bien ce phénomène.
La contractilité intrinsèque (= inotropisme = taux de calcium intra cellulaire). C’est ce que
l’on a étudié précédemment, plus il y a de calcium dans la cellule, plus la force développée est
importante.
Un changement de longueur initiale de cette fibre
(= précharge) modifie la force de contraction de cette
fibre.
Ce phénomène est un peu moins vrai pour les muscles
squelettiques.
Sur le diagramme : en abscisse ce sont les longueurs
initiales de la fibre (précharge) et en ordonnée ce sont les
tensions développées.

On voit qu’il y a une tension idéale qui correspond à une tension maximale ou Lmax. On pourrait
l’interpréter comme le meilleur positionnement des myofibrilles entre elles. On sait en effet que la
contraction est due à un couplage entre les molécules d’actine et myosine. Lorsque ces 2 molécules se
présentent bien l’une à l’autre, elles entraînent alors une contraction efficace. Il y a donc une précharge
idéale (longueur initiale idéale) qui permet une tension maximale. Si on raccourcit la fibre ou si on l’étire
par rapport à cette longueur initiale, elle est moins efficace.
On voit 2 courbes sur ce diagramme :
C'est valable pour toutes les fibres musculaires :
En rouge on a les fibres squelettiques.
En gris c'est la fibre cardiaque.
On voit bien que le « range » de la fibre cardiaque est moins important qu'un muscle squelettique. C'est
normal car un muscle du bras peut être plus étiré et raccourci qu'un muscle cardiaque.
Dans les conditions physiologiques, le myocyte ne fonctionne que sur la partie ascendante de la courbe.
Comment explique-t-on cette force plus importante en fonction de l'étirement ?
Il y a un placement idéal des myofibrilles et probablement une sensibilité des myofibrilles au calcium qui est
différente. Plus on augmente le calcium, plus la tension développée est élevée. Vous voyez que si vous avez
un peu étiré la fibre, il faut moins de calcium pour gagner en tension. On pense que l'étirement idéal est
lorsque le calcium se place mieux sur les myofibrilles et donc la sensibilité entre myofibrilles et calcium
est plus grande.
Ce phénomène est aussi utilisé par certains médicaments qui agissent en augmentant la sensibilité pour le
calcium des myofibrilles.
A retenir : Contraction isométrique 2 facteurs :
- précharge (étirement initial)
- contractilité intrinsèque (inotropisme et taux de calcium)
4. Etude isotonique
Isotonique (= à force développée constante)
Dispositif :
On attache le muscle cardiaque à un levier avec un poids.
Le poids tirant sur le levier, le muscle est étiré. C’est ce poids qui va déterminer l’étirement initial
passif et donc définir la précharge. On détermine l’étirement choisi par une cale (on a le poids qui
tire, le muscle est étiré, et on arrête l’étirement à un niveau donné grâce à cette cale).

On rajoute un 2ème poids. Lorsque le muscle se contracte, il va lutter contre ce 2ème poids donc on
aura une résistance à la contraction. On parle de postcharge.
En résumé :
- La précharge = étirement initial du muscle sans que étirement
- La postcharge = résistance à la contraction : le muscle va se contracter et on lui oppose une
résistance.
Qu'est ce qui se passe quand on stimule ce muscle qui a été fixé ?
Initialement, macroscopiquement on ne va rien voir. Il y
aura une contraction mais il n'y aura pas de raccourcissement.
Donc il y a une petite phase isométrique. Cela s’explique par le
fait qu’il y a 2 composantes dans le muscle : une composante
élastique et une composante contractile (les myofibrilles).
Lorsque l'on va stimuler le muscle, il y aura une contraction de la
composante contractile et un étirement de la partie élastique.
Lorsque le composant élastique s’est complètement étiré,
on a une contraction et un raccourcissement. La charge opposée à
cette contraction = postcharge.
On peut voir, de quelle manière évolue ce
raccourcissement : en A, on commence à stimuler, au début il n'y
a pas de raccourcissement ensuite il y aura un raccourcissement.
On passe alors à une phase isotonique, à tension
constante donc la tension sur le muscle est toujours la même (la
charge soulevée a un poids constant).
On peut étudier le mouvement et donc l'évolution temporelle
de deux caractères : raccourcissement de la fibre et force
développée lors de la contraction.
Sur le graphique ci-contre, on peut voir qu’il y’a d’abord une
première phase initiale sans raccourcissement, mais avec une
force qui augmente (phase isométrique). Puis une seconde phase
avec un raccourcissement progressif, mais sans variation de force
(phase isotonique).
5. Contractilité et vitesse de raccourcissement
Si l'on fait varier la résistance à la contraction (= la postcharge) que se passera-t-il ?
Plus la postcharge est faible :
plus le raccourcissement est précoce
plus le raccourcissement est important
plus la vitesse de raccourcissement initiale est élevée (droite en pointillée)
Plus la postcharge est élevée :
plus le raccourcissement est retardé

plus le raccourcissement est faible
plus la vitesse de raccourcissement initiale est faible
Postcharge infinie = raccourcissement nul = isométrique
6. Mesure de la contractilité intrinsèque
Comment mesurer la contractilité intrinsèque d'une fibre ?
La première courbe correspond au raccourcissement avec une postcharge égale à 0. On l'a vu, si la
postcharge est maximale, il n'y a pas de raccourcissement, plus la postcharge diminue, plus la vitesse de
raccourcissement initial augmente. Plus on augmente la postcharge (résistance à l'étirement), plus il va
survenir tardivement et sera de faible amplitude. La même expérience peut être réalisée en faisant varier la
précharge : à un niveau de précharge différent, on a un peu plus étiré la fibre, elle est un peu plus forte et
arrive à vaincre une postcharge un peu plus forte.
On ne peut pas mesurer la force de contraction sans prendre en compte la concentration en calcium et
l’étirement. Mais si on veut mesurer la force de la fibre due essentiellement au calcium et pas à l’étirement,
on trace les 3 courbes (de la courbe 2) :
On a donc plusieurs courbes. On peut rapporter ces courbes sur le tracé « Vitesse de raccourcissement initial
et Postcharge ».Ensuite on fait varier la précharge. Donc on fait ces même mesures de manière répétée c.-à-
d. en variant la post charge à des valeurs de précharge différentes. Plus on augmente la précharge, plus la
force d'étirement initiale est importante. Les courbes se décalent donc vers la droite. Mais toutes les courbes
rejoignent le même point virtuel Vmax puisque c'est pour une post charge égale à 0.
La contractilité intrinsèque est évaluable par le Vmax.
A retenir
La force de contraction dépend de la précharge c'est-à-dire, l'étirement et l'inotropisme de la contractilité
intrinsèque mais aussi de la postcharge. Trois facteurs sont à prendre en compte dans le raccourcissement
d'une fibre musculaire : la précharge, l'inotropisme et la postcharge.
II. Régulation de la pompe cardiaque
1. Rappel : Cycle cardiaque
On a un cœur (notion peu évidente au début) : Oreillette gauche, Ventricule gauche, Oreillette droite,
Ventricule droit.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%