Prothèse totale par voie vaginale dans la cure du prolapsus

COLLÈGE NATIONAL
DES GYNÉCOLOGUES ET OBSTÉTRICIENS FRANÇAIS
Président : Professeur J. Lansac
Extrait des
Mises à jour
en Gynécologie
et Obstétrique
–
Tome XXXI - 2007
publié le 12.12.2007
TRENTE ET UNIÈMES JOURNÉES NATIONALES
Paris, 2007

327
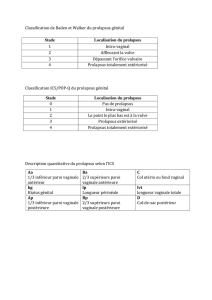
Le prolapsus des organes pelviens de la femme est un trouble de
la statique pelvipérinéale fréquent. Il constitue un véritable problème
de santé publique notamment en termes de prise en charge. Aux USA,
le risque pour une femme de développer une IUE ou un prolapsus
génital est évalué entre 9 et 11,1% [1, 2]. Par ailleurs, la chirurgie des
troubles du prolapsus est exposée à un risque important d’échecs :
près de 30 % des patientes nécessiteraient la réalisation de multiples
interventions pour prolapsus [2, 3, 4]. D’ailleurs, l’enquête observa-
tionnelle prospective de Clark [5], qui concerne 376 femmes opérées
de prolapsus et d’incontinence urinaire suivies pendant 5 ans, révèle
que 13 % des patientes sont réopérées dans les 71 mois et pour
Whiteside [6] 58 % des patientes opérées de prolapsus présenteront
une récidive au contrôle à 1 an. L’utilisation de tissus natifs souvent de
qualité insuffisante serait souvent la cause d’une grande majorité des
échecs des procédures chirurgicales traditionnelles [7].
1. Service de Gynécologie Obstétrique - Centre hospitalier de Dunkerque –
130 avenue Louis Herbeaux – 59385 DUNKERQUE
2. Maternité de l’Hôtel Dieu - CHU de Clermont-Ferrand – Bd Léon Malfreyt –
63000 CLERMONT-FERRAND
3. Hôpital Jeanne de Flandre - CHU de Lille – 59037 LILLE CEDEX
Prothèse totale par voie vaginale
dans la cure du prolapsus génital
P. DEBODINANCE 1, J. AMBLARD 2, B. FATTON 2,
M. COSSON 3, B. JACQUETIN 2
(Dunkerque, Clermont-Ferrand, Lille)

La promontofixation avec interposition d’un treillis prothétique
antérieur et postérieur semble être le gold standard dans la prise en
charge des prolapsus du dôme vaginal avec notamment l’apport de la
cœlioscopie [4, 8], néanmoins les dernières publications et notamment
l’étude prospective randomisée de C.Maher [9, 10, 11] rapportent des
résultats comparables au niveau de la statique de l’étage moyen avec
la sacrospinofixation par voie vaginale. La réparation du prolapsus de
l’étage antérieur par contre reste le point faible de la chirurgie vagi-
nale avec un taux de récidive de cystocèle variant en moyenne de
30 à 50 % selon les techniques, les reculs et les auteurs…
Si par le passé, seuls quelques chirurgiens vaginalistes ont eu
recours à un renforcement prothétique pour optimiser les résultats
anatomiques avec des résultats peu convaincants [12], depuis 1996
suite aux bons résultats et surtout la bonne tolérance du TVT [13], de
plus en plus d’opérateurs ont décrit des techniques utilisant de tels
matériaux. De nombreuses publications font part de larges plaques
synthétiques utilisables par voie vaginale employées pour renforcer
et/ou se substituer aux tissus natifs déficients.
La correction du prolapsus par une prothèse totale ne se conçoit
que dans le cadre d’un prolapsus complet où la prothèse est placée en
un seul bloc ce qui limite le cas aux prolapsus après hystérectomie ou
aux prolapsus nécessitant l’ablation de l’utérus car dans le cas
contraire la prothèse serait posée en deux parties.
Ce sont ces deux techniques que nous décrirons. Il s’agit de la
technique TVM (Tension free Vaginal Mesh) publiée en 2004 [14] cor-
respondant à une intervention standardisée et reproductible, intégrant
certains des acquis fondamentaux de la chirurgie vaginale : les don-
nées anatomo-physiopathologiques modernes bien décrites par JOL
Delancey, la fiabilité de la sacrospinofixation, la bonne tolérance du
polypropylène par voie vaginale, l’innocuité de la voie transobtura-
trice [15] et de la voie transglutéale [16]. Elle a d’abord fait l’objet
d’une phase d’évaluation de 5 ans avant d’être secondairement amé-
liorée puis commercialisée sous le label « Prolift™ ».
328
DEBODINANCE &COLL.

329
PROTHÈSE TOTALE PAR VOIE VAGINALE DANS LA CURE DU PROLAPSUS GÉNITAL
I. TECHNIQUE DE MISE EN PLACE DE LA PROTHÈSE
TOTALE SELON LA PROCÉDURE TVM AVEC
LE KIT PROLIFT TOTAL™
Les patientes sont hospitalisées la veille de l’intervention en fin
d’après-midi. Elles sont rasées et bénéficient d’une première douche
bétadinée. Elles prennent un sachet de lactulose (Duphalac®) afin de
vider le rectum. Le lendemain matin une nouvelle douche bétadinée
est prise avant la montée au bloc opératoire. Après la réalisation de la
rachianesthésie, la patiente reçoit une antibioprophylaxie par 2 g de
Céfazoline ou en cas d’allergie de l’association Clindamycine 600 mg
et Gentamicine 3 mg/kg. La préparation du champ opératoire est clas-
sique pour une voie vaginale avec un badigeonnage du vagin et un
simple sondage évacuateur urinaire.
On réalise ensuite une large infiltration des parois vaginales d’un
mélange de sérum salé à 0,9 % avec de l’adrénaline. On mélange 1 mg
d’adrénaline avec 10 ml de sérum salé et l’on prend ensuite chaque ml
de ce mélange pour 40 ml de sérum salé. En cas de contre-indication
à l’adrénaline, on infiltre quand même le sérum salé seul car nous
considérons l’infiltration comme un temps essentiel de l’intervention
permettant de bien repérer les plans à disséquer. Le kit Prolift Total™
est composé d’une prothèse prédécoupée monobloc antérieure et pos-
térieure de polypropylène soft monofilament à larges pores à 6 bras,
d’une aiguille, de 6 canules permettant le passage de 6 dispositifs de
récupération en prolène semi-rigide.
A. Cure de prolapsus total avec hystérectomie vaginale
La procédure débute par une hystérectomie vaginale.
L’hystérectomie est réalisée selon la technique classique par une
incision péri-cervicale.
Les ligaments utéro-sacrés sont préservés et mis en attente.
Dissection antérieure :
On saisit et on maintient le contrôle de la paroi vaginale anté-
rieure à l’aide d’une série de 3 pinces atraumatiques.
On réalise une dissection de la pleine épaisseur de la paroi vagi-
nale antérieure après incision transversale, de façon rétrograde.
Cette dissection se poursuit jusqu’à 3-4 cm du méat urinaire afin
de préserver la région du col vésical.

Latéralement, la vessie est disséquée jusqu’au cul-de-sac vaginal.
Un doigt peut facilement pénétrer dans la fosse paravésicale. On peut
ainsi passer de la face postérieure de l’arc pubien jusqu’à l’épine
ischiatique.
La procédure suivante est réalisée du côté droit et du côté gauche.
Mise en place des canules pour les bras proximaux ou superficiels de la
prothèse :
Les limites du trou obturateur sont identifiées par palpation entre
le pouce et l’index de la membrane obturatrice.
L’incision cutanée pour le passage du bras proximal ou superficiel
de la partie antérieure est pratiquée dans le bord antéro-médian du
trou obturateur, au niveau du méat.
Une incision de 4 mm est pratiquée afin de permettre le passage
du guide muni de la canule au travers de la peau sans déchirure des
tissus.
Au début du passage, le guide muni de la canule perfore le
muscle obturateur externe, puis la membrane obturatrice.
Le dispositif est avancé en direction médiane par la membrane
obturatrice à travers le muscle obturateur interne à 1 cm environ de
l’extrémité proximale de l’arc tendineux du fascia pelvien.
On utilise les doigts de la main opposée positionnés à l’intérieur
de la dissection vaginale pour s’assurer que le dispositif suit la bonne
voie et afin de protéger la vessie.
Lorsque l’extrémité distale du guide et la canule sortent de la dis-
section vaginale, le guide est retiré en laissant la canule en place.
Après mise en place de la canule, le dispositif de récupération est
passé et avancé jusqu’à ressortir par l’extrémité distale de la canule en
place.
L’extrémité en boucle du dispositif de récupération est récupérée
au travers de la dissection vaginale à l’aide du doigt.
L’extrémité proximale du dispositif de récupération est passée par
la boucle et fixée au champ en attente.
Mise en place des canules pour les bras distaux ou profonds :
Pour la mise en place du bras distal de la partie antérieure de la
prothèse, une seconde incision cutanée est réalisée à 1 cm sur le côté
et à 2 cm au-dessous de l’incision précédente au niveau du bord
postéro-latéral du trou obturateur.
Pour protéger la vessie, on mettra la main opposée en permanence.
Le guide et la canule sont insérés au travers du muscle obturateur
externe, puis de la membrane obturatrice.
330
DEBODINANCE &COLL.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%