Le prolapsus Recommandations pour la pratique clinique – CNGOF DOSSIER

10 | La Lettre du Gynécologue • N° 408 - mai-juin 2017
DOSSIER
ANNEXE DE SESSION
Recommandations pour la pratique clinique – CNGOF
Le prolapsus
Clinical Practice Guidelines: synthesis of the guidelines
for the surgical treatment of primary pelvic organ
prolapse in women by the AFU, CNGOF, SIFUD-PP, SNFCP,
and SCGP
A. Watelet*, G. Legendre*
* Service de gynécologie-obstétrique,
CHU d’Angers.
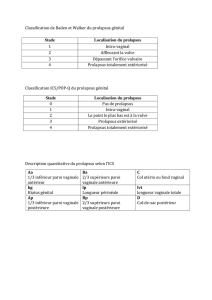
données de l’examen clinique sont insuffisantes ou en
cas de discordance entre les signes cliniques constatés
et les signes fonctionnels décrits par la patiente.
L’interrogatoire permet également de dépister une
incontinence urinaire patente ou masquée. Une
débitmétrie avec mesure du résidu postmictionnel
est réalisée en cas de doute clinique. Si la clinique
n’est pas en faveur de signes urinaires, un bilan uro-
dynamique systématique n’est pas recommandé
(grade C).
Il convient enfin d’éliminer une pathologie d’organe
associée en cas de suspicion clinique (néoplasie
cervi cale ou endométriale) avant toute prise en
charge chirurgicale par morcellation utérine ou
hystérectomie subtotale.
Promontofixation
cœlioscopique (3, 4)
Il n’y a pas lieu d’effectuer une préparation colique
avant une chirurgie de prolapsus par promonto fixation.
Le bénéfice apporté par la mise en place d’une pro-
thèse postérieure n’est pas établi en l’absence de
colpocèle postérieure (NP 3).
Il n’y a pas d’argument pour la mise en place systé-
matique d’une prothèse postérieure en prévention
du risque de rectocèle secondaire lors d’une cure de
prolapsus génito-urinaire par promontofixation asso-
ciant hystéro- et/ou vaginopexie antérieure (grade C).
L’indication de la rectopexie ventrale cœlio scopique
reste le prolapsus du rectum symptomatique (grade C).
La mise en place d’une bandelette postérieure dans
le traitement des rectocèles, élytrocèles et entéro-
cèles est peu évaluée (NP 3).
L
e prolapsus génital féminin est défini comme
une hernie dans la cavité vaginale dans laquelle
s’engagent un ou plusieurs éléments du contenu
abdomino-pelvien. Les compartiments concernés
sont la vessie, l’utérus ou le fond du vagin et le
rectum, cul-de-sac de Douglas et son contenu.
Cette affection fréquente est responsable de 11 %
des chirurgies après 70 ans.
Les symptômes évocateurs sont urinaires,
génito-sexuels ou anorectaux, ce qui impose une
prise en charge pluridisciplinaire.
Bilan préopératoire
d’un prolapsus non récidivé
de la femme (1, 2)
Le premier symptôme est la perception par la
patiente d’“une boule intravaginale” plus ou moins
extériorisée à l’effort. Celle-ci peut être associée
à des signes urinaires (incontinence, hyperactivité
vésicale), digestifs (incontinence anale, dyschésie),
gynécologiques (dyspareunie, métrorragies), qui ne
sont pas prédictifs d’un grade ou d’un type de pro-
lapsus (niveau de preuve [NP] 3).
L’examen clinique décrit les structures anatomiques
concernées par le prolapsus et permet d’objectiver
la gêne et le retentissement fonctionnels altérant
la qualité de vie de la patiente.
Les facteurs de risque de complications per- et post
-
opératoires sont le tabac, l’obésité et les facteurs de
risque d’exposition prothétique (NP 3).
L’imagerie (IRM dynamique avec défécographie, colpo-
cystodéfécographie) n’est utilisée que lorsque les

La Lettre du Gynécologue • N° 408 - mai-juin 2017 | 11
DOSSIER
La répercussion du mode de fixation des prothèses
sur la qualité de vie n’a pas été étudiée. La prothèse
antérieure est fixée à l’isthme utérin et à la paroi
vaginale antérieure à l’aide de fils. La prothèse posté-
rieure est, quant à elle, fixée au promontoire par du
fil non résorbable. Les auteurs recommandent la
péritonisation des prothèses pour réduire le risque
d’occlusion postopératoire.
Il est recommandé d’utiliser des prothèses non
résorbables de types I (polypropylène macroporeux)
et III (polyester), associées à un taux moins élevé
d’érosion prothétique que les prothèses de type II
(polytétrafluoroéthylène, silicone) [NP 3].
La voie cœlioscopique est recommandée pour la
laparotomie car elle est associée à une réduction des
pertes sanguines, de la durée d’hospitalisation et de
convalescence (NP 1). Les résultats anatomiques et
fonctionnels des 2 voies d’abord sont, quant à eux,
comparables (NP 1).
L’assistance robotique ne peut pas actuellement être
recommandée pour une promontofixation (grade B).
Traitement par voie vaginale
Il n’y a pas lieu d’effectuer une préparation digestive
avant une chirurgie du prolapsus par voie vaginale
(grade B).
Cystocèle (5)
L’utilisation de prothèses synthétiques intervésico-
vaginales est associée à un meilleur résultat anato-
mique que la chirurgie autologue (NP 1). Mais son
utilisation ne doit pas être systé matique car elle est
liée à une augmentation du nombre de réinterven-
tions (érosions vaginales de prothèses). Le résultat
fonctionnel des 2 techniques est comparable.
Rectocèle moyenne (6)
Il n’y a pas lieu de recommander une technique de
réparation, ou plicature du fascia rectovaginal, car,
même si les résultats anatomiques sont meilleurs
en cas de plicature, les résultats fonctionnels des
2 techniques sont similaires.
Il convient cependant d’utiliser des fils non résorbables
afin d’éviter les granulomes ou érosions vaginales.
La technique de myorraphie des élévateurs n’est pas
recommandée car elle est associée un taux élevé
(environ 50 %) de dyspareunies (NP 3).
L’utilisation de prothèses biologiques n’est pas
recommandée dans le traitement chirurgical des
rectocèles par voie vaginale (grade B).
La pose de prothèses synthétiques par voie vaginale
n’est pas un traitement de première intention car
encore peu étudiée (grade C).
Pour le traitement de la rectocèle moyenne ou basse,
la voie vaginale doit être préférée à la voie tran-
sanale (grade B). La voie vaginale obtient de meil-
leurs résultats sur les symptômes fonctionnels et sur
les critères anatomocliniques ou déféco graphiques
que la voie transanale (NP 1).
Rectocèle basse
Une périnéorraphie superficielle peut être réalisée
en cas de béance vulvaire, mais elle n’est pas recom-
mandée de manière systématique.
Colpocèles postérieures hautes
et prolapsus du fond vaginal (7)
Il n’a pas été montré de différence entre les tech-
niques de culdoplastie selon McCall et la sacro-
spinofixation selon Richter (NP 1).
Les résultats anatomiques sont meilleurs pour
la promontofixation par laparotomie compara-
ti vement à la sacrospinofixation, mais au prix
de durées opératoires et d’hospitalisation plus
longues (NP 1).
Occlusion vaginale : colpocléisis
Cette technique est envisagée chez les femmes âgées
sans activité sexuelle.
Elle est associée à une efficacité objective et
subjective de plus de 95 % (NP 3). Les résul-
tats fonctionnels sont excellents et les compli-
cations per- et postopératoires moins fréquentes.
Il convient cependant d’éliminer tout risque de
pathologie d’organe au préalable (grade C).
Hystérectomie (8)
En l’absence d’indication spécifique, il n’y a pas de
raison de réaliser systématiquement une hysté-
rectomie au cours de la cure chirurgicale d’un pro-
lapsus génital (grade C), quelle que soit la voie
chirurgicale.

Le prolapsus
DOSSIER ANNEXE DE SESSION Recommandations pour la pratique clinique – CNGOF
Traitement de l’incontinence
urinaire
Le traitement isolé du prolapsus par voie vaginale
avec pose de prothèse sous-vésicale transobturatrice
permet de traiter 60 % des incontinences urinaires
préopératoires patentes (NP 3). Mais ce type de prise
en charge expose à un risque de dysurie et à une
hyperactivité vésicale.
La prise en charge du prolapsus seul permet de
traiter 50 à 60 % des incontinences urinaires mas-
quées (NP 3).
On peut donc proposer à la patiente une chirurgie du
prolapsus seul en prévenant du risque d’incontinence
urinaire postopératoire nécessitant un deuxième
temps opératoire. ■
Équipe des RPC : L. Le Normand (CHU de Nantes), M. Cosson (CHU
de Lille), F. Cour (hôpital Foch, Paris), X. Deffieux (hôpital Antoine-
Béclère, Clamart), L. Donon (polyclinique Côte-Basque Sud, Saint-
Jean-de-Luz), P. Ferry (CH de La Rochelle), B. Fatton (CHU Carémeau,
Nîmes), J.F. Hermieu (hôpital Bichat, Paris), H. Marret (CHU de Tours),
G. Meurette (CHU de Nantes), A. Cortesse (hôpital Saint-Louis, Paris),
L. Wagner (CHU Carémeau, Nîmes), X. Fritel (CHU de Poitiers).
Les auteurs déclarent
ne pas avoir de liens d’intérêts.
1. Maher C, Baessler K, Barber M et al. Pelvic organ prolapse surgery.
In: Abrams P, Cardozo L,Khoury S, Wein A, editors. 5th International
Consultation on Incontinence. EAU-ICUD 2013 : abstr. 15.
2. Deffieux X, Savary D, Letouzey V et al. Prévenir les compli
-
cations de la chirurgie prothétique du prolapsus : recomman-
dations pour la pratique clinique, revue de la littérature.
J Gynecol Obstet Biol Reprod 2011;40(8):827-50.
3. Begley JS, Kupferman SP, Kuznetsov DD et al. Incidence
and management of abdominal sacrocolpopexy mesh ero-
sions. Am J Obstet Gynecol 2005;192(6):1956-62.
4. Freeman RM, Pantazis K, Thomson A et al. A rando-
mised controlled trial of abdominal versus laparoscopic
sacrocolpopexy for the treatment of post-hysterec-
tomy vaginal vault prolapse: LAS study. Int Urogynecol
J 2013;24(3):377-84.
5. Cour F, Le Normand L, Meurette G. Traitement par voie
basse des colpocèles postérieures : recommandations pour
la pratique clinique. Prog Urol 2016;26(Suppl. 1):S47-60.
6. Paraiso MF, Barber MD, Muir TW, Walters MD. Rec-
tocele repair: a randomized trial of three surgical tech-
niques including graft augmentation. Am J Obstet Gynecol
2006;195(6):1762-71.
7. Barber MD, Brubaker L, Burgio KL et al.Comparison of
2 transvaginal surgical approaches and perioperative beha-
vioral therapy for apical vaginal prolapse: the OPTIMAL
randomized trial. JAMA 2014;311(10):1023-34.
8. Carramão S, Auge AP, Pacetta AM et al. Estudo randô-
mico da correcão cirúrgica do prolapso uterino através de
tela sintética de polipropileno tipo I comparando histe-
rectomia versus preser - vaçéão uterina. Rev Col Bras Cir
2009;36(1):65-72.
Références bibliographiques
L'institut Hospitalier Franco-Britannique, 270 lits et places, spécialités :
Maternité & Néonatologie (niveau 2A), Chirurgie, Médecine, Anesthésie-
Réanimation-Urgences, Oncologie, Ambulatoire, UGA, situé à 5 mn du
M° Anatole France (ligne 3) à Levallois-Perret (92) recherche :
www.ihfb.org
Chef de Service Gynécologie-Obstétrique h/f
CDI à temps plein
Mission :
Sous la responsabilité administrative du Directeur Général, vous êtes chargé de piloter,
dynamiser et coordonner l’organisation et l’activité du service de gynécologie-
obstétrique (37 lits de suites de couches, 6 lits de grossesse pathologique, 8 lits
et places de chirurgie, 2 500 accouchements et 800 interventions de chirurgie
gynécologique par an). Au sein d’un hôpital en pleine expansion, qui structure son
projet immobilier de regroupement, vous participez notamment : • à la mise en œuvre et
au déploiement du projet médical du service, dans le cadre du projet d’établissement
• à l’activité clinique, obstétricale et chirurgicale • au développement de la démarche
qualité et gestion des risques ainsi qu’aux bonnes pratiques professionnelles
• à l’équilibre économique du service • au développement du réseau au sein du
département (périnat 92) • aux protocoles et études cliniques • aux gardes et
astreintes obstétricales et chirurgicales.
Profil :
Vous êtes inscrit au conseil de l’ordre des médecins et avez éventuellement déjà
une expérience de chefferie de service. Compétences en obstétrique et chirurgie
gynécologique.
Rémunération :
Selon profil, ancienneté et grille interne (Convention Collective Fehap).
Pour postuler :
Les candidatures sont à adresser à la Direction
des Ressources Humaines : recrutement@ihfb.org
Pour réserver cet emplacement, contactez dès maintenant le service
Annonces professionnelles (Valérie Glatin) au tél. : 01 46 67 62 77 - fax : 01 46 67 63 10
Tarifs insertions publications papier et site Web*
MODULES COLLECTIVITÉS PARTICULIERS WEB*
1/16 de page
L 50 mm x H 55 mm 289,65 € 144,83 € + 30 €
1/8 de page
L 90 mm x H 55 mm 579,30 € 289,65 € + 30 €
1/4 de page
L 90 mm x H 110 mm 1 082,39 € 541,20 € + 30 €
1/2 de page
L 182 mm x H 110 mm 2 058,06 € 1 029,03 € + 30 €
• Abonnés particuliers : profitez d’une deuxième insertion gratuite.
• Collectivités : dégressif à partir de deux insertions, nous consulter.
• Quadri offerte.
PLUS DE VISIBILITÉ POUR VOTRE ANNONCE SUR NOTRE SITE WEB*
!
PETITE ANNONCE
* Votre annonce professionnelle présente sur le site edimark.fr (rubrique “Petites Annonces”)
1
/
3
100%