Lire la suite

1!
MYOCARDITES !
!
AIGUES!
!
DE L’ENFANT!
Pr Sylvie Di Filippo!
Hôpital Cardiologique, Lyon!
Université Claude Bernard Lyon-1!
!
DIU de Pathologie Infectieuse Pédiatrique"14 janvier 2015!

2!
DEFINITION!
Atteinte inflammatoire du myocarde!
• Clinique#"
! !Défaillance cardiaque ± sévère / contexte infectieux!
! • Echocardiographique#!
! !Dysfonction systolique ± importante du VG!
! • Histologique#: biopsie endomyocardique"
! Critères de Dallas !
! !infiltration lymphocytaire et macrophagique!
! !+ myocytolyse:!

3!
ETIOLOGIES!
Virus !
Coxsackies#: B3"
• Le plus souvent en cause": virus enterovirus !
• Modèle expérimental chez l’animal (souris)!
Autres :"
• Grippe#: A, B"
• Herpès#: MNI, CMV, HHV 6"
• ADV, HIV"
• Parvovirus B19"
• Rickettsies#: Fièvre Q (coxiella burnetti)"
• Hépatite#(A, C), VRS, rougeole, rubéole, varicelle-zona!

4!
ETIOLOGIES!
Autres causes#"
"
Bactéries#: "
méningocoque, streptocoque (RAA)Hémophilus influenzae,!
mycoplasme pneumonia, chlamydia pneumoniae, !
pneumocoque, diphtérie, salmonelle,!
staphylocoque, maladie de Lyme (borrelia burgdorferi)"
Parasites#: toxoplasmose"
Inflammatoire#: !
Kawasaki, maladie de Still, Takayashu, maladie de Chagas,!
connectivites (lupus, sarcoidose, sclérodermie)"
Toxiques": anthracyclines, éthanol, venins, …!

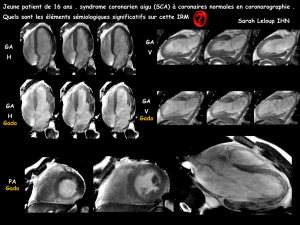
5!
Myocardite
aigue
Myocardite "
sub-aigue"
Myocardite "
chronique
Nécrose myocytes
Activation macrophage
J10 à J14"
Réaction immune!
Lymphocyte T!
Restriction HLA!
Auto-AC
Fibrose
0 J 4 J 14 J 90"
J4 à J10"
Elimination virale!
(macrophages, anticorps, !
cytokines)!
Infiltrat macrophages!
Cytokines inflammation!
IL1
β
, TNF
α
, IFN
γ
!
Viremie"Elimination virale"
Myocardiopathie !
dilatée
chronique!
MYOCARDITE AIGUE EXPERIMENTALE (souris)!
Facteurs génétiques": sévérité variable !
souches sensibles": BALB/c, DBA/2, C3H/He!
souches résistantes": A/J, C57BL/6!
!
Susceptibilité à l’infection virale ?!
(H2 souris, MHC-HLA homme)!
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
1
/
36
100%








![PDF [2iMo]](http://s1.studylibfr.com/store/data/000842657_1-6d3498b89d051c1bcf02703a70afa104-300x300.png)

