hypothyroïdie de l`enfant

N. BENAMEUR – 2015/2016
1
I. GENERALITES
* Définition :
L'hypothyroïdie consiste en une production insuffisante d'hormones thyroïdiennes, que celle ci soit due à:
Un manque de développement complet ou partiel de la glande
Un déficit dans la biosynthèse des hormones.
* Intérêt :
1. Fréquence : Après le diabète, c'est l'endocrinopathie la + fréquente (1/4000 naissances).
2. Prévention :
- Nécessité d'un TRT précoce pour éviter les séquelles neurologiques et mentales graves.
- Possibilité d'un dépistage biologique néonatal systématique.
II. RAPPEL PHYSIOLOGIQUE
L’axe hypothalamo-hypophyso-thyroïdien fœtal est
fonctionnel à 4mois de gestation
Synthèse et libération
- L’iode est absorbé de l’intestin vers le sang,
- la cellule épithéliale capte l’iodure qui se lie à la thyrosine
pour former MIT et DIT
- la péroxydase thyroïdienne=> oxydation et organification
des MIT et DIT
- couplage MIT et DIT à l’intérieur de la thyroglobuline pour
former T3 et T4
- T3 et T4 passent dans la circulation
Rq ! TSH et H. thyroïdiennes ne traversent pas le placenta.
TRH traverse le placenta.
Rôle des hormones thyroïdiennes :
a) Maturation du SN:
Développement des dendrites et des axones.
Migration neuronale.
Myélinisation des fibres nerveuses.
Synaptogenèse.
b) Effets métaboliques:
Action générale = accroître le métabolisme.
Effets spécifiques d’organes.
HYPOTHYROÏDIE DE L'ENFANT

N. BENAMEUR – 2015/2016
2
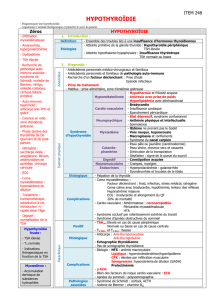
III. SIGNES CLINIQUES
A/ Hypothyroïdies Congénitales (Primaire)
* Causes : Dysgénésie+++
Troubles de l’hormonosynthèse
* Clinique :
Période Néonatale
Ictère physiologique persistant.
Taille de naissance <N – Poids N ou > 4.000 g.
FA large ; FP encore ouverte et trop large (> 1 cm).
Persistance du lanugo, hirsutisme dorsolombaire.
Retard d'émission du méconium.
Hypotonie axiale
Dans les premières
semaines de vie
Hypothermie < 36°.
Raucité du cri (infiltration des muqueuses)
Macroglossie, Troubles de la succion et de la déglutition (Fausses routes fq !)
Difficultés respiratoires : respiration nasale, bruyante
Hernie ombilicale
Constipation, ballonnement abdominal
Hypotonie axiale
Comportement anormal : enfant trop sage, qui dort trop
Tableau typique :
Après 3 mois
Le tableau complet est réalisé dans le cas de l'Athyréose (myxœdème congénital).
La dysmorphie devient frappante.
Retard statural, dysharmonieux avec brachyskelie, Poids
excessif pour la taille.
Dysmorphie faciale: faciès pâle, bouffi, infiltré, avec des
traits grossiers, un nez aplati avec ensellure, une bouche
ouverte avec macroglossie, des cheveux épaissis.
Cou large et court, infiltré.
FA trop large
RPM : Les acquisitions psychomotrices (sourire, tenue de la tête...) sont retardées.
Téguments : peau sèche, infiltrée, pâle et froide.
Abdomen : distendu avec souvent une hernie ombilicale.
Troubles fonctionnels :
Hypothermie, Bradycardie avec hypotension TA.
Constipation tenace, Apathie.
Hypotonie musculaire
Complications :
Fausses routes (pronostic vital).
Coma myxœdémateux très rare.
B/ Hypothyroïdie à Révélation Tardive :
* Cause : Ectopie thyroïdienne +++
* Clinique :
Se révèle après l’âge de 2ans, puberté ++
RS dysharmonieux avec brachyskélie ++ et hypertrophies de certaines masses musculaires (Mollets ++).
+ Rares : Frilosité, constipation, retard pubertaire, diminution du rendement scolaire
C/ La forme de l’enfant : Si Dc tardif, TRT inadéquat
- Retard statural majeur : nanisme disharmonieux
- Teint jaune et infiltré
- Membres très courts
- Age osseux : très en retard
- Débilité sévère : QI = 50%
- Impuberté

N. BENAMEUR – 2015/2016
3
IV. SIGNES PARACLINIQUES :
A/ Signes
biologiques
1. Exploration de
la fonction
thyroïdienne
Dosages
hormonaux ++
Athyréose et ectopie thyroïdienne : ↘FT3 ↘FT4, ↗TSH
Troubles hormonaux : Goitre + ↘FT3 ↘FT4, ↗TSH
Hypothyroïdie centrale : ↘FT3 ↘FT4, ↘TSH
Goitre endémique : bilan parfois normal
AC anti-
thyroïdiens
Dc de la thyroïdite autoimmune
2. Perturbations biologiques
Bilan glucidique : Glycémie ?
Bilan phosphocalcique : Hypercalcémie initiale ou N,
phosphorémie N.
Bilan lipidique : ↗cholestérolémie,
↘PA
Anémie normochrome parfois hypochrome
(rôle ds l’incorporation du fe dans l’Hb)
B/ Signes
Radiologiques
1. Retard de
maturation Oss.
Intense, généralisé, symétrique et précoce (AO<AS)
Absence des points d’ossification fémorale inf, tibiale sup et du cuboïde
2. Dysgénésie
épiphysaire
Pathognomonique
Epiphyses fragmentées, bilatérale et symétrique
Le point d'ossification est fragmenté, muriforme, poreux, tigré.
Siège : srtt noyaux fémoraux, huméraux et proximaux du genou.
3. Signes cranio-
faciaux
Densification exagérée os de la voûte et de la base
du crâne: Aspect en lunette /en masque de loup
Retard de la fermeture des fontanelles + sutures
Aspect ballonisé de la selle turcique
Troubles de la croissance dentaire
4. Signes
vertébraux
Signe de Bamatter : élargissement intervertébral
Hypoplasie et déformation des corps vertébraux au niveau des premières
vertèbres lombaires (L1, L2)
(Aspect ovoïde, en sabot, en coin : signe de SWOBODA)
C/ Imagerie
Echographie thyroïdienne : présence ou absence de glande en position normale cervicale :
Dc (+) Athyréose / Ectopie thyroïdienne ?
Scintigraphie thyroïdienne : fonctionnalité de la glande/ Dc (+) des ectopies thyroïdiennes.

N. BENAMEUR – 2015/2016
4
V. DIAGNOSTIC ÉTIOLOGIQUE
A/ Hypothyroïdies congénitales
1. Primaire (périphérique)
Dysgénésie
thyroïdienne
(65 - 75%)
Elles résultent d'un trouble de la migration ou de la formation de l'ébauche glandulaire à un moment
quelconque de son trajet de la base de la langue à la loge thyroïdienne.
Sexe : 2 F /1 G.
Les dysgénésies peuvent être divisées en 2 groupes selon les résultats de l'exploration isotopique :
1. Athyréose (1/3)
2. Ectopies (2/3): Siège sous lingual +, plus rarement sus-hyoïdien, sous-thyroïdien ou thoracique.
Le pronostic mental des ectopies est meilleur.
Troubles de
l’hormonosynthèse
(10 à 20%)
Affection héréditaire : AR => Recherche de cas familiaux systématique !!
Les signes cliniques sont rares à la période néonatale, ils sont le + svt tardifs associant :
Un goitre ++, existant dans 2/3 des cas, mais peut n'apparaître qu'après +srs années.
Signes d’hypothyroïdie ± marqués
5 types (STANBURY) :
- Type I : Défaut d'organification, 2 Tableaux cliniques :
Goitre + Hypothyroïdie
Goitre + Surdité : Syndrome de Pendred.
- Type II : Défaut de désiodation des iodothyrosines (déficit en désiodases).
- Type III : Défaut de couplage des iodothyrosines.
- Type IV : Défaut de libération des iodothyronines.
- Type V : Défaut captation des iodures.
!! Autres : Défaut de synthèse de la thyroglobuline/ Défaut de conversion des iodures en iode : déficit en peroxydase.
2. Centrale --
(Déficit en TSH)
Anomalie hypophysaire ou hypothalamique.
Tableau clinique : Signes d'hypothyroïdie modérée + nanisme.
Un test au TRH nécessaire pour localiser le niveau de l'atteinte :
Hypophysaire (hypothyroïdie secondaire) : de la TSH au test au TRH.
Hypothalamique (hypothyroïdie tertiaire): Réponse ample et prolongée de la TSH
3. Hypothyroïdie transitoire
du nv né
* Chez prématuré : svt Sd de détresse respiratoire, apnées (Disparait en qqs semaines).
* Secondaire à :
- Une carence en iode chez la mère (région d'endémie goitreuse).
- Une surcharge iodée : par applications répétées d'alcool iodée.
- Ingestion par la mère durant la gestation d'antithyroïdiens de synthèse, iodures, d'iode radioactif.
* Dc ≠ : Tm, phlegmon lymphangiome et kyste.

N. BENAMEUR – 2015/2016
5
B/ Hypothyroïdies acquises (rares.)
1. Auto-immunes :
Thyroïdite d'Hashimoto
Rare < 5 ans, filles ++
Clinique : Après une phase de thyroïdite avec goitre apparaissent des signes d'hypothyroïdie dans 50% des cas.
Diagnostic :
- T4 basse, TSH élevée.
- Ac antithyroïdiens circulants
- Scintigraphie : fixation hétérogène.
Possible association avec autres maladies auto-immunes : DID, insuffisance surrénale.
2. Goitre endémique
(Carence en iode)
Survient dans les régions carencées en Iode (d'endémie goitreuse : région Cherchell, Jijel, Kabylie...).
Intervient sur une prédisposition génétique.
Clinique : goitre isolé (bilan N) ou goitre avec hypothyroïdie.
Tableau classique dans certains cas de crétinisme endémique.
3. Hypothyroïdies acquises
centrales
L'insuffisance acquise en TSH fait partie comme dans les formes congénitales d'une insuffisance antéhypophysaire incluant dans
tous les cas la GH.
- Tm de la région hypothalamo-hypophysaire (craniopharyngiome)
- Irradiation crânienne.
Autres
- Administration d'agents antithyroïdiens: antithyroïdiens de synthèse.
- Irradiation cervicale (maladie de Hodgkin).
- Affections s'accompagnant d'un dépôt anormal intra thyroïdien
· Bêta thalassémie homozygote.
· Cystinose.
- Syndrome néphrotique (fuite urinaire d'hormones thyroïdiennes et de leurs protéines porteuses).
- Insuffisance rénale terminale.
 6
6
 7
7
1
/
7
100%