Reconnaître et prendre en charge une tachycardie ventriculaire

numéro 2230 vendredi 20 décembre 2002 11
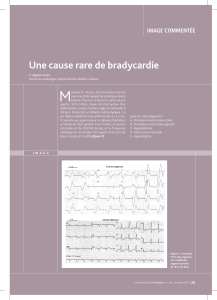
1. La tachycardie
ventriculaire
se caractérise par
une fréquence
élevée (150 à
250battements
par minute)
et des complexes
larges.
Elle est visible
simultanément
dans toutes
les dérivations.
2. La régularité
du tracé n’est
pas un critère
obligatoire.
FMC
l’aspect
numéro 2230 vendredi 20 décembre 2002
10
10
PRATIQUE EN IMAGES
PAR LE DRÉRIC TORRES, médecin urgentiste (SDIS 13)
3. L’existence de complexes prématurés fins
(complexes de capture) ou peu élargis
(complexes de fusion) au cours
d’une tachycardie régulière à complexes
larges témoigne d’une dissociation
auriculo-ventriculaire et confirme
le diagnostic de TV.
4. Attention : un tracé rapide, à complexes larges, à haute
fréquence (250 à 350 battements par minute), à aspect
sinusoïdal régulier et à très mauvaise tolérance clinique,
n’est pas une TV mais un flutter ventriculaire. C’est un
rythme « intermédiaire » entre la TV et le FV qui se dégrade
rapidement pour donner des troubles du rythme mortels.
FMC
LE PROBLÈME
La tachycardie ventriculaire (TV) traduit l’existence d’un ou
plusieurs foyers ectopiques ventriculaires. Elle correspond
à une suite d’extrasystoles ventriculaires successives. Elle
est souvent mal tolérée du point de vue hémodynamique
mais elle peut aussi être bien supportée par le patient. De
cette notion de tolérance clinique dépend la stratégie de
prise en charge immédiate. Un ancien adage rappelle
d’ailleurs que c’est le patient que l’on doit traiter et non son
tracé électrocardiographique.
LA CONDUITE À TENIR
>En cas d’arrêt cardio-respiratoire, le seul traitement
possible consiste à réaliser en urgence un choc électrique
externe en association avec les manœuvres habituelles de
réanimation (ventilation artificielle, massage cardiaque
externe). Il doit être réalisé immédiatement et sans
précautions particulières.
>Lorsque la tolérance hémodynamique est mauvaise mais
que le patient est conscient, le choc électrique externe est
également indiqué. Il doit être précédé d’un geste anesthé-
sique (injection de 2 mg IV de midazolam – Hypnovel®) ou
à défaut de diazépam (Valium®), et être idéalement réalisé
par le médecin du Smur appelé en renfort.
>Lorsque la tolérance hémodynamique est satisfaisante, on
peut soit décider de réaliser, sous « surveillance armée » du
patient, un transport médicalisé vers l’hôpital, où pourra
être réalisée une réduction par stimulation endocavitaire ;
soit tenter localement ou à l’hôpital une réduction par
injection intraveineuse d’anti-arythmique (amiodarone,
flécaïnide, disopyramide, cibenzoline) sous contrôle
électrocardioscopique. La réduction spontanée est cependant
parfois possible (TV intermittente).
>Après le retour en rythme sinusal, on peut injecter par
voie veineuse un anti-arythmique (1 mg/kg de lidocaïne –
Xylocaïne®–, soit en pratique 50 à 10 mg) pour prévenir
la récidive.
LES PIÈGES À ÉVITER
>La tachycardie ventriculaire n’est pas synonyme d’arrêt
circulatoire. C’est toujours la clinique qui doit orienter la
conduite à tenir.
>La réduction par injection intraveineuse d’anti-arythmique
doit être confiée à un opérateur expérimenté. Elle est
déconseillée en cas de cardiomyopathie non obstructive avec
cardiomégalie.
>La TV ne doit pas être confondue avec la torsade de pointe
(à laquelle sera consacrée un chapitre à venir), qui contre-
indique la prescription de tout agent anti-arythmique.
seulement
en cas d’arrêt
cardio-
respiratoire
Le choc électrique externe doit délivrer
une énergie de 200 à 360 joules transmise
par des électrodes ou des palettes de
diamètre suffisant (10 cm), l’une étant
placée sur la partie haute du sternum et
l’autre sur la ligne axillaire médiane dans
le cinquième espace intercostal gauche. Le
premier choc est réalisé à une puissance
de 200 joules, le second à la même valeur,
les suivants à 360 joules. Le choc électrique
externe peut être réalisé avec un défibril-
lateur manuel ou avec un appareil semi-
automatique [photo]. Ce dernier – uti-
lisable aussi par des non-médecins
préalablement formés – confirme l’indi-
cation de choc électrique (algorithme
d’aide à la décision) et gère seul la quantité
d’énergie devant être délivrée. Ces deux
appareils sont destinés à s’intégrer dans
la séquence des gestes de réanimation
cardio-pulmonaire (ventilation artificielle,
massage cardiaque externe) et non à s’y
substituer.
É. TORRES
Défibrillation
Reconnaître et prendre en charge une tachycardie ventriculaire
La stratégie de prise en charge immédiate des tachycardies
ventriculaires dépend de leur tolérance clinique par le patient.
1
/
1
100%