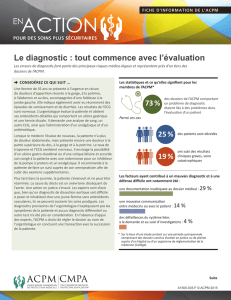
Risques médico-légaux associés aux mauvaises interventions et à

Près de 10 % des
paents dans les
72 dossiers analysés
ont eu de graves
résultats cliniques
permanents ou sont
décédés.
Près de 10 % des paents
ont signalé sourir de
troubles émofs sévères,
p. ex., dépression,
trouble de stress
post-traumaque.
Une récente étude
quinquennale des
dossiers médico-légaux
conclus de l’ACPM portant sur
de mauvaises intervenons
ou sur des intervenons
praquées sur le mauvais
site ou le mauvais paent
a révélé ce qui suit :
Risques médico-légaux associés aux mauvaises
interventions et à celles pratiquées sur le mauvais
site ou le mauvais patient
Les mauvaises intervenons et les intervenons praquées sur le mauvais site ou le mauvais paent constuent des incidents
liés à la sécurité des paents qui sont en grande pare évitables, à condion que les professionnels de la santé ulisent les
mesures prévenves mises à leur disposion. Ces événements, bien que rares, sont souvent complexes et meent en cause
de mulples professionnels de la santé, ce qui souligne l’importance des systèmes à sécurité intégrée et d’une communicaon
ecace au sein de l’équipe.
Suite
FACTEURS AYANT CONTRIBUÉ AUX MAUVAISES INTERVENTIONS ET AUX INTERVENTIONS PRATIQUÉES SUR
LE MAUVAIS SITE OU SUR LE MAUVAIS PATIENT :
• mauvaiseintervenonoumauvaissiteprécisésurle
formulairedeconsentement
• absenced’unformulairedeconsentementaudossier
• paentconfonduavecunautreparleprofessionnel
delasanté
• descriponinexactedusiteopératoiredanslesnotes
• défautd’actualiserl’informaonpernenteavant
l’intervenon,p.ex.l’horairedelasalled’opéraon
• erreurdanslapréparaonouleposionnementdupaent
• non-communicaondesdivergencesdansladocumentaon
relavesàl’intervenonouausite
• contraintesdetemps
• distracons
• non-respectdesprotocolesdesécurité,notamment:
– conrmaonadéquatedel’identédupaent
avantl’intervenon
– relectureourelectureadéquatedeladocumentaonliée
auconsentement
– révisionourévisionadéquatedesimagesdiagnosques
avantl’intervenon
– marquageoumarquageadéquatdusite
– exécuondesprotocolesdesécurité
chirurgicale,p.ex.lespauses
LES STATISTIQUES ET CE QU’ELLES SIGNIFIENT POUR LES MEMBRES DE L’ACPM
Tous les paents ont
nécessité plus de temps
en chirurgie, ou une
intervenon chirurgicale
de reprise.
Les sites opératoires les plus souvent en cause étaient les suivants :
10 % 100 %
Colonne
vertébrale
(mauvais
niveauoucôté)
Main Jambe,y
comprisle
genouetla
hanche
Pied Œil
ACTION
POUR DES SOINS PLUS SÉCURITAIRES
FICHE D’INFORMATION DE L’ACPM
EN
A1500-004-F © ACPM 2015
Près de 10 %
Près de

CONSIDÉREZ CE QUI SUIT…
CAS 1
Intervenon praquée sur la mauvaise jambe
Unorthopédisteauservicedesurgencesévalueunepaente
âgéequiafaitunechutechezelle.Lechirurgienposele
diagnoscdefracturedufémurdistalgauche.Ilexplique
laxaonprévueainsiquelesrisquesetlescomplicaons
possibles.Ilobentégalementl’anamnèsedelapaenteetson
consentementàl’intervenon.
Lesinrmièresinstallentlapaentesurleancgaucheaux
nsdel’intervenonàlajambedroite,enfoncondes
radiographiesmarquéesd’un«D».L’orthopédistearriveàla
salled’opéraonetl’équipeeectueune«pause»pourvérier
lesidencateursdelapaente.Lechirurgienrevériela
radiographiepourconrmerlecôtésurlequelildoitexécuter
l’intervenon.Aprèsavoirpraquél’incision,ilconstate
l’absencedefractureetconclutqu’ils’agitdelamauvaise
jambe.L’incisionestferméeetlapaentereposionnéeenvue
del’intervenonsurl’autrejambe.
Aprèsl’intervenon,lechirurgiendivulgueàlapaenteetàsa
famillel’incidentliéàlasécuritédelapaente.Lapaentese
rétablitbienmaiselleintenteuneaconenjusce.Cedossiera
dûêtrerégléaumoyend’unetransaconpartagéeparl’ACPM,
aunomduchirurgien,etparl’hôpital,enraisonducaractère
inadéquatdesprocéduresdesécuritéchirurgicale.
CAS 2
Intervenon praquée sur le mauvais doigt
Unchirurgienplascieneectueuneténolysedel’extenseurdu
quatrièmedoigtchezunjeunepaentquiasubiuneréducon
chirurgicalepourunefracturecomplexequineguérissaitpas
bien.Alorsquelechirurgienretournelamaindupaentpour
procéderàlaténolysedutendonéchisseur,ilestinterrompu
paruncollèguequiaunequesonausujetd’unautrepaent.
Lorsquelechirurgienplascienreportesonaenonsurle
paent,ilcommenceàpraqueruneincisiondanslesgaines
tendineusesdutroisièmedoigtdupaent.Commeilserend
rapidementcomptedesonerreur,ilfermel’incisionetprocède
àl’intervenonsurlebondoigt.
Lepaentaintentéuneaconenjusceetl’ACPMadûrégler
cedossierenconcluantunetransaconaveclepaent,aunom
duchirurgien.
POUR EN SAVOIR DAVANTAGE, CONSULTEZ LES RESSOURCES SUIVANTES
Arcles
• Listes de véricaon d’une chirurgie sécuritaire : une approche
d’équipe à la sécurité des paents
• Êtes-vous Mme X? Prodiguer les soins appropriés à la bonne
personne
Guide des bonnes praques
• Réduire les risques lors d’une chirurgie
1 L’ACPMdénitainsiunsystèmeàsécuritéintégrée:lesprotocoles,procédures
ousystèmesdansleshôpitaux,lescabinetsetlescliniquesconçuspour
prévenirouaénuerleserreurs.Parexemple,unprocessusdesuivides
résultatsdelaboratoireetd’examensd’imageriediagnosquepourveillerà
cequelesrésultatsanormauxsoientsignalésetqu’unsuivileursoitdonné
demanièreableestunsystèmeàsécuritéintégrée.Lerecoursauxlistesde
véricaonchirurgicaleconstueunautreexemple.
STRATÉGIES DE RÉDUCTION DES RISQUES
Endépitd’amélioraonstellesquelesprotocolesetleslistesdevéricaondesécurité,deserreursconnuentdeseproduireen
chirurgie.Lesstratégiessuivantespeuventaiderlesmédecinsàéviterdetelleserreurs:
• Vérierl’identédupaent,l’intervenonprévueetlesite
opératoireauprèsdupaent,sipossible.
• Passerenrevueledossiermédicaletlʼimageriediagnosque
pernenteavantl’intervenon.
• Conrmerl’absencededivergencesdansladocumentaon
ausujetdel’intervenonoudusite.
• Veilleràcequelesrôlesetlesresponsabilitésencequiatrait
àlacommunicaonsoientclairspourtouslesmembresde
l’équipesoignante.
• Appuyerlacommunicaonecaceauseindel’équipeen
encourageantlesmembresàexprimerleurspréoccupaons,
enécoutantcespréoccupaons,entenantcomptedepoints
devuediérents,enpartageantouvertementl’informaon
etencommuniquantclairementetdefaçonrespectueuse.
• Connaîtreetsuivrelesprotocolesdesécuritéchirurgicaley
comprisleslistesdevéricaonetautressystèmesàsécurité
intégrée.1
• Siunprotocoleexigelemarquagedusiteopératoire,
conrmerceeétapeaveclepaentetl’équipe.
• Danslamesuredupossible,éviterlesdistracons.S’il
survientunedistracon,reconcentrervotreaenonsurla
listedevéricaonlorsquevousretournezauprèsdupaent.
Suite
EN ACTION POURDESSOINSSÉCURITAIRES Risques médico-légaux associés aux mauvaises
intervenons et à celles praquées sur le mauvais site ou le mauvais paent
AVIS DE NON-RESPONSABILITÉ : Les renseignements publiés dans le présent document sont destinés uniquement à des ns
éducatives. Ils ne constituent pas des conseils professionnels spéciques de nature médicale ou juridique et n’ont pas pour objet
d’établir une « norme de pratique » à l’intention des professionnels des soins de santé canadiens. L’emploi des ressources éducatives
de l’ACPM est sujet à ce qui précède et à la totalité du Contrat d’utilisation de l’ACPM.
Tél. : 613-725-2000, 1-800-267-6522 www.cmpa-acpm.ca
1
/
2
100%