Comment diagnostiquer les démences les plus fréquentes du sujet

Comment diagnostiquer les démences
les plus fréquentes du sujet âgé ?
Dr Gabriel Gold,
médecin adjoint agrégé
Département de Réhabilitation et
Gériatrie
Hôpitaux Universitaires de Genève
Adresse pour correspondance:
Dr Gabriel Gold
Hôpital de Gériatrie
3, Chemin du Pont Bochet
Thônex, 1226 CH
Introduction
La prévalence de la démence aug-
mente de façon exponentielle avec
l’âge à partir de 60 ans et atteint 30 %
après l’âge de 90 ans1. L’évolution
démographique durant le XXème
siècle s’est traduite par un vieillisse-
ment très marqué de la population.
En Suisse, par exemple, le nombre de
nonagénaires qui était de 650 en
1900 a atteint 47.000 en l’an 2000.
Ces modifications démographiques
ont entraîné une augmentation
importante du nombre de personnes
souffrant de troubles cognitifs ce qui
en fait une préoccupation qui est
tout à fait d’actualité.
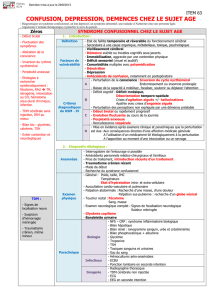
Une première étape :
dépister le trouble
cognitif
Le dépistage précoce des démences
reste difficile. Dans des consulta-
tions ambulatoires de médecine
générale, moins de 5 % des
démences légères et moins de 25 %
des démences moyennes à sévère
sont détectées. Pour améliorer cette
performance il importe donc de res-
ter particulièrement attentif à cer-
tains indices cliniques précoces per-
mettant de suspecter un trouble
cognitif. L’apparition de difficultés
dans l’accomplissement d’activités
relativement complexes de la vie
quotidienne (gestion des finances,
utilisation des transports publics),
des retards inhabituels aux rendez-
vous, une prise médicamenteuse qui
devient problématique ou le fait de
se présenter chez le médecin
accompagné d’un proche peuvent
être le premier signe d’un affaiblis-
sement intellectuel. Dans ce cas, des
tests de détection tels que le mini
mental state examination (MMSE)
de Folstein et le test de la montre
sont particulièrement utiles pour
confirmer une suspicion clinique. Ils
ne peuvent affirmer à eux seuls
l’existence d’une démence mais ils
sont un élément clé du dépistage,
justifiant alors des examens plus
poussés.
Une deuxième étape :
distinguer la démence
de l’état confusionnel
et de la dépression
Lorsque les difficultés cognitives
sont objectivées, le premier effort
diagnostique doit s’attacher à faire la
différence entre une dépression, une
démence et un état confusionnel.
Il convient donc de rechercher en
premier lieu une humeur dépressive,
une perte d’intérêt, un sentiment de
dévalorisation ou de culpabilité, un
manque d’énergie, une perte de
poids et d’appétit, des troubles du
sommeil, voire des idées de mort ou
suicidaires. Certains de ces symp-
tômes sont très peu spécifiques
d’une dépression chez le sujet âgé et

un traitement antidépresseur
d’épreuve peut s’avérer utile en cas
de doute.
Un début aigu, une évolution brève
et fluctuante, des troubles de la vigi-
lance, une agitation précoce doivent
au contraire évoquer un état confu-
sionnel qu’il est particulièrement
important de reconnaître car il est en
général secondaire à un problème
somatique sous-jacent dont il repré-
sente un signe de gravité. De plus, la
dépression et l’état confusionnel
sont généralement réversibles grâce
à un traitement antidépresseur dans
le premier cas ou par le traitement
de la cause et l’utilisation de neuro-
leptiques incisifs dans le second.
Les examens complémentaires à
demander routine devant une suspi-
cion de démence incluent des
dosages sanguins (électrolytes y
compris la calcémie, créatinine, gly-
cémie, formule sanguine, TSH, vita-
mine B12 et folates) et une neuro-
imagerie (imagerie par résonance
magnétique de préférence ou à
défaut un CT scan). Une évaluation
neuropsychologique permettra de
préciser les domaines cognitifs
affectés et de mesurer la sévérité des
troubles.
Une troisième étape :
identifier le type de
démence en question
Plutôt que de passer en revue toutes
les démences connues et leurs
caractéristiques cliniques (tâche
impossible à réaliser dans un seul
article) nous discuterons celles qui
se rencontrent le plus fréquemment
chez le sujet âgé en indiquant les
principaux éléments cliniques ou
paracliniques qui orientent le clini-
cien vers un diagnostic précis. Nous
ne listerons pas non plus tous les cri-
tères cliniques existants qui sont
parfois complexes et dont la valeur
est souvent incertaine.
La maladie d’Alzheimer
La maladie d’Alzheimer est de loin la
cause la plus fréquente de troubles
cognitifs et représente plus de la
moitié des cas de démence du sujet
âgé. Il faut l’évoquer devant un début
insidieux, des troubles portant ini-
tialement essentiellement sur la
mémoire et l’orientation s’accompa-
gnant parfois de troubles thymiques
et associés à des difficultés
praxiques, gnosiques, langagières et
une altération des fonctions exécu-
tives évoluant progressivement sur
plusieurs années. L’examen clinique
ne met pas en évidence de déficit
neurologique focal et la neuroima-
gerie révèle le plus souvent une atro-
phie cortico-sous-corticale.
La démence vasculaire2
La démence vasculaire est typique-
ment caractérisée par un début bru-
tal, une évolution par paliers et la
présence de symptômes et de signes
neurologiques focaux. Si cette pré-
sentation clinique est effectivement
très évocatrice d’une démence vas-
culaire elle se rencontre malheureu-
sement dans bien moins de la moi-
tié des cas. La présence de facteurs
de risque cardiovasculaire tels que
l’hypertension, la fibrillation auricu-
laire, l’élévation de l’homocystéine
sérique, est associée à un risque
accru de démence vasculaire ce qui
n’est pas surprenant. Toutefois, ces
mêmes facteurs peuvent aussi favo-
riser la survenue d’une maladie
d’Alzheimer et ils ne sont donc d’au-
cune utilité pour le diagnostic diffé-
rentiel.
Le profil neuropsychologique est
celui d’une atteinte marquée des
fonctions exécutives associée à un
déficit mnésique. Celui-ci est le plus
souvent lié à un problème de récu-
pération de l’information stockée
alors que l’encodage est mieux pré-
servé que dans les maladies neuro-
dégénératives. Il en résulte que les
défauts au rappel libre sont souvent
corrigés par l’indiçage, contraire-
ment à ce qui se passe dans la mala-
die d’Alzheimer3. Malheureusement
ces caractéristiques ne sont pas suf-
fisamment spécifiques pour per-
mettre à elles seules de poser le dia-
gnostic de démence vasculaire.
Les progrès de la neuroimagerie ont
permis de reconnaître l’importance
de la démence vasculaire isché-
mique sous-corticale qui s’exprime
cliniquement par un ralentissement
important et radiologiquement par
des lésions de la substance blanche
périventriculaire mais aussi plus à
distance des ventricules, en particu-
lier au niveau du centre semi-ovale.
Le CT-scan et surtout l’IRM permet-
tent aussi de mettre en évidence des
séquelles de ramollissement ou des
lacunes et sont particulièrement
utiles pour détecter ces lésions qui
peuvent exister en l’absence de
signes cliniques focaux ou d’anam-
nèse évocatrice. La neuroimagerie
améliore significativement la détec-
tion des démences vasculaires.
Le diagnostic de démence vasculaire
reste donc difficile, mais il convient
de l’évoquer devant la triade sui-
vante :
1) présence d’une démence,
2) présence d’une pathologie céré-
brovasculaire mise en évidence
par l’évaluation clinique ou para-
clinique et
3) présence d’un lien entre les deux.
Les démences mixtes
Les démences vasculaires et la
maladie d’Alzheimer sont connues
depuis la fin du XIXème siècle et le
début du siècle suivant, mais il a fallu
attendre les années soixante du
XXème siècle pour voir apparaître la
première mention de démence
mixte. Ce concept a connu de nom-
breuses définitions mais la plupart
des auteurs utilisent actuellement ce
terme pour décrire une démence due
à la fois à des lésions de type Alz-
heimer et des lésions vasculaires.
Plusieurs études neuropatholo-
giques ont montré leur coexistence
fréquente chez le sujet très âgé (âge
moyen 85 ans) et des corrélations
clinicopathologiques ont montré la
validité du concept de démence
mixte. L’utilisation de la neuroima-
gerie a permis d’améliorer significa-

tivement la détection des démences
mixtes mais des études récentes
mettant en évidence les consé-
quences cliniques de lésions vascu-
laires microscopiques (et donc invi-
sibles à la neuroimagerie) suggèrent
que la démence mixte est très pro-
bablement sous-diagnostiquée du
vivant du patient4.
La démence à corps
de Lewy5
Les corps de Lewy furent décris en
1912 dans la substance noire de
patients atteints de « paralysis agi-
tans » (actuellement connue sous le
nom de maladie de Parkinson). Leur
présence dans le cortex cérébral ne
fut par contre découverte qu’en
1961. La démence à corps de Lewy
est connue depuis une vingtaine
d’années. Il faut l’évoquer devant :
1) une détérioration progressive des
fonctions cognitives s’exprimant
initialement par des troubles de la
mémoire mais surtout marquée
par un ralentissement important,
des troubles de l’attention et des
fluctuations importantes,
2) un syndrome extrapyramidal
modéré et symétrique qui répond
faiblement au traitement par la L-
dopa et qui est très sensible aux
neuroleptiques et
3) des hallucinations visuelles per-
sistantes souvent complexes et
critiquées. Les chutes sont fré-
quentes dans ce type de démence
mais il s’agit d’un événement très
peu spécifique et multifactoriel
chez le sujet âgé qui est relative-
ment peu utile dans le diagnostic
différentiel des démences.
Les démences fronto-
temporales6
Elles sont en fait rares chez le sujet
âgé. Elles se caractérisent par
1) un trouble du comportement et
une modification de la personna-
lité (désinhibition, négligence
corporelle, défaut de contrôle
émotionnel, parfois désintérêt et
apathie),
2) une détérioration progressive des
fonctions cognitives portant sur-
tout sur les fonctions exécutives
alors que les troubles de la
mémoire sont plus tardifs et les
praxies sont souvent conservées
et
3) des troubles du langage. La neu-
roimagerie révèle une atrophie
fronto-temporale parfois asymé-
trique. Les cas familiaux sont rela-
tivement fréquents.
La catégorie des démences fronto-
temporales est en fait de classifica-
tion complexe et inclue de nom-
breuses démences beaucoup plus
rares telles que la démence séman-
tique, l’aphasie primaire progres-
sive, les démences fronto-tempo-
rales avec maladie du motoneurone,
etc. mais, une description détaillée de
ces situations n’a pas sa place dans
une revue des démences fréquentes
du sujet âgé.
Conclusion
La démence augmente en fréquence
avec l’avance en âge, mais elle est
rarement détectée, en particulier
dans les cas précoces. Une évalua-
tion clinique, un bilan neuropsycho-
logique et des examens complé-
mentaires de routine permettent
d’aboutir à un diagnostic précis.
Celui-ci est une première étape clé
pour aboutir à une prise en charge
pharmacologique et non pharmaco-
logique la plus adéquate du patient
âgé dément et de ses proches.
Références
1. Herrmann F, Mermod J, Henderson AS,
Michel JP: Epidemiology of Dementia in
Geneva. Interdiscipl Top Gerontol 1999;
30:94-100.
2. Gold G. Les Démences Vasculaires.
Médecine et Hygiène 2002 ; 60 :1165-7.
3. Graham NL, Emery T, Hodges JR. Dis-
tinctive cognitive profiles in Alzheimer's
disease and subcortical vascular demen-
tia. J Neurol Neurosurg Psychiatry 2004;
75:61-71.
4. Kovari E, Gold G, Herrmann FR, et al.
Cortical microinfarcts and demyelination
significantly affect cognition in brain
aging. Stroke 2004; 35:410-4.
5. McKeith IG. Dementia with Lewy
Bodies. Br J Psychiatry 2002;180:144-7.
6. Snowden JS, Near D and Mann DM
2002. Frontotemporal dementia. Br J Psy-
chiatry 2002;180:140-3.
1
/
3
100%