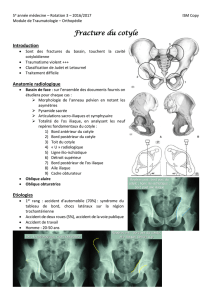
Fractures du cotyle : Anatomie, Radiographie et Chirurgie

Fractures du cotyle
F Laude
J Puget
C Martimbeau
Résumé.
–
Les fractures du cotyle sont rares et, en France, les centres spécialisés dans
cette chirurgie n’en voient guère plus de dix ou 15 par an. Cette fracture a mauvaise
réputation. Comme toutes les fractures articulaires, en cas de déplacement, la restitution
chirurgicale de l’anatomie est la solution la plus logique. Mais cette articulation profonde a
longtemps rebuté les chirurgiens d’autant plus que le traitement orthopédique peut
quelquefois être à l’origine de bons résultats.
Les progrès de la chirurgie du cotyle ont été profondément marqués par l’immense travail de
recherche et de compilation effectué par Letournel sous l’impulsion de Judet, de la fin des
années 1950
[24]
jusqu’à son décès en 1994. Letournel, en une trentaine d’années, a
complètement révolutionné notre vision et notre manière de traiter ces délicates fractures. Il
s’est d’abord intéressé à la radiographie normale du cotyle pour en redéfinir les fondements.
Cette étude radiographique très poussée lui a permis d’imaginer le concept des deux
colonnes de l’os coxal et d’élaborer une classification des fractures du cotyle admise et
reconnue par tous.
En 30 ans, après avoir mis au point et décrit les principales techniques chirurgicales, il a
opéré plus de 1 000 cas, tous magnifiquement analysés et répertoriés. Cette étude lui a
permis d’écrire en 1993 son livre de référence
[27]
auquel ce chapitre doit beaucoup.
©
1999, Elsevier, Paris.
Radiographie
Toute fracture du cotyle dont l’anatomie est rappelée dans la figure 1A, B,
doitactuellementêtrel’objetd’unbilanradiographiquestandardassociéàune
étude tomodensitométrique de tout le bassin.
Radiographie standard
Le bilan radiographique standard (fig 2, 3) repose essentiellement sur quatre
clichés
[44, 55]
.Un clichédu bassinde facesur degrandes plaques(36 x43 cm)
centré sur la symphyse pubienne (fig 2A) ; un cliché de face de la hanche
atteinte,lesrayonssontcentréssurlatêtefémorale ;deuxvuesobliquesprises
à 45°, encore appelées oblique obturatrice et oblique alaire (fig 2B, C). La
forme hélicoïdale de l’os coxal impose ces deux clichés de trois quarts.
Cliché de face
Six principales lignes radiographiques peuvent être vues sur la figure 3 :
–lebord postérieur du cotyle : bien visible sous la forme d’une ligne plus
verticale que le bord antérieur du cotyle, il est toujours situé en dehors de
celui-ci ;
Frédéric Laude : Ancien chef de clinique-assistant, service de chirurgie orthopédique, groupe
hospitalier Pitié-Salpêtrière, 47-83, boulevard de l’Hôpital, 75013 Paris, France ; clinique des
Lilas, 41-49 avenue du Maréchal-Juin, 93260 Les Lilas, France.
Jean Puget : Professeur des Universités, praticien hospitalier, service de chirurgie
orthopédique, CHU Rangueil, 1, Avenue Jean-Poulhes, 31054 Toulouse, France.
Claude Martimbeau : Chirurgien orthopédiste, 2712 South 74th street n° 301,Forth Smith
Arizona 72903-5152, États-Unis.
Toute référence à cet article doit porter la mention : Laude F, Puget J et Martimbeau C.
Fractures du cotyle. Encycl Méd Chir (Elsevier, Paris), Appareil locomoteur, 14-073-A-10,
1999, 17 p.
–lebord antérieur du cotyle : il débute à la partie externe du toit et prend
une direction relativement horizontale pour rejoindre le rameau pubien. À sa
partie moyenne, il existe un changement de courbure caractéristique, qui
permet souvent de le repérer. La partie inférieure de la corne antérieure du
cotyle se situe au milieu de la courbure convexe. Ainsi, même des fractures
relativementhautesducadreobturateurn’intéressentpaslasurfacearticulaire
du cotyle ;
1Anatomie du cotyle. En rouge, colonne antérieure ; en bleu, colonne postérieure.
1. Crête iliaque ; 2. pilier du moyen fessier ; 3. épine iliaque antérosupérieure ; 4. épine
iliaque antéro-inférieure ; 5. toit du cotyle ; 6. paroi antérieure articulaire du cotyle ;
7. arrière-fond du cotyle ; 8. pubis ; 9. orifice du cadre obturateur ; 10. épine iliaque
postérosupérieure ; 11. épine iliaque postéro-inférieure ; 12. grande échancrure sciatique ;
13. paroi postérieure articulaire du cotyle ; 14. épine sciatique ; 15. petite échancrure
sciatique ; 16. sillon rétroacétabulaire ; 17. ischion ; 18. facette articulaire de l’articulation
sacro-iliaque ; 19. éperon sciatique dit de « Rouvière » ; 20. face endopelvienne de l’aile
iliaque ; 21. détroit supérieur ; 22. zone de la surface quadrilatère à l’origine de la ligne
ilio-ischiatique radiologique ; 23. surface quadrilatère ; 24. trou obturateur.
A. Vue externe de l’os iliaque.
B. Vue endopelvienne de l’os coxal.
AB
14-073-A-10
ENCYCLOPÉDIE MÉDICO-CHIRURGICALE 14-073-A-10
© Elsevier, Paris

–laligne de toit du cotyle : le toit radiologique ne correspond pas à
l’ensemble du toit anatomique du cotyle. L’image radiographique visible sur
le cliché correspond à la tangente des rayons au toit anatomique et ne
représente qu’une zone de 2 ou 3 mm de large ;
–le« U » radiologique (tear drop desAnglo-Saxons) : il correspond pour sa
branchelatéraleàl’arrière-fondducotyleetpoursabranchemédialeàlalame
quadrilatère. Cette ligne radiologique en forme de«U»n’est visible que sur
le cliché de face ;
–laligne ilio-ischiatique : elle résulte de la tangence des rayonsXàla
surface quadrilatère. Elle représente une zone d’environ 10 mm de large qui
naît 1 cm sous la grande échancrure sciatique et finit au niveau de l’ischion,
un peu en arrière du trou obturateur. Cette ligne, à sa partie supérieure, sur le
cliché de face, se confond avec la ligne iliopectinée ;
–laligne innominée (détroit supérieur radiologique) :dans ses trois quarts
antérieurs, elle correspond à la projection anatomique du détroit supérieur.
Dans son quart postérieur, la projection radiologique est décalée de1à2cm
vers le bas par rapport au détroit anatomique ;
– les autres repères radiologiques de face : si le cliché de face est
parfaitement centré, on peut quelquefois voir l’épine sciatique un peu au-
dessus du«U»radiologique entre la ligne ilio-ischiatique et le détroit
supérieur. L’épine pubienne est en général mal cernée. L’aile iliaque est bien
vue de face.
Oblique alaire
Les clichés obliques sont obtenus non pas en inclinant les rayons à 45° mais
en surélevant alternativement l’une et l’autre hanche pour placer le bassin à
45°. Pour l’oblique alaire, c’est la hanche saine qui est surélevée, la hanche
traumatisée repose sur la table. Si l’oblique alaire est parfaitement exécutée,
on doit voir en totalité l’aile iliaque et jamais le trou obturateur. Cette
incidence fait apparaître clairement :
–lebord postérieur de la colonne postérieure : son image radiologique
correspond à sa stricte projection anatomique ;
–lebord antérieur du cotyle est à peu près rectiligne, la corne antérieure du
cotyle se projette un peu en dessous du milieu de cette ligne radiologique.
Dans sa moitié inférieure, cette ligne radiologique se superpose au corps du
pubis ;
–l’aile iliaque est parfaitement développée. Les deux épines iliaques
antérieures sont bien vues sur cette incidence ;
– les autres repères : le bord postérieur du cotyle est parfois visible en
surimpression entre le bord antérieur du cotyle et le bord postérieur de la
colonne postérieure en dedans. Il correspond à une courbe à concavité
inféroexterne. Le détroit supérieur anatomique n’est jamais visible sur cette
incidence. L’image du toit visible sur cette incidence ne correspond pas à la
même surface anatomique que sur le cliché de face.
Oblique obturatrice
Ce cliché fait apparaître clairement :
–ledétroit supérieur correspond à la ligne innominée anatomique depuis
l’angledu pubis jusqu’àun pointsituéun peuau-dessusdu toitducotyle. Au-
delà,cette ligneradiologique seprolonge à sa partie supérieurevers l’ilion,et
rejoint la première vertèbre sacrée ;
–lebord postérieur du cotyle est bien visible sur cette incidence ;
–lecadre obturateur est la projection fidèle de l’anatomie ;
–leprofil de l’aile iliaque se poursuit harmonieusement au-dessus du toit.
Tomodensitométrie
Les coupes débutent au-dessus des deux ailes iliaques. Sur la même coupe,
on doit voir la structure du bassin en entier. Toute l’aile iliaque doit être
2Radiographies standards d’une
hanche saine.
A. Vue de face.
B. Vue de trois quarts obtura-
teur.
C. Vue de trois quarts alaire.
ABC
3Dessindesneuflignesra-
diologiques sur les trois inci-
dences.
En rouge, éléments de la co-
lonne antérieure : 1. Aile ilia-
que ;2.paroiantérieure ;3.dé-
troit supérieur.
En vert, éléments appartenant
aux deux colonnes : 4. toit du
cotyle ; 5. arrière-fond ; 6. ca-
dre obturateur.
En mauve, éléments de la co-
lonne postérieure : 7. paroi
postérieure ; 8. ligne ilio-
ischiatique ; 9. bord postérieur
de l’os iliaque.
FRACTURES DU COTYLE Appareil locomoteur14-073-A-10
page 2

coupée en tranches de 10 mm d’épaisseur jointives. Au niveau du cotyle, les
coupes seront de2à3mmjointives.Au niveau du cadre obturateur, on peut
denouveaupasseràdescoupesde10 mm.Descoupestropépaissesauniveau
de la surface articulaire peuvent donner une fausse impression de
néocongruence. Le scanner a tendance à minimiser les déplacements.
L’examen tomodensitométrique va ainsi permettre de mettre en évidence des
lésions mal vues sur les radiographies standards comme les impactions
osseuses en cas de fracture de la paroi postérieure, les écarts
interfragmentaires, les fragments incarcérés au niveau de l’interligne
articulaire, des lésions associées du sacrum ou de la sacro-iliaque. Cette
capacité à mettre en évidence les différents fragments peut être considérée
commeunavantagedans l’analyse des lésions,maispeutaussireprésenterun
inconvénient.Eneffet, lesnombreuxfragmentsquiexistentsurchaquecliché
peuvent « virtuellement » majorer la complexité d’une fracture. On échappe
un peu à cette impression de gravité en suivant les uns après les autres les
différents fragments sur les coupes successives. L’orientation des lignes de
fracture, telle qu’on la voit sur le scanner, va aussi permettre de classer la
fractureetde confirmerlalecturedes trois clichésdebase (fig 4A).Ainsi,une
fracture transversale du cotyle se décrit au plan scanographique comme un
trait sagittal se déplaçant de dedans en dehors sur les coupes du haut vers le
bas (fig 4B). Une fracture intéressant une ou deux colonnes est mise en
évidenceparuntraitfrontalsedéplaçant vers l’avant ouversl’arrière.Cetrait
passe en général par le centre du bassin. Une fracture intéressant, soit le mur
antérieur, soit le mur postérieur se définit comme un trait oblique en général
perpendiculaire à la surface articulaire, passant par le centre de la tête
fémorale. À condition d’être bien faites, les reconstructions tri-
dimensionnelles
[6, 8, 13, 15, 31, 53]
peuvent être une aide précieuse (fig 5).
Imagerie par résonance magnétique (IRM)
L’IRM pourrait présenter un intérêt dans la recherche de lésions de la tête
fémorale, de lésions du nerf sciatique, de fragments intra-articulaires.
L’IRM
[48]
montre mieux que le scanner les contusions sous-chondrales mais
elle semble un peu moins performante dans la recherche des corps étrangers
intra-articulaires, surtout s’ils sont de petites tailles.
Classifications
Actuellement, la classification universellement adaptée est celle décrite par
Letournel et Judet
[27]
. Celle-ci repose sur le concept de colonne antérieure et
decolonnepostérieure.On décrit cinqfracturesélémentairesetcinq fractures
complexes (tableau I).
Fracture de la paroi postérieure (fig 6)
Les fractures de la paroi postérieure du cotyle représentent environ 25 % de
toutes les fractures du cotyle. Dans 25 % des cas, on retrouve une impaction
ostéocartilagineuse sur la partie postérieure du cotyle (fig 7). La taille et la
topographie du fragment de paroi varient de manière considérable. Il peut
s’agir d’une simple lésion du bourrelet emportant des fragments osseux de
quelques millimètres ou un énorme pavé osseux qui emporte toit, paroi
postérieure, partie postérieure de la surface quadrilatère et ischion.
Radiographie
Cliché de face
Il existe fréquemment une luxation postérieure plus ou moins importante. La
tête est en général coiffée par la paroi postérieure.
Oblique obturatrice
Le meilleur cliché pour étudier une fracture de la paroi postérieure reste
l’oblique obturatrice. Celle-ci dégage parfaitement tout le bord postérieur de
l’acétabulum,l’encochecrééepar la fractureauniveaudela paroi postérieure
est bien visible. C’est sur cette incidence que l’on vérifie la qualité de la
réduction de la luxation de la tête fémorale.
Oblique alaire
Sur l’oblique alaire, on vérifie l’intégrité du bord postérieur de la colonne
postérieure. Le bord antérieur du cotyle et l’aile iliaque sont intacts. Le
fragment détaché est mal vu sur cette incidence.
Tomodensitométrie
La recherche d’une impaction marginale est étudiée au mieux sur l’examen
tomodensitométrique. Le trait est oblique à 45° sur toutes les coupes, radiaire
parrapport à latête fémorale.Cetrait estdirigéen dedanseten arrière.Letoit
est en principe intact.
Fractures de la colonne postérieure (fig 8)
Ces fractures pures ne sont pas fréquentes (3 % de la série de Letournel). La
colonne postérieure est totalement détachée en un seul fragment. Le trait
débute à la partie supérieure de la grande échancrure sciatique. Il se dirige en
bas et en dehors vers le cotyle qu’il coupe un peu en arrière du toit. Le trait se
dirige ensuite vers le cadre obturateur. À sa face interne, le trait est sous le
détroit supérieur. Le déplacement de la colonne postérieure se fait en dedans
et en arrière. Il existe fréquemment une luxation de la tête fémorale. La
capsule articulaire est respectée.
Radiographie
Cliché de face (fig 9)
Enplus de laluxation centrale,ilexiste ungrosfragment déplacédansle petit
bassin. La ligne ilio-ischiatique est interrompue à son origine supérieure et
appartient au fragment déplacé. Tous les éléments de la colonne antérieure
sont intacts.
4Schéma des lésions retrouvées au scanner.
A. Le trait (1) correspond à une fracture de la paroi postérieure du cotyle. Le trait est en
généralperpendiculaireàlasurfacearticulaireetl’axepassegrossièrementparlecentre
dela tête fémorale. Letrait (2) esttypique d’une fracture transversaledu cotyle : ils’agit
d’untrait sagittal,parallèleàlalamequadrilatèrequiprogressedededansendehorssur
lescoupesdescanner aufuretà mesurequel’ondescendvers l’ischion.Ànoterque ce
traitsagittal,surcertainescoupesdescanner,peutressembleràs’yméprendreàuntrait
AB
defracture delaparoi postérieure.Le trait(3) intéresseune colonneducotyle : leplan dans
lequelpasseletraitestengénéralsagittaloucoronal.L’axedutraitpassegrossièrementpar
le centre du bassin.
B.Examentomodensitométriqued’unefracturetransversaleducotyle.Sionneregardeque
les deux dernières coupes, on peut à tort interpréter ce scanner comme une fracture de la
paroi postérieure.
Tableau I. – Fractures élémentaires et fractures complexes.
Fractures élémentaires
Fracture de la paroi postérieure de l’acétabulum
Fracture de la colonne postérieure
Fracture de la paroi antérieure de l’acétabulum
Fracture de la colonne antérieure
Fracture transversale Fractures complexes
Fracture en « T »
Fracture de la colonne postérieure associée à une fracture de la paroi postérieure
Fracture transversale associée à une fracture de la paroi postérieure
Fracture de la colonne antérieure associée à une fracture hémitransversale de la colonne
postérieure
Fracture des deux colonnes
FRACTURES DU COTYLEAppareil locomoteur 14-073-A-10
page 3

Oblique obturatrice
Elle confirme l’intégrité de la colonne antérieure. Le détroit supérieur est
intact. Elle précise la position exacte de la fracture au niveau du rameau
ischiopubien. La luxation de la tête fémorale est postérieure.
Oblique alaire
Elle développe de manière optimale la colonne postérieure. On va pouvoir
préciser l’origine du trait de fracture au niveau de la grande échancrure
sciatique. Elle permet de vérifier que la paroi antérieure du cotyle et l’aile
iliaque sont intactes. Le toit est intact.
Tomodensitométrie
Un premier trait apparaît à la partie supérieure de la grande échancrure
sciatique. Ce trait situé dans un plan frontal va progresser sur les différentes
6Fracture de la paroi postérieure du
cotyle.
7Impaction cartilagineuse sur une fracture de la paroi postérieure (A, B).
AB
5Reconstruction tridimensionnelle d’une fracture de la colonne antérieure avec subluxation antérieure de la tête fémorale. Il existe un hémitrait transversal postérieur incomplet.
8Fracture de la colonne postérieure du cotyle.
FRACTURES DU COTYLE Appareil locomoteur14-073-A-10
page 4

coupesdehautenbasversl’intérieurmaistoujoursdanslemêmeplantangent
àlacornepostérieureducotyle.Il ne touche pasle toit,passant justeen arrière
delui.Ilcoupel’arrière-fondpuisla branche ischiopubienne. Ledéplacement
en arrière et en dedans s’associe à une rotation selon un axe vertical.
Fractures de la paroi antérieure (fig 10)
Ce sont souvent aussi des fractures du sujet âgé qui, tombant sur le grand
trochanterengranderotationexterne,sefracture la paroi antérieuredu cotyle.
Description
Le trait de fracture débute en principe à l’épine iliaque antéro-inférieure, se
dirigevers le cotyle,sectionnecelui-ci en avantdutoit radiologique ducotyle
et se dirige ensuite vers le trou obturateur en fracturant la branche
iliopubienne. Le fragment de la paroi antérieure est en général déplacé en
rotationexterne,en avant etendedans.Letrait sur labrancheiliopubienneest
souvent comminutif. Il existe fréquemment (deux tiers des cas) une écaille
dansl’arrière-fondsurlalamequadrilatère.Cetteécaillepeuttoucherlapartie
antérieure de la corne postérieure du cotyle.
Radiographie (fig 11)
On note tout d’abord l’intégrité de tous les éléments de la colonne
postérieure : ligne ilio-ischiatique, bord postérieur du cotyle, bord postérieur
de l’os coxal et ischion.
Cliché de face
Sur le cliché de face, on retrouve une portion de la ligne innominée déplacée
en dedans. On peut voir un trait au bord antérieur du cotyle si celui-ci est
visible. En principe, ce grand fragment de paroi antérieure est en un seul
fragment. S’il existe une écaille emportant l’arrière-fond, le«U»
radiologique est invisible.
Oblique obturatrice
C’est le cliché essentiel. Une portion de la ligne innominée est déplacée en
dedans et en avant. Cette rupture de la ligne innominée à deux niveaux est
tout à fait typique d’une fracture de la paroi antérieure. Tous les éléments de
la colonne postérieure sont intacts. Fait fondamental, le rameau ischiopubien
est intact. Ceci permet de faire la différence entre une fracture de la paroi
antérieure et une fracture de la colonne antérieure.
Oblique alaire
Elle confirme l’absence de lésions du bord postérieur de l’os iliaque et
l’absence de lésion de l’aile iliaque.
Tomodensitométrie
Le trait de fracture se voit au niveau de la portion moyenne de la colonne
antérieure. Le trait de fracture qui sépare colonne antérieure et lame
quadrilatère est oblique à 60° en dedans et en avant. Ce trait est radiaire par
rapport à la tête fémorale. Le scanner met bien en évidence le trait de fracture
de la surface quadrilatère qui emporte souvent une petite portion de la partie
antérieure de la corne postérieure du cotyle. Le déplacement de la colonne
antérieure est souvent important.
Fractures de la colonne antérieure (fig 12)
Description
Cesfracturespeuventtouchertoutoupartiedelacolonneantérieure.Lapartie
basse du trait intéresse la branche ischiopubienne. Le trait supérieur peut être
trèsbas, traversantla paroiantérieure ducotyle ; bas,touchant lagouttière du
psoas ; moyen, touchant l’épine iliaque antérosupérieure ; haut, lorsque le
trait, à sa partie supérieure, intéresse la crête iliaque.
Ilestimportantdenoterquepluslafractureestbassesurlacolonneantérieure,
plusletraitestbassurlerameaudelabrancheischiopubienne.Pluslafracture
de la colonne antérieure est haute, plus le trait sur la branche ischiopubienne
se situe près de la symphyse pubienne.
Radiographie
Cliché de face
On recherche la zone de rupture de la ligne innominée et un trait dans l’aile
iliaque qui peut tout à fait être méconnu, surtout s’il est incomplet. Le«U»
radiologique peut avoir disparu en cas de lésion de la lame quadrilatère. On
recherche un trait sur le cadre obturateur entre l’épine du pubis et l’ischion.
Oblique alaire
L’oblique alaire retrouve l’intégrité du bord postérieur de l’os iliaque.
Oblique obturatrice
L’oblique obturatrice est l’incidence de choix. Elle va permettre de préciser
le point de rupture sur la ligne innominée et sur la branche ischiopubienne.
Elle précise le point de rupture du cadre obturateur.
Tomodensitométrie
Lescannerconfirmel’absencedelésiondelacolonnepostérieure. Sur la crête
iliaque, il permet de préciser parfaitement la forme du trait et le
chevauchement de l’aile iliaque. Le trait peut être incomplet et ne pas rompre
la crête. Au toit du cotyle, le trait est en principe tangent à 45° au cotyle. Il
existe presque toujours un grand trait de refend dans la lame quadrilatère qui
9Fractured’unecolonnepostérieure.
Les traits de la colonne postérieure sont
surlignés.
10 Fracture de la paroi antérieure du cotyle. Il existe souvent une fracture associée de la
lame quadrilatère pouvant orienter à tort vers une lésion de la colonne postérieure.
FRACTURES DU COTYLEAppareil locomoteur 14-073-A-10
page 5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%