Système cardiovasculaire – Conduite à tenir devant une dyspnée item 198
17.04.15
DESSI Romane D1 CR : Claire MARIE
Système cardiovasculaire
Pr Franck PAGANELLI → Mail : [email protected]
6 pages
Conduite à tenir devant une dyspnée
A- Objectifs pédagogiques
Dyspnée : 20% des consultations aux urgences.
Dyspnée aiguë : OAP, opacités, dyspnée et crachats hémoptoïques, saumonés. S'il n'est pas saumoné c'est
souvent de la pneumologie.
2 crachats à connaître : - Crachat saumoné = OAP → O2 + sang.
- Petit hémoptysie = Embolie pulmonaire → éclatement des veines pulmonaires
Dyspnée chronique : soit c'est une insuffisance cardiaque chronique soit une insuffisance respiratoire chronique.
Le patient est essoufflé, on évalue le pronostic du malade : va-t-il mourir dans les 3 ans ?
4 stades de dyspnée, c'est la classe NYHA :
–Grade 4 : Dyspnée au moindre effort.
–Grade 3 : Monte à peine 2 étages. Meurt dans les 3 ans.
–Grade 2 : Monte 2 étages et plus.
–Grade 1 : Plus de dyspnée, a été guéri.
Pour être grade 1 il faut avoir été malade. Nous nous ne sommes pas dyspnéiques.
1/6
Plan
A- Objectifs pédagogiques
B- Définition
C- Intensité
D- Examen clinique
E- Critères de gravité
F- Examens complémentaires
G- Étiologies

Système cardiovasculaire – Conduite à tenir devant une dyspnée item 198
B- Définition
Difficulté respiratoire
4 étiologies : Cardiologiques, Pneumologiques, ORL, Neurologiques.
C- Intensité
Classe NYHA (cardiologue) - Classe SADOUL (pneumologue)
–Stade 1 : Pas d'essoufflement.
–Stade 2 : > 2 étages
–Stade 3 : < 2 étages.
–Stade 4 : Difficulté dans les activités quotidiennes. Peut pas manger ni se laver normalement, ne peut
rien faire.
J'évalue le pronostic :
Avant les stades 4 mourraient à 6 mois, les stades 3 mourraient à 3 ans et les stades 2 vivaient.
Maintenant les stades 4 vivent entre 5 et 10 ans. On gagne 3 mois tous les 3 ans. On ne meurt plus du cœur, ce
n'est plus la 1ere cause de mortalité en France, c'est le cancer. La mortalité de la cardiologie a baissé de 50% en
20 ans.
D- Examen clinique
Quelle type de dyspnée ?
–Inspiratoire : souvent cœur et poumon,
–expiratoire : souvent ORL,
–inspiratoire + expiratoire : souvent neurologique.
Rythme :
–Régulier : bon pronostic. Le cœur s'adapte, ça va s'aggraver mais au moins il s'adapte.
–Apnée : Très mauvais pronostic. Pendant les périodes d'apnée l'oxygène ne monte pas au cerveau et en
plus le patient développe de l'HTA.
–Irrégulier : l'organisme ne s'adapte plus, c'est un signe avant coureur, d'intubation / ventilation.
Auscultation : capitale ! N'ausculter pas les omoplates ! On entend le murmure vésiculaire : c'est le bruit de
l'alvéole qui se gonfle et se dégonfle.
–pulmonaire : sibilants (= rétréci → asthme), crépitants (eau dans les poumons), silence auscultatoire →
soit il y a du liquide : épanchement soit il y a de l'air : pneumothorax.
–cardiaque : souffle. Les souffles sont très importants : souffle systolique entre B1 et B2, souffle
diastolique entre B2 et B1, parfois souffle systolodiastolique, le principale souffle systolodiastolique est
péricardite, on peut avoir aussi 2 valvulopathies.
Fréquence Respiratoire : Bradypnée (<10) Polypnée (20)
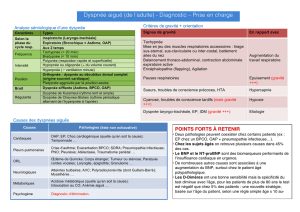
E- Critères de gravité (à connaître par cœur)
–cyanose
–sueur
–tachycardie
–SpO2 < 90%
–Etat de choc
–Trouble de conscience
–Mise en jeu des muscles accessoires
–Scalène, intercostal, aile du nez,
–balancement thoraco-abdominal
Les envoyer en Réa : il les surveille 24/24h ! Si y a un problème, ils intubent !
2/6

Système cardiovasculaire – Conduite à tenir devant une dyspnée item 198
F- Examens complémentaires
● RX thorax
Est-elle de face ? La ligne des épineuse est à égale distance de l'articulation acromio-claviculaire.
Est-elle en inspiration profonde ? Le 6ème arc intercostal coupe la partie médiane de la paroi diaphragmatique.
Calculer l'index cardio-thoracique = Coeur / T = 0,55. Si > 0,55 le cœur est trop gros = cardiomégalie.
● ECG
Regarder le rythme.
•Noeud sinusal : P, Septum : Q, VD : R, VG : S, ça se repose puis se repolarise.
•P : Est-ce que le rythme est sinusal ? L'onde P est positive en DII, DIII, VF, il est sinusal.
•PR : est ce que l'afflux passe entre l'oreillette et le ventricule ? 0,12-0,20 = 3 petits carreaux, si > 0,20
BAV (Bloc Auriculo-Ventriculaire)
•QRS :
◦large → bloc de branche, fin → normal,
◦grand > 20 mm → hypervoltage, hypertrophie, petit < 5mm → microvoltage, tamponnade.
•ST : ST+ artère bouchée, ST- artère rétrécie
•T : T négatif, T positif on ne sait pas ça varie tellement. Généralement ondes T : troubles ioniques
•QT :
◦QT < 0,44 → normal
◦QT > 0,44 → QT long : anomalie congénitale du cœur, mort subite inexpliquée.
QT toujours important sur une syncope. Risque de mort subite. Toujours regarder le QT.
Axe du cœur.
L'axe du cœur est compris en 0° et 90°.
•QRS positif en DI et positif en VF → Axe normal.
•Plus il est positif en DI → compris entre 0 et 45°.
•Plus il est positif en VF → compris entre 45 et 90°.
Axe anormaux. On a le droit jusqu'à -30°, c'est la zone grise. Au dessus de -30° : axe gauche = pathologique =
danger. Plus l'axe est à gauche plus on meurt. Regarder DII : DII négatif = axe gauche.
● Biologie
–Gaz du sang
Hypoxie, hypocapnie = Embolie pulmonaire ou OAP
Hypocapnie, hypercapnie = Insuffisance respiratoire
Plus la PCO2 augmente, plus il va mourir. C'est grave car si on lui met de l'oxygène la capnie va beaucoup
monter et il va finir avec une encéphalopathie par hyperCO2.
Il faut lui donner peu d'oxygène et lui donner de la VNI. Faut lui mettre une machine pour le faire respirer, pour
lui expulser son CO2. Si on ne lui donne que de l'oxygène il va s'endormir, il va moins respirer, sa PCO2 va
augmenter. Si on lui met un machine pour l'obliger à cracher son CO2, il va vivre.
Hypercapnie = VNI Ventilation Nasale Invasive.
–D dimère
D dimère = caillot.
D dimère négatifs : < 0,5 → c'est bon.
D dimère positifs : > 0,5 → angioscanner, risque d'embolie pulmonaire.
On fait les D dimères sur douleur thoracique pour embolie pulmonaire et pour dissection aortique. Quand il y a
une dissection aortique il y a des caillots entre les 2 parois, dans la déchirure.
3/6

Système cardiovasculaire – Conduite à tenir devant une dyspnée item 198
Plus on est vieux moins les D dimères marchent. La valeur normale est 0,5.
En dessous de 0,5 c'est bon.
Au dessus de 0,5, il y a des faux positifs. On calcule les 0,1 par dizaine d'année.
Patient de 80 ans la norme est 0,8. Patient de 90 ans la norme est 0,9.
J'ai 60 ans les D dimères sont à 0,5 c'est négatif. J'ai 70 ans D dimère à 0,7 c'est positif.
–Troponine
Enzymes du cœur qui sont dans la cellules cardiaques.
Destruction d'une partie du cœur → Enzymes libérées dans le sang.
Avant il y avait les CPK mais c'était simplement si les grosses artères étaient bouchées. Si les petites artères
étaient bouchées, on ne faisait pas le diagnostic. Donc si on voyait le sus décalage → coro et si on voyait pas le
sus décalage, on dosait les enzymes mais si seules les petites artères étaient bouchées on ne le voyait pas.
Maintenant on a la troponine qui permet de détecter les petites artères bouchées. S'il a une petite artère bouchée
c'est peut être qu'une grosse va se boucher, on met le patient en soins intensif et on fait la coro.
–BNP
Enzyme sécrétée par les oreillettes qui est une sorte de diurétique. Quand il y a de l'eau dans les poumons, il y a
une pression dans l'oreillette qui sécrète du BNP pour faire pisser. Ça va faire uriner les patients. Si le BNP est
élevé c'est qu'il y a de l'eau dans les poumons.
G- Étiologies
Ne pas apprendre, on a 4 ans pour le faire.
4/6

Système cardiovasculaire – Conduite à tenir devant une dyspnée item 198
● Étiologies cardiaques
–Tamponnade
Le muscle est entouré d'eau. Une seule solution : le patient est en état de choc, prendre une aiguille, allonger le
malade, piquer sur le sternum et aspirer le liquide. Piquer sur le sternum avec l'ECG sur l'aiguille. Je pique et je
tombe dans le liquide tout va bien. Je pousse et je transperce le cœur → ECG a bougé → Aie , c'est pas bon du
tout. Le mieux est de l'envoyer en chirurgie cardiaque, ils ouvrent et aspirent.
–OAP :
CAT devant un OAP aux urgences :
demi-assis,
oxygénothérapie (3L),
trinitrine par voie IV 1mg/h,
diurétique lasilix IV 1ml/kg
–Trouble du rythme :
QRS fin → il ne va pas mourir j'ai le temps d'appeler, QRS large → j'ai pas de tension, on choc.
QRS fin et pas de tension → ça peut attendre. QRS large et pas tension → il va mourir.
–Embolie pulmonaire
1 fois sur 3 on ne fait pas le diagnostic.
Le prof a arrêté ici, je vous ai mis le reste des diapos.
étiologies pulmonaires
–Asthme
–BPCO
–Pneumopathies
–Pleurésies
–Pneumothorax
étiologie ORL : inspiratoire, tirage, bradypnée, dysphonie
–Corps étranger
–Epiglotite, laryngite
–Sténoses trachéales
étiologie neurologique
–Coma métabolique
–Myasthénie
–AVC
–polyradiculonévrite (Guillain Barre)
Dyspnée chronique
–Cardiaque
–Pneumologique
–HTAP
–Post embolique
Merci à Elena pour son enregistrement tu m'as sauvé !
Pas merci à mon dictaphone qui a supprimé tout seul mon enregistrement !!!!!
5/6
 6
6
1
/
6
100%