Broncho-pneumopathie chronique obstructive (BPCO) I

!
1!
Broncho-pneumopathie chronique obstructive (BPCO)
Obstruction permanente et progressive des voies aériennes non totalement
réversible
Trois types de lésions se succèdent dans la progression de la maladie :
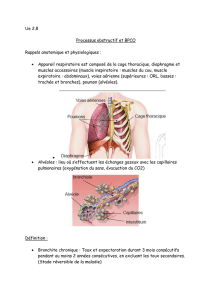
• Bronchite chronique
Présente plus de 3 mois par an depuis plus de deux ans consécutifs
Elle se traduit par de la toux et des expectorations
• BPCO
Diminution non complétement réversible des débits aériens
• Emphysème
Destruction des alvéoles qui se regroupent pour former des grosses alvéoles
Diagnostic différentiel :
Asthme
Bronchectasie (dilatation des bronches)
Mucoviscidose
Bronchite chronique
I. Physiopathologie
1. Niveau cellulaire
Inflammation des voies aériennes

!
2!
Destruction de certains types de cellules
2. Niveau tissulaire
Stagnation des sécrétions -> inflammation des bronches + surinfection
Œdème de la muqueuse bronchique -> épaississement de la couche musculaire
Diminution des forces rétractiles du poumon distal
3. Niveau pulmonaire
Syndrome ventilatoire obstructif
Hyperactivité bronchique
Collapsus1 expiratoire
II. Facteurs de risque
1. Environnement
Tabac
Infection respiratoire associé à un tabagisme passif pendant l’enfance
Pollution
2. Génétique
Déficit en une certaine enzyme
Maladie héréditaire
III. Signes cliniques
Maladie longtemps muette
Toux chronique
Expectorations
Dues aux hypersécrétions bronchiques
Dyspnée progressive
Sifflement thoracique
Distension thoracique : aspect en tonneaux du thorax
Limitation du débit expiratoire
Hypoxémie chronique
Insuffisance respiratoire
Cachexie2
Respiration lèvres pincées
!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!
1!Violent malaise soudain accompagné d'une chute de tension
!
2!Dégradation profonde de l'état général, accompagnée d'une maigreur importante.!

!
3!
IV. Examens
1. Exploration fonctionnelle respiratoire (EFR)
Examen indispensable au diagnostic
C’est un examen dynamique alternant les cycles respiratoires normaux et forcés.
Il ne faut pas avoir consommé de tabac depuis plus de 1é heures pour réaliser
cet examen.
Cet examen comprend :
! Mesure du gaz du sang
! Mesure des débits / volumes mobilisés dans les cycles respiratoires
(spiromètre)
! Mesure de la perméabilité alvéo-capillaire
2. Radio pulmonaire
On peut observer : une distension thoracique et un éclaircissement des apex.
3. Test de marche de 6 minutes
Mesure de la distance, de la saturation, de la fréquence cardiaque
V. Prise en charge
Le but n’est pas de guérir mais de :
• Prévenir la progression
• Améliorer la tolérance à l’effort
• Prévenir et traiter les complications
• Réduire els symptômes
• Améliorer la qualité de vie
• Réduire la mortalité
" Le dépistage précoce est fondamental (questionnaire + spiromètre)
VI. Traitement pharmacologique
- En préventif : arrêt du tabac
- Kiné respiratoire et motrice
- Bronchodilatateurs (diminuent la dyspnée et donc améliore la qualité de vie)
- Corticoïdes inhalés (limitent les exacerbations)
- Fluidifiant bronchique
- Antitussifs
- Oxygénothérapie
- Chirurgie : - résection des macro-bulles d’emphysème afin de diminuer la
distension et ainsi d’améliorer la mécanique respiratoire
- transplantation pulmonaire

!
4!
VII. Exacerbation
1. Signes
Augmentation de la dyspnée
Aggravation de la toux
Augmentation du volume de l’expectoration
Asthénie
Troubles du sommeil
Intolérance à l’effort
2. Causes
Bronchite aigue
Pneumothorax
Insuffisance cardiaque
Pneumopathie
Embolie pulmonaire
Facteurs iatrogéniques (sédatifs, antitussifs, 02 fort débit...)
3. Indications d’hospitalisation
Aggravation brutale de la dyspnée
Cyanose et Œdème des membres inférieurs
Echec du traitement
Apparition de troubles du rythme cardiaque
Absence d’entourage au domicile
Hospitalisation en soins intensifs si :
Trouble de la conscience
Hypoxie3 sévère
Acidose
Hypercapnie4
Hypotension artérielle
!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!
3!Diminution de la quantité d’oxygène contenue dans le sang
4 Taux excessif de dioxyde de carbone (gaz carbonique) dans le sang, dû à une diminution de
l’échange de gaz entre l’air et le sang au niveau des poumons.
!
1
/
4
100%