MEAUME H disseq et Morel Lavallée.pptx

HÉMATOME DISSÉQUANT ET
SYNDROME DE MOREL-LAVALLÉE :
LE MOMENT CHIRURGICAL
Dr Sylvie Meaume - Dermatologue – Gériatrie
Chef de Service - Hôpital Rothschild – 75012
Paris – APHP

2 pathologies dont les dangers sont
méconnus
• L’hématome disséquant
• Traumatisme minime
• Fréquence en augmentation chez le sujet âgé
• Augmentation de l’âge de la population
• Fréquence des traitements anticoagulants (AVK, HBPM, antiagrégant)
• De constitution rapide
• Le syndrome de Morel-Lavallée
• Traumatisme important
• Rare, plutôt chez le sujet jeune
• À distinguer des hématomes ou des escarres parfois (sujet âgé)
• De constitution lente
• Peu de publication

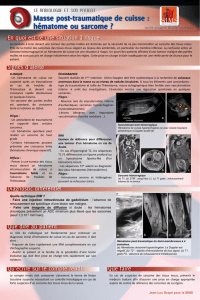
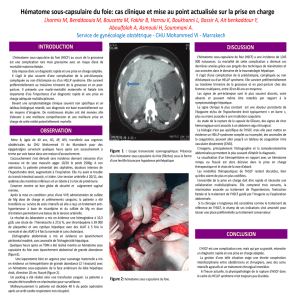
L’origine des hématomes disséquants et
des syndromes de Morel-Lavallée
• Artère, veines et lymphatiques qui circulent entre fascia
des muscles et tissus cellulaire sous cutané
Photos Pélissier – Vascularisation des lambeaux - e-plastie

!"#$%&#'()*++",-$.%(/(0&.+",-'.0'()'(1$()'2#$%&3&2&+'(
• 4%-)'(2"%2&+3'056'(
• 78'(#&9'.(:;<=($.+(
• >'2#$%&3&2&+'($6$.0"'<(3$2?&*+(
0&250&@)'+(1&0$-A<(BCD($.50&$8-1$.%+((
• E-()"F-%(/()&-1'-2<(8&.G'#'.%()'(1$(H$#F'(
+$.+(IJ62'(
• K-*+("29%LJ#'('%(&')J#'(3-*+(."02&+'()-(
%&*%(
• M22'-2()*$8.&+50(01$++*,-'((/("29+*3J1'(
• NO($.5F*&5,-'(+&-6'.%(
• PQR(/((1&0$1*+$5&.(32&?&.)'(
• NO(/(0L*2('A0*+*&.()"%'2+*&.(?'2#'%-2'((&-(
NKS(((T(82'U'((
• >-2"'(#&9'..'(L&+3*%$1*+$5&./((V(W(B(
+'#$*.'+(
Kaya$G,$Saurat,$JH$Arch$dermatol$2008$

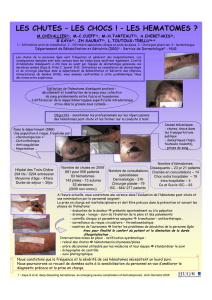
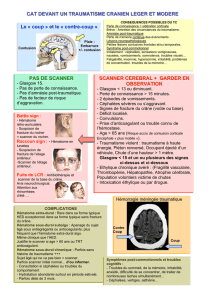
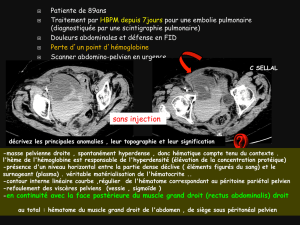
Faut il inciser ou exciser le capot ?
• Rapidement faire bilan échographique, scanner ou IRM pour
évaluer étendue de l’hématome
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%