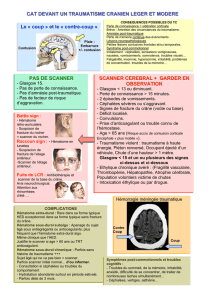
Prise en charge des hémorragies intra cérébrales

Prise en charge des
hémorragies intra cérébrales
Marie-Hélène Mahagne
Unité NeuroVasculaire
CHU Nice

•10 à 30 % des AVC
•Mortalité à 6 mois de 30 à 50 %
•Primaires
–Rupture des petites artères ou artérioles
–Sur HTA ou amylose
•Secondaires
–Traumatiques, coagulopathies, anévrysme,
MAV…
•Plus fréquentes chez l’homme, la personne
âgée, asiatique, noir américain

Facteurs de risque
•Première cause: Hypertension artérielle
•60-70 % des cas
•Atteinte préférentielle des petites artères (100-600 microns)
•Micro anévrysmes de Charcot et Bouchard
•Noyaux gris centraux, putamen, thalamus, noyau caudé,
pont, cervelet, substance blanche profonde
•2 % de récidives par an si HTA contrôlée

Facteurs de risque
•Deuxième cause : Amylose
•15 % des cas
•Artères de petit et moyen calibre
•Dépôts de substance B amyloïde
•Classiquement, hémorragie lobaire chez un sujet âgé
présentant un déclin cognitif
•Typiquement moins sévère
•5 à 15 % de récidive par an

Physiopathologie
•Processus dynamique complexe avec plusieurs
phases distinctes
•Deux données majeures
1) Beaucoup d’hématomes continuent d’augmenter de
volume dans les premières heures
2) Les dégâts cérébraux et l’œdème des premiers jours
sont le résultat d’un processus inflammatoire
engendrés par la thrombine et les produits de
dégradation de la coagulation
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%