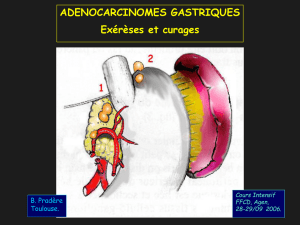
Traitement chirurgical du cancer de l`estomac : Types d`exérèse et

Traitement chirurgical des
cancers gastriques
Types d’exérèses et règles
carcinologiques
DESC 30 mai 2013
François Paye
Hôpital Saint Antoine, Paris

Bilan pré-op et siège tumoral
•L’endoscopie haute
Biopsies multiples
Taille et siège
Distance/ pylore et cardia
•TOGD
Inutile (sauf linite?)
•Echoendoscopie
Le plus précis pour extension
T: précision diag: 80%*
N: précision diag: 50-75%**
Précise étendue infiltration sous muqueuse (linite)
**Willis S.Surg Endosc. 2000;14:951–954.
**Karpeh M. Ann Surg Oncol. 1998;5:650–656

Bilan pré-op et métastases
•TDM thoraco-abdominalLe plus utilisé)
–Détecte métastases foie et poumon, ascite, carcinose
–Envahissement organes voisins colon, pancréas, lobe G
–Insuffisant pour les GG
•IRM
–Performance idem TDM sans irradier;
–Ok si allergie aux contrastes
–Moins facilement lisible par le chirurgien
•PET
–pas mieux que TDM pour T et N Yun M. J Nucl Med 2005; 46:1582–1588
•Laparoscopie +++
–Si doute sur métastases hépatiques ou carcinose

Marges de résection
Marge pariétale minimale de sécurité
–5 cm si type intestinal
–10 cm si type diffus (extension sous muqueuse ++)
–Résection en bloc des organes voisins envahis
(pancréas, rate, lobe gauche, colon…)
– Apprécier la marge sur gastrectomie partielle par l’extemporané est
techniquement difficile

L’impact de la marge
Kim SH, Karpeh MS, Klimstra DS, Leung D, Brennan MF. Effect of microscopic
resection line disease on gastric cancer survival. J Gastrointest Surg 1999; 3: 24–33.
La re-résection d’une marge microscopiquement envahie à l’extemporané
améliore la survie chez les seuls patients avec 5 ou moins gg envahis
Songun I, Bonenkamp JJ Eur J Cancer 1996; 32: 433–37. Dutch Gastric Trial
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
1
/
42
100%