26/11/2011 - Gériatrie

Mme R, 82 ans, est amenée aux urgences par les pompiers pour une chute à
domicile. Elle a été retrouvée au sol par sa concierge le matin même. Il n’y a pas eu
de perte de connaissance. L’interrogatoire retrouve la notion de chutes répétées
depuis 3 mois.
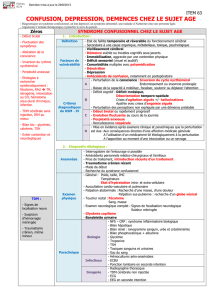
Antécédents
Fibrillation atriale, dégénérescence maculaire liée à l’âge.
Hypertension artérielle , syndrome dépressif
Traitement :
ATENOLOL (béta-bloquant) 100mg : 1 au coucher
FUROSEMIDE (diurétique de l’anse) 60 mg : 1 le matin
AMLODIPINE (antagoniste calcique) 10mg : 1 le matin
LEXOMIL (Benzodiazépine) 6 mg : 1 au coucher
CITALOPRAM (Inhibiteur de Recapture de la Sérotonine) 20 mg : 1 le matin
FLUINDIONE (antivitamine K) 20 mg : ½ soir
Examen clinique
Poids : 50 kg. Taille : 1m65 PA : 101/63mmHg. Pouls : 50/min. Saturation O2 : 99%.
Apyrétique. L’examen sans particularité. Appréhension à la marche avec tendance à la
rétropulsion. Elle décrit une douleur costale à la palpation.
Leucocytes 11 500, plaquettes 220000, Hémoglobine : 15g/dl, bilan hépatique
normal, CRP 80 mg/l, Albuminémie : 29g/l (N : 32-50), Préalbumine : 0,14g/l (N :
0,20-0,40), Na : 158 mmol/l (N : 136-146) –K : 3,2 mmol/l (N: 3,5-4,5) –Urée : 19,4
mmol/l (N: 3-8), Créatinine : 160 mol/l (N: 60-110) INR = 1.2

Q1. Facteurs favorisants de la chute ?
•Age > 80 ans 1
•Femme 1
•Troubles cognitifs 1
•Hypotension orthostatique 1
–Traitement anti-HTA (fortes doses) 1
–Traitement psychotrope 1
•Déshydratation 1
–Extra cellulaire (créatinine élevée, hémoncentration) 1
–Intra cellulaire (hypernatrémie) 1
•DMLA 1
•Dénutrition (hypoalbuminemie, préAlb ↓) 1
•Polymédication (≥4) 1
•Dépression 1
•Hypokaliémie (trouble du rythme) 1
•Bradycardie (trouble de conduction, dysfonction sinusale) 1
•Infection possible 1
TOTAL / 16

Facteurs intrinsèques
(prédisposants)
1) Age ≥ 80 ans
2) Femme
3) Trouble de la marche et/ou équilibre
faiblesse musculaire / trouble sensibilité des membres inférieurs
Affections neurologiques
- centrales: AVC, tumeurs, sd parkinsoniens, démences
- périphériques: myélopathie ca, canal lombaire étroit, Pnévrites
- neuromusculaires (myasthénie, myopathies)
Affections ostéo-articulaires
-coxarthrose, gonarthrose, cyphose dorsale
-pied: hallux valgus, durillons d’appui, pied creux antérieur

Facteurs intrinsèques
(prédisposants)
4) Troubles cognitifs
- démences
5) Atteintes visuelles
- Cataracte, glaucome, dégénérescence maculaire
6) Dépression
7) diminution de l’adaptation à l’effort:
- insuffisance cardiaque, BPCO, anémie
8) > 4 classes de médicaments / Jour (en particulier
psychotropes)
9) Dénutrition

Chutes - Facteurs précipitants
cardiaques vasculaires neurologiques Métabolique
ACFA Hypotension
orthostatique AVC Hypo/hyperkaliemie
BAV 2 et 3 Malaise vagal Confusion hypoglycemie
IDM Hypersensibilité
sino-caritidienne HSD hypercalcemie
EP Drop attack Crise convulsive infection
RAC serré
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%