mort subite, malaise..

Malaises du nourrisson
Mort Subite du Nourrisson
Ch Raybaud
Urgence-Réanimation DEBROUSSE

Malaises du nourrisson
Plan
Définition
Critères de gravité
Etiologies
Conduite à tenir:
Interrogatoire
Examen
Paraclinique

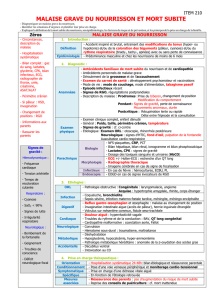
Définition
Malaise simple:
Changement de couleur:
Pâleur
Cyanose
Changement de tonus:
Hypotonie
Hypertonie
Malaise grave:
Détresse ventilatoire, hémodynamique ou
neurologique nécessitant des manœuvres de
réanimation

Critères de gravité
Troubles de conscience
Hypotonie prolongée
Pâleur prolongée
Troubles circulatoires:
TRC>3’’
Marbrures cyaniques
Convulsions
Biologie:
Acidose métabolique
Elevation transaminases, CPK
ECG: ischémie myocardique
EEG: soufrance cérébrale
Recherches approfondies et prise en charge en
réanimation

Etiologies (1)
Reflux gastro-oesophagien
Fréquent +++
Contexte:
Enfant régurgiteur
Ration excessive
Immaturité
Mécanisme:
Apnée obstructive: fausse route
Irritation laryngée
Malaise vagal: distension bas œsophage (pas d’extériorisation
du lait)
Oesophagite
Diagnostic: Phmétrie, (fibroscopie, TOGD)
Traitement:
Lait épaissi
Prokinétiques
Traitement postural
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%