Chirurgie du nodule thyroïdien

De la chirurgie du nodule…
…aux ganglions
Docteur Xavier CARRAT
Institut Bergonié
Clinique Saint Augustin

Chirurgie des lésions bénignes de
la thyroïde
•problématique opératoire « simple » avec
indication portée
–Pour des raisons esthétiques
–Nodule(s) toxique(s)
–Goitre compressif
•Se « complique » dès que
–Un ou plusieurs nodules suspects
•Quelle étendue de la chirurgie à réaliser ?
•Thyroïdectomie totale privilégiée
–En cas de nodularité bilatérale
–En cas de suspicion de cancer

Buts de la chirurgie en présence
d’une pathologie maligne
•Problématique chirurgicale totalement différente
à objectifs multiples:
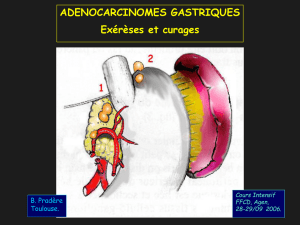
–Exérèse aussi complète que possible de la tumeur et
des ganglions envahis
–Permettre une stadification précise
–Morbidité chirurgicale aussi minimale que possible
–Faciliter le traitement postopératoire par IRA qui ne
remplace pas une chirurgie
–Chirurgie doit minimiser le risque de récidive
locorégionale et faciliter/simplifier la surveillance à
long terme

Bilan préopératoire
• Examen clinique/biologique standard (TSH…)
•Echographie cervicale ++
•Cytoponction-cytologie:
–si possible +++
–Information préop du patient ++
•Scanner-IRM:
–seulement pour la résécabilité,
–Organisation/difficulté de la
chirurgie
–utile pour la chirurgie de reprise
•thyrocalcitonine

Bilan per-opératoire
• Nécessité d’un examen per-opératoire
extemporané
–Intérêt du résultat de la ponction initiale
– Ciblage des nodules suspects par l’écho pré-
op (schéma/situation) pour examen
extemporané per-op
–Adaptation chirurgicale +++ si malignité
–Utile pour nodules +++, ganglions ?
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
1
/
41
100%