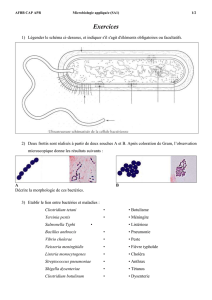
III. Pouvoir pathogène des micro-organismes

AFBB CAP APR Microbiologie appliquée (SA1) 1/8
III. Pouvoir pathogène des micro-organismes
De nombreuses espèces bactériennes vivent sur la peau et sur les muqueuses (bouche, fosses nasales,
appareil digestif, vagin…) sans exercer pour autant un effet de nuisance chez l'hôte : ces espèces font
partie des flores commensales (Figure 1).
Figure 1

AFBB CAP APR Microbiologie appliquée (SA1) 2/8
Les conditions du milieu (température, pH, disponibilité en oxygène…) influencent considérablement la
répartition des micro-organismes commensaux. Dans l'appareil digestif par exemple, le nombre et la
proportion de bactéries anaérobies strictes augmentent entre l'estomac et le colon (Figures 2 et 3).
Figure 2
Figure 3
La présence de micro-organismes commensaux sur la peau et dans les cavités naturelles est donc tout à
fait "normale", c'est à dire qu'ils n'entraînent généralement pas de troubles chez l'hôte humain. Par contre,
d'autres micro-organismes peuvent être à l'origine de maladies apparaissant chez l'hôte : ils sont donc dits
pathogènes.
La limite entre micro-organismes pathogènes et commensaux n'est pas précise : une même bactérie peut
être à la fois commensale et pathogène. La localisation du micro-organisme ainsi que l'état de santé de
l'hôte influencent cet "équilibre instable".

AFBB CAP APR Microbiologie appliquée (SA1) 3/8
I. Les facteurs du pouvoir pathogène
I.1. Le pouvoir pathogène et la notion de virulence
Le pouvoir pathogène est la capacité d'un micro-organisme ou d'un virus (l'agent pathogène) de causer
une maladie dont les symptômes sont d'intensité variable. La virulence d'un micro-organisme traduit la
gravité des troubles engendrés chez l'hôte, autrement dit le degré du pouvoir pathogène.
Le pouvoir pathogène des bactéries est conditionné par plusieurs facteurs :
la capacité des bactéries à se multiplier dans l'hôte : le pouvoir invasif,
la capacité des bactéries à libérer des toxines : le pouvoir toxique,
les résistances opposées par l'organisme hôte : le "terrain".
I.2. Le pouvoir invasif
Une bactérie invasive est capable de se multiplier dans les tissus de l'hôte : elle engendre donc une
infection. Dans un premier temps, elle doit donc pénétrer dans l'organisme, c'est à dire franchir les
barrières mécaniques de l'hôte : peau et muqueuses par exemple.
En ce qui concerne la peau, peu de bactéries sont capables de la franchir lorsqu'elle est saine. Par contre,
une lésion de la peau (coupure, brûlure…) constitue une "porte d'entrée" pour les micro-organismes.
Les muqueuses sont plus fragiles et certaines bactéries sont capables de la détruire localement, afin de
pénétrer dans les tissus de l'hôte. Les bactéries invasives possèdent généralement des structures
d'adhésion aux muqueuses (les pili par exemple). L'adhérence d'une bactérie sur une cellule de l'hôte
précède souvent sa multiplication. Lorsqu'une bactérie se multiplie localement, elle colonise le site et
forme un foyer infectieux.
Les bactéries invasives produisent également des substances capables d'endommager les surfaces
cellulaires sur lesquelles elles sont fixées, et possèdent des dispositifs leur permettant de résister aux
système immunitaire de l'hôte (capsule, constituants de la paroi…).
L'infection engendre les premiers signes cliniques non spécifiques (fièvre, douleurs…). Le conflit
hôte/bactéries peut avoir des manifestations locales ou plus étendues (Cf. II.1.).
I.3. La toxinogenèse (ou "pouvoir toxique")
Les bactéries toxinogènes produisent des toxines, c'est à dire des substances toxiques capables de nuire à
l'hôte, même en l'absence du micro-organisme producteur. On distingue deux types de toxines (voir
tableau 1) :
les exotoxines sont des protéines produites lors de la croissance bactérienne, totalement ou partiellement
libérées pendant la vie du micro-organisme,
les endotoxines sont des molécules complexes, faisant partie de la paroi bactérienne, et libérées
uniquement lors de la destruction du micro-organisme.

AFBB CAP APR Microbiologie appliquée (SA1) 4/8
Type
Localisation
Nature chimique
Exemples
Endotoxine
Paroi bactérienne
Complexe
Salmonella
Exotoxine cytoplasmique
Cytoplasme
Protéine
Yersinia pestis
Shigella dysenteriae
Exotoxine mixte
Cytoplasme et libération
pendant la croissance
Protéine
Clostridium botulinum
Clostridium tetani
Exotoxine vraie
Libération pendant la
croissance
Protéine
Vibrio cholerae
Corynebacterium diphteriae
Tableau 1 : classification des toxines
Les toxines protéiques possèdent un pouvoir toxique très élevé : les toxines tétanique et botulique
présentent une dose minimale mortelle chez la souris de l'ordre de 10-11 gramme (soit 0,00000000001 g)
! Ce sont des substances beaucoup plus "actives" que les poisons chimiques les plus toxiques.
Les toxines protéiques agissent de manière très localisée, elles engendrent donc des symptômes
particuliers. Une toxine se fixant sur la membrane des cellules intestinales pourra donc être appelée
"entérotoxine". Une toxine agissant sur les cellules nerveuses est une neurotoxine.
I.4. La résistance de l'organisme hôte
1.4.1. Barrières mécaniques et sécrétions
L'organisme est protégé des "agressions" extérieures par la peau et les muqueuses : il s'agit de la
barrière cutanéomuqueuse. Cette protection est renforcée par la présence de sécrétions variées : sueur,
salive, larmes, mucus bronchique, sucs digestifs…
1.4.2. Défenses non spécifiques
Lorsque cette barrière est franchie par des bactéries, la réaction inflammatoire a lieu. Elle est
caractérisée par plusieurs signes : rougeur, chaleur, douleur, œdème. Il s'agit en fait d'une mobilisation
des cellules de défense de l'hôte. Ces cellules sont dites phagocytaires car elles sont capables de détruire
l'agent infectieux, en les englobant, puis en les "digérant" (Cf. figure 4).
Figure 4

AFBB CAP APR Microbiologie appliquée (SA1) 5/8
1.4.3. Défenses spécifiques
L'organisme dispose de molécules et de cellules capables de "reconnaître" un virus ou un micro-
organisme, afin d'en faciliter l'élimination :
les anticorps sont des molécules se
fixant à la surface de l'agent infectieux.
Cette fixation permet aux cellules
phagocytaires d'agir plus efficacement (Cf.
figure 5),
certains lymphocytes (appelés
lymphocytes T cytotoxiques) peuvent
détruire spécifiquement les micro-
organismes qu'ils reconnaissent.
Figure 5
1.4.4. L'immunodépression
Les défenses de l'hôte peuvent être affaiblies pour diverses raisons : diabète, cirrhose, grandes brûlures,
greffe nécessitant un traitement immunodépresseur, infection par le VIH…
Dans ce cas, l'organisme est beaucoup plus sensible aux agents pathogènes, voire même à des micro-
organismes habituellement non virulents. Ces micro-organismes sont dits opportunistes car ils
"profitent" de l'affaiblissement de l'hôte (on dit que le "terrain" est favorable).
De nombreuses personnes hospitalisées sont victimes de telles infections, qualifiées de nosocomiales
("contractées à l'hôpital").
1.4.5. Les porteurs sains
Certaines personnes peuvent héberger de manière transitoire (à la suite d'une infection) ou permanente
des bactéries pathogènes, sans pour autant présenter les symptômes d'une maladie. Ces porteurs sains,
sont susceptibles de contaminer les aliments lors de leur préparation ou leur conditionnement. Les
portages des Salmonelles (dans les voies digestives) et des Staphylocoques sont les plus fréquents.
 6
6
 7
7
 8
8
1
/
8
100%