U4 M. Guillot Sarah Huberty Cours du 8/04/2013 de 18h à 19h

U4 1/7
U4 M. Guillot Sarah Huberty
Cours du 8/04/2013 de 18h à 19h Antoine Holzmann
DCEM2
Dermo-hypodermites bactériennes nécrosantes
I. INTRODUCTION - DEFINITIONS
Les dermo-Hypodermites bactériennes nécrosantes (DHBN) sont enseignées dans plusieurs
matières (infectiologie, réanimation, ...). Ce cours propose une vue d'ensemble des DHBN.
(Note: le diaporama est disponible sur le groupe Facebook ou sur le site des réanimateurs de
HTP: http://reamed-htp.org/)
- Dermo-hypodermite bactérienne est ce que l'on appelle l'érysipèle. Il n'y a pas d'atteinte de
l'aponévrose superficielle. Atteinte du derme et de l'épiderme.
- Dermo-hypodermite bactérienne nécrosante, atteinte de l'hypoderme, nécrose en plus. (=
Gangrène)
- Fascite Nécrosante, est une atteinte du fascia superficielle (inconstant) et de l'aponévrose
superficielle.
- Myonécrose: Atteinte musculaire.
Epidémiologie:
Cas sporadique, rare: incidence de 0.25/100 000 habitants / an soit environ 30 à 40 cas/ans en
Alsace. Touche plus les hommes que les femmes. L'âge moyen est de 55-60ans.
Facteur de risques:
- Porte d'entrée ++, traumatique, iatrogène, lésions de grattage... (non retrouvé dans 1 cas sur 5)
- Diabète dans 25 à 30% des cas
- Obésité
- Trouble vasculaire périphérique
- Alcoolisme, toxicomanie
- Immunodépression: cancer, hémopathie
- AINS? Pas d'étude qui montre que les AINS favorise les DHBN, dans le service de réanimation
d'Hautepierre, 90% des patient venant pour DHBN sont sous AINS.

U4 2/7
Physiopathologie:
Classification:
DHD non nécrosante: Erysipèle, atteinte primitive de l'épiderme et du derme.
DHD nécrosante et fasciite nécrosante: atteinte primitive de l'hypoderme.
Type 1: Atteinte polymicrobienne
Type 2: Streptocoque B-hémolytique du groupe A (Bactérie mangeuse de chair)
Type 3: Clostridium perfingens, rare avec emphysème sous cutané.
II. PHYSIOPATHOLOGIE : GERMES
Il existe une multitude de germes responsable de DHBN. (Liste à ne pas apprendre, présente dans
le diaporama). Il est important de retenir que:
- 4 types de germes peuvent donner des DHBN: les coccis gram +, les bacilles gram -, les
anaérobies, et les espèces fongiques.
- L'incidences des germes ne sera pas la même en fonction de l'atteinte anatomique. (Ex: E. coli
espèce la plus fréquente dans une atteinte périnéale, contre Streptococcus milleri dans les
atteintes cervicales).
III. DIAGNOSTIC
A. Clinique
Le diagnostic est avant tout clinique. Les signes sont:
Douleur importante - hyperthermie - érythème localisé
Il faut chercher une porte d'entrée. Au niveau local on note un œdème froid, mal délimité
dépassant la zone érythémateuse, puis des taches cyaniques, une nécrose cutanée, et des bulles
hémorragiques.

U4 3/7
Il existe des signes inconstants:
- Emphysème sous cutané "crépitation neigeuse"
- Odeur putride
- Troubles neurologiques sensitifs.
Les signes généraux sont un sepsis sévère, +/- un choc et une détresse respiratoire.
La clinique peut ne pas être franche, c'est alors une forme fruste, il faut surveiller régulièrement.
Les streptococcus et les clostridium peuvent se développer à une vitesse de 2 à 3 cm/h.
Diagnostic au "bistouri test" (utilisé si pas d'imagerie, dans de rares cas...) On fait une incision
profonde des tissus cutanés. Si il n'y a pas de pus et pas de saignement, le diagnostic est
confirmé. Toute zone qui ne saigne pas est une zone infectée.
(Voir les illustrations dans le diaporama)
Particularité de la gangrène de Fournier, c'est une atteinte scrotale avec extension vers les
membres inférieurs. On voit un aspect de marbrure mais ce n'est pas des marbrures.
L'évolution clinique se fait en trois stades.
Le pronostic dépend de la rapidité de la prise en charge. Il existe des critères diagnostic qui
évoque une certaine étiologie. Mais la sensibilité et la spécificité sont médiocres. Il est presque
impossible avec la clinique seul d'affirmer quel germe est en cause.
Porte d'entée
Colon-rectum:
- Abcès péri-anal
- Fistule anale
- Traumatisme rectal

U4 4/7
- Biopsie rectale
- Cancer
Tractus uro-génital:
- Traumatisme scrotal
- Cancer prostatique
- Résection endoscopique
Abcès fesse (suite a une injection IM)
Pelvipéritonite
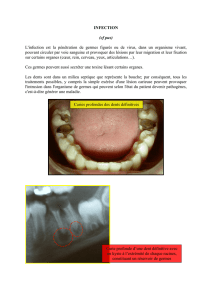
Cervico-faciale:
- Dentaire (abcès, extraction)
- Pharyngée (abcès amygdalien, radio nécrose)
- Traumatique et post opératoire (fracture maxillaire, kyste mandibulaire, cervicotomie)
Attention: Une atteinte laryngée est à haut risque! Une dyspnée laryngée peut se mettre en place
de façon très rapide. Une surveillance rapprochée est indiquée dans ces situations.
Le plus grand facteur de risque de mortalité est le temps de prise en charge du patient. Puis vient
l'âge (>60ans), les comorbidités, le diabète, etc...
Dans le service de Hautepierre le taux de mortalité est de l'ordre de 10%, il va jusqu'à 50% dans la
littérature.
B. Imagerie
L'imagerie ne doit pas retarder la prise en charge. D'ailleurs c'est inutile si le diagnostic clinique
est évident. Mais elle permet d'éviter les explorations chirurgicales par excès.
Seul le scanner injecté est indiqué en première intention. L'IRM injecté au gadolinium ne permet
pas différencier un tissu nécrose d'un tissu non nécrosé. La radiographie n'a pas sa place dans cet
indication.
Le scanner injecté:
Montre toujours un rehaussement asymétrique des tissus, et la nécrose. Montre dans 30% des cas
du gaz et dans 25% une collection liquidienne.
Sensibilité de 100% - Spécificité de 81%
Exemple de scanner injecté avec DHBN au niveau scrotale, d'autre illutations sont sur le
diaporama.

U4 5/7
IRM + gadolinium:
Montre un hyper-signal T2 dans les tissus sous cutanés et profonds et la présence d'abcès.
Sensibilité 100% Spécificité 86%.
Mais ces images sont en faveur d'une atteinte non nécrosante ou nécrosante. Il y'a donc un risque
de surestimation du nombre de DHBN.
Une étude de 2011 tend a montrer que des images en hypersignal de plus de 3mm d'épaisseur (du
fascia) et une atteinte de plus de 3 loges musculaire sont en faveur d'une DHBN.
Echographie:
L'échographie n'est pas à faire en première intention. L'examen peut montrer un rehaussement
asymétrique des tissus et de la nécrose, du gaz et d'éventuelle collection liquidienne.
Examen biologique:
Il existe le LRINEC Score qui sur les résultats biologiques peut indiquer une DHBN mais il n'est
pas utilisé dans la pratique clinique.
Néanmoins un bilan biologique peut servir à évaluer la gravité: atteinte musculaire (CPK,
myoglobine), état de choc (lactates, ionogramme), CIVD hémostase (TP, TCA, Fibrinogène, D-
Dimère)
Penser a faire le bilan pré opératoire! Groupe ABO, Rhésus, RAI (minimum).
Diagnostic bactériologique: (avant l'antibiothérapie!)
Faire des hémocultures. On peut faire des prélèvements standards (écouvillonnage) et des
prélèvements par ponction direct à l'aiguille. Mais les meilleurs prélèvements sont les
prélèvements per-opératoire.
Il faut toujours rechercher des germes anaérobies: Il faut donc respecter les conditions
d'anaérobiose et surtout faire une mise en culture en mois de 30 minutes.
Concrètement, le patient arrive à l'hôpital, le bilan pré opératoire est fait en urgence. Il est amené
au bloc opératoire le plus vite possible avec prélèvement per-opératoire. Puis l'anesthésiste
commence l'antibiothérapie probabiliste pendant l'opération.
 6
6
 7
7
1
/
7
100%