Article Risque et Qualité

Article paru dans RISQUES & QUALITE N°1 2010
En Direct des 11èmes Journées Internationales de la
Qualité Hospitalière et en Santé
Les 23 et 24 novembre 2009, à La Villette, Paris
C. Guéri1, G. Leblanc2, J. Oumahi3, N. Perier4, D. Crépin5, J. Frenkiel6, C. Geisler7, J. Hosotte8, F.
Pernin9, H. Ségalen10
1 – Directrice ajointe de Paul Brousse (94), 2 – Secrétaire de la SoFGRES, 5 – Président du Synadim et
responsable information médicale de Cochin, 3 – Responsable qualité, CH de Carcassonne, 4 – Coordination
EPP et certification, APHP, 5 – Consultant, PACA, 7 – Commissaire des JIQHS, vice président Association
Francophone pour la Qualité Hospitalière, 8 – Responsable qualité, Générale de Santé, Paris, 9 – Chirurgien, CH
d’Ajaccio, 10 – Représentant des usagers, Hôpital Saint-Antoine (Paris) et Président du CISS Ile de France
Nous développons ci-dessous six axes des dernières Journées. Ce compte-rendu reste donc
très partiel au regard du large panorama présenté cette année, mais il montre la tendance et
rapporte les observations, les idées et les sentiments saisis à chaud sur nos blocs
notes.
Si l’excellence clinique en MCO reste bien souvent l’apanage des grands établissements
publics ou privés, une évidence moins connue s’impose : les hôpitaux moyens font jeu égal
en matière d’innovation stratégique, managériale, organisationnelle, méthodologique. Plus
flexible, ils évoluent plus vite. Où se trouvent, dans notre pays, l’excellence en soins
palliatif ? En offre de soins aux plus vulnérables ? En éducation thérapeutique ? En SIH ? En
motivation du personnel ? En coopération inter-établissements ? En préparation collective de
la V2010 ? La liste est longue de ces innovations majeures qui participent de plus en plus à
la qualité réelle ou compensent des failles abyssales de notre système de santé. Et les
JIQHS sont le lieu de présentation directe et conviviale de telles avancées.
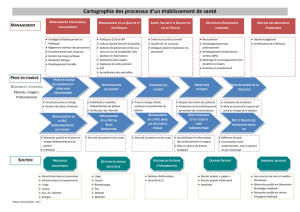
1 - D’abord élaborer une bonne stratégie qualité au cœur d’une bonne stratégie
globale
Les établissements commencent à intégrer une culture de l’analyse stratégique. Dans le jeu
complexe entre la politique de régulation et la réponse concrète, sur le terrain, la qualité et la
sécurité des soins occupent une place centrale, réaffirmée par la loi HPST de juillet 2009. De
plus en plus, la vision de l’établissement isolé cède la place à celle de l’établissement en
réseau de coopération territoriale. C’est dans ce cadre, illustré ci-dessous, qu’ont planché
deux ateliers de « partage d’expériences avancées », regroupant des pairs du public et du
privé, afin de répondre aux deux questions suivantes :
Comment réussir le développement d’un projet de synergie de territoire ? Question
large recouvrant les GCS, CHT, fédérations médicales, structures de mutualisation
de moyens et de compétences, réseaux de soins, etc.
Quels sont les facteurs à prendre en compte pour améliorer la gouvernance de nos
établissements ? Question articulant la gouvernance d’établissement à la
gouvernance clinique sur le terrain.
Le premier atelier articule les échelons politiques et stratégiques, le second les échelons
stratégiques et tactiques. La stratégie qualité devient un pilier de la stratégie globale à
chaque échelon.

Article paru dans RISQUES & QUALITE N°1 2010
Un autre atelier a porté le projecteur sur le terrain de la gouvernance clinique. « On ne parle
pas assez de gouvernance opérationnelle, celle qui compte dans nos unités clinques.
Pourtant c’est bien là où l’on doit associer le plus qualité et efficience. Aux Diaconesses, au
moins, un directeur médical essaie de concilier ces deux contraintes. Il m’a convaincu de
m’appuyer sur une solide comptabilité analytique. Cela me semble incontournable pour la
qualité… plus que pour la gestion ! » déclare un chef de service venu du Nord. Dans le
même atelier, une coordinatrice des soins retient d’abord le témoignage de la clinique
Clairval « Ils n’hésitent pas à associer systématiquement qualité et efficience. Ça transforme
le rôle du cadre, son rôle devient très pédagogique ! J’ai trouvé génial leur tableau de bord.
On a la stratégie du service d’un coup d’œil ! C’est visuel et complet. Chapeau !»
L’isolement des métiers qualité et gestion des risques doit être vaincu. Deux autres ateliers
ont abordé de front les coopérations en qualité et sécurité entre établissements sur un même
territoire. L’atelier 21, intitulé « Coopération de territoire » a présenté le bilan du réseau
AQUARES dans le Maine et Loire, celui d’ HELPAM, un GSC entre établissements locaux
dans l’Ardèche, et enfin celui d’un exemple de coordination SSR, dans la Drôme. L’atelier 14
a fait travailler ensemble un groupe de pairs, tous déjà impliqués dans des CHT ou des
GCS, pendant trois heures sur la question suivante : Comment réussir le développement
d’un projet de synergie de territoire ? Ses recommandations pratiques ont été classées et
hiérarchisées. En voici quelques têtes de chapitre : 1) Un projet de territoire est défini par la
Conférence Sanitaire de Territoire. 2) Evaluer l’impact du projet au regard de la prise en
charge des patients. 3) Il n’y a pas de projet de territoire sans projet de mutualisation des
ressources, en particulier informatiques.
Un atelier organisé en partenariat avec les Masters et DU en qualité et gestion des risques a
opéré en direct un benchmarking au sein du métier. « Enfin, on a parlé de nous ! » dit un
médecin gestionnaire de risque, « Et ça me donne une vraie vision pour organiser la fonction
QGR dans mon établissement : tout est encore embryonnaire ! »
2 - Des moyens et des méthodes au service de la QGR en constante évolution
Un atelier avait pour thème de confronter « RMM et réduction des risques en continu ». Une
qualiticienne venue de Bretagne : « Je suis venue faire le plein d’idées pratiques. J’ai vu
qu’une équipe composée à la fois d’une qualiticienne, d’une gestionnaire de risque et d’une
hygiéniste, formées à la méthode, peut vraiment aider efficacement un service à réduire
plusieurs types de risques en même temps. On va plus au fond des choses. » L’atelier part
des acquis des travaux scientifiques depuis dix ans : les événements indésirables ne sont
pas le fait, dans la très grande majorité, de personnes incompétentes, mais de défauts du
système. Alors, où est la cohérence des dispositifs juxtaposés comme celui des EI d’un coté,
celui des RMM de l’autre, enfin de la certification d’un troisième ? « J’ai repéré plusieurs
Orientations
stratégiques
Objectifs et
moyens
opérationnels
Plans d’action et
résultats
Enjeux, finalités,
Missions, moyens
Echelon politique
Echelon stratégique
Echelon tactique

Article paru dans RISQUES & QUALITE N°1 2010
points d’amélioration de nos RMM. J’ai été convaincue par l’idée d’organiser une RMM
ponctuelle interservices. Mais il y a quelques pièges que je suis bien contente de pourvoir
éviter» dit une cadre supérieure de bloc. « J’ai été séduite par l’idée de faire un retour
d’expérience annuelle sur ces RMM, surtout si on veut les améliorer. Ça prend deux heures
mais on fait circuler entre nous plein de bonnes pratiques ! Mais quand vais-je pouvoir
l’organiser ? »
Un atelier s’est attelé à l’investissement dans les systèmes d’information : or les médecins et
soignants d’une part et les qualiticiens et gestionnaires de risques d’autre part ne
s’impliquent pas assez dans le choix et la mise en place des équipements et applications
dont ils seront utilisateurs. La communication du CHD de Vendée, couplée avec l’éditeur
Ennov, celle de Bicêtre avec 3si, celle de La Lignière (en Suisse) avec Qualios, celle de
HEGP-Broussais avec KaliTech montrent de nouvelles formes de partenariat. L’enquête
qualité et gestion des risques présentée par BlueKanGo vient signaler qu’on peut aussi faire
le choix de tout basculer sur le web : applications, gestion documentaire, certification.
Mais en matière d’amélioration continue, a-t-on les moyens de nos ambitions ? Un atelier de
partage d’expériences avancées a réuni des médecins, des directeurs, des soignants, des
experts QGR. Voici la question qui leur fut soumise : Comment réussir l’amélioration
continue des pratiques médicales et soignantes ? [voir encadré ci-après]
L’amélioration de l’efficience est souvent associée à divers accroissements de productivité
se retournant stupidement contre la qualité des soins. Or nous sommes rarement bons dans
la comptabilisation des actes : ainsi des recettes partent en fumée ! « Cela fait deux ans que
je reporte mon projet d’amélioration de la qualité du codage. Et jamais je n’aurais conduit
une analyse scientifique (telle que celle présentée par le responsable de l’information
médicale de Cochin). Dès mon retour, je vais projeter le diaporama dans mon établissement.
J’espère que les décisions vont s’accélérer. C’est du gain d’efficience complètement
gratuit ! »
Toutefois, nombre de progrès ne passent pas par l’amélioration continue.
D’une part, des actions de communication sont nécessaires. Les opérations « Mains
Propres » de la DHOS, « MobiQual » de la DGS et les sites internet tels que « Platine »
apportent des solutions clés en main aux établissements.
D’autre part, ce n’est pas avec l’amélioration du brancardage ou de la file d’attente qu’on
peut effectuer un saut technologique. Le député Pierre Lasborde a ainsi exposé les
conclusions toutes récentes de son rapport sur la télésanté en même temps qu’était
présentée l’expérience de télésanté haute définition entre l’hôpital gériatrique Vaugirard et
l’HE G. Pompidou, réalisée avec Cisco. Des progrès considérables sont à notre portée mais
c’est parce que le médecin chef de projet porte une véritable exigence de qualité globale et
multi services (orthopédie, dermatologie, cardiologie, neurologie, rhumatologie, escarres,
néphrologie, mais aussi nombre d’explorations fonctionnelles) que tout le monde y trouve au-
delà de son compte. Une directrice qualité d’un hôpital voisin reconnaît : « La technologie
apportée par Cisco ne fait pas tout. La qualité est dans la conduite du projet : ils ont
collaboré avec tous les professionnels concernés. Le premier bénéficiaire, c’est le patient.
Pourtant, des projets qui manquent de qualité, nous en avons encore plein les tiroirs. »
3 - Une science de la qualité existe, ne passons pas à coté d’elle
La séance plénière d’ouverture des JIQHS va tout de suite au cœur du sujet : l’indicateur de
mortalité reste, dans les conditions actuelles, un « indicateur hyper sensible », dans tous les
sens du terme, de la qualité et de la sécurité des soins. Faut-il le rejeter ?
La réponse scientifique à cette question est non. Le britannique Brian Jarman, responsable
du très vaste programme national de lutte contre la mortalité évitable et spécialiste mondial
du Taux de Mortalité Hospitalière Normalisé – TMHN [Hospital Standardised Mortality Ratio
– HSMR] nous a apporté un témoignage global sur dix ans. Le dialogue avec la salle s’est
enrichi des apports du Pr Gilles Chatelier (AP-HP et faculté de médecine de Paris
Descartes). Les publications récentes vont toutes dans ce sens. Certes, l’indicateur mesure

Article paru dans RISQUES & QUALITE N°1 2010
un fait objectif majeur qu’on ne peut ignorer. Il intéresse la population (un français sur deux
meurt en établissement de santé) et les professionnels. Mais les causes de décès évitables
ont des origines foisonnantes, complexes. De plus en plus de critères ne proviennent pas de
la qualité des soins en phase aigüe ou palliative mais du contexte. L’indicateur nous pousse
à un travail de fond pour effectuer des progrès systémiques essentiels. La réalité dans une
dizaine de pays le montre : les hôpitaux affichant des taux de mortalité inférieurs sont ceux
qui déclarent et traitent le plus d’« événements indésirables » : plus vigilants, ils obtiennent
des résultats considérables (cf
http://www.nhs.uk/NHSEngland/Hospitalmortalityrates/Pages/Data.aspx#q03). Mais du point
de vue de la conduite du changement et de l’évolution des mentalités, la réponse à la
question appelle la prudence car l’utilisation malencontreuse de l’indicateur nourrit la plus
mauvaise polémique. Dans ces dernières conditions seulement, le « taux de mortalité
hospitalière pourrait servir de marqueur de la qualité ». Ainsi la séance d’ouverture se
termine sur trois impérieuses recommandations afin de nous faire progresser sur la voie
d’une pédagogie collective :
Ne pas classer les hôpitaux (se méfier scientifiquement des indicateurs agrégés).
Faire du travail de connaissance sur le terrain (dépister les extrêmes avec les acteurs
de terrain, travailler à des indicateurs spécifiques avec les sociétés savantes,
améliorer la détection des événements indésirables influant sur la morbidité),
Faire de la pédagogie professionnelle collective: communiquer et ajuster
régulièrement, valoriser les progrès.
On signalera ici également quelques ateliers scientifiques préparés en partenariat avec la
SoFGRES, le CFAR et la SFPC, l’AP-HP, le Synadim :
Sur l’utilisation des check-lists, qu’elles émanent de l’OMS, comme au bloc
opératoire, ou du terrain, comme au CH de Briançon. « Une chose est claire, dit un
chef de service venu des DOM TOM, le contenu de la check-list compte autant que la
façon de la déployer et d’en tirer des enseignements pratiques. » En témoigne, la
préparation de la mise en œuvre de la check-list du bloc opératoire en Suisse
romande.
Sur l’amélioration de la « qualité/fiabilité » de l’ensemble de la PEC médicamenteuse,
avec les communications sur l’amélioration de l’étiquetage, sur la gestion des
antécédents pharmaceutiques, sur la REMED.
Sur les EIG. La justification scientifique des CREX, cellules de retour d’expérience,
dans le domaine des radiothérapies, avec la communication de l’ASN : il nous faut
urgemment progresser dans notre capacité à analyser les situations de travail pour
prévenir les sources d’erreur, fiabiliser les interactions et maîtriser les sources de
défaillance. C’est un progrès méthodologique avant tout et les CREX ont montré leur
efficacité.
Sur le dépistage de l’iatrogénie médicamenteuse, l’apport des DIM est à reconsidérer
à la hausse. « Des médicaments à surveiller sautent aux yeux. On ne peut plus
l’ignorer, dit une pharmacienne. Ça complète le travail sur le circuit du médicament.
Mais ce qu’ils font à Mondor, pourrais-je le faire chez moi ? »
Sur l’amélioration motivante de la qualité, dans un service (avec la communication de
Beaujon, montrant une EPP particulièrement motivante, facteur de cohésion
d’équipe), dans une spécialité (avec la communication du CFAR sur la structuration
du premier registre en anesthésie réanimation – RECO – qui vaut comme EPP
individuelle et collective), ou dans tout un établissement (avec le « projet collectif
personnel » élaboré par la coordonnatrice des soins du CH de Rambouillet) « Pour
moi c’est un investissement qu’on oublie trop : chacun devient ainsi porteur d’une
action personnellement motivante en terme de qualité », dit un directeur des soins à
la pause. Sa voisine, lui répond en riant : « Bonne idée, tu commences quand ? »).
Deux conclusions, l’une alarmiste : l’insuffisante implication des professionnels dans la mise
en œuvre des changements ; l’autre encourageante : la prise de conscience progresse que
la conduite du changement et la maîtrise des méthodes QGR déterminent le niveau
d’implication et de résultats durables. La récente science de la qualité et de la gestion des
risques est bien une science du facteur organisationnel et humain, et particulièrement en

Article paru dans RISQUES & QUALITE N°1 2010
santé, où elle est une science de la compétence collective face à des situations complexes.
« On a suivi rigoureusement la méthode, et finalement ça a été plus facile qu’on le croyait »,
indiquait un intervenant en réponse à une question de la salle.
4 – Un progrès : « l’esprit QGR » prévaut sur la lettre et même sur le chiffre
En matière de certification globale des établissements, le comble serait de désespérer.
Après la période « très difficile » de la V1, a suivi la période « difficile » de la V2. Arrive celle
de la V3, dite V2010. L’atelier sur ce sujet était des plus pédagogiques, au service des
établissements préparant leur visite. « Les communications du CH de Fourmies et du GCS
d’Henriville ont bien répondu à la question. Comme ce sont des établissements comme
nous, ont s’y reconnaît parfaitement » dit une jeune ingénieure qualité. Les apports du
Baqimehp et de la HAS ont enrichi l’atelier par des conseils extérieurs, ceux d’un consultant
d’une part et de ceux l’Autorité d’autre part. « Moi, j’en suis à ma quatrième certification, sur
deux établissements. Tous ont donné des conseils pratiques et des indications pour mieux
s’approprier l’esprit du référentiel, en particulier ses nouveautés telles que les Pratiques
Exigibles Prioritaires. » Vivrons-nous une période « moins difficile » ? Nul ne le sait, car les
risques de découragement et de rejet sont réels. Mais « 96, 8% » des participants à l’atelier
ont été satisfait du contenu et des échanges même si certains auraient voulu prolonger une
heure de plus ! Le succès pousse les organisateurs à présenter le même atelier aux 12e
JIQHS, en novembre 2010, avec les mêmes intervenants, enrichi de leur bilan.
L’atelier « Simplifions l’utilisation des indicateurs » est venu justement illustrer l’esprit plutôt
que le chiffre. La HAS a répondu aux questions pour mieux s’y prendre avec les indicateurs
obligatoires, ceux optionnels et ceux de terrain. Le projet OMS-PATH a donné un éclairage
solide sur le choix rigoureux de quelques indicateurs simples ayant un fort effet
d’entrainement sur la performance globale. Et l’étude du Comité d’évaluation de la société
française de chirurgie thoracique et cardio-vasculaire, membre actif d’Euroscore,
conclut avec une règle, une seule : « les praticiens doivent être responsables de la définition
des paramètres d’évaluation, de la mise en œuvre des mesures et de la gestion des bases
de données ». Tandis que la certification reste un événement ponctuel lourd, les indicateurs
sont des signes particuliers de la qualité au quotidien. C’est un directeur qui résume le mieux
l’atelier : « Finalement, c’est cette règle d’or qui leur a garanti que les indicateurs soient
« 3U ». Tous nos indicateurs devraient être « 3U » : utilisables, utilisés, et finalement utiles
pour le patient. »
5 - L’humain revient en force
L’atelier sur la Qualité de l’ETP nous a conduits à travailler sur le fond : « J’ai découvert
qu’éduquer me demande d’adopter une posture tout autre que celle de soignant face à une
pathologie, indique une cadre supérieure qui est venue avec son chef de service. C’est
comme si un rideau se levait ! Eduquer n’est pas soigner une mauvaise éducation. »
Chacun se demande comment mieux regarder le patient avec une attention plus positive
voire un regard positif inconditionnel. « Il faut être créatif, inventer des solutions nous-
mêmes, comme à Saint-Antoine » répond son interlocuteur en s’inspirant du témoignage sur
l’amélioration des consultations d’observance dans le cas des malades du sida. Et le travail
du réseau SODHEV (Santé orale, handicap, dépendance et vulnérabilité, basé à Lyon) ?
Après un silence : « Génial, ce qu’ils ont fait. Tous simplement génial. Ça donne du sens à
nos métiers ». L’émotion teinte encore les visages. La qualité, ne serait-ce pas quand des
gens ordinaires font des choses extraordinaires ?
C’est dans cet esprit qu’ont témoigné les intervenants de l’atelier sur « le facteur humain
dans le chemin clinique ». Si on fait bien le chemin clinique sous forme d’une EPP, alors on
consacre une forte attention au facteur humain. Et on réduit la variabilité de la prise en
charge en santé mentale, à Rouffach. Quant au plan de soutien au travail des IDE en
hémodialyse, chez Calydial, il a permis un accroissement sécurisé de délégation et une
 6
6
 7
7
1
/
7
100%