Légère angoisse

1
SIDE OAP
Introduction :
OAP : expression la plus caractéristique de l’insuffisance ventriculaire gauche
Représente le type même de l’urgence médicale car l’OAP peut :
Détresse respiratoire
Et/ou une défaillance cardiaque
Son évolution favorable dépend de la rapidité de la mise en place du traitement médical
I) Définition
OAP : œdème aigu du poumon
- Etat asphyxique lié à l’inondation des alvéoles pulmonaires par du plasma
- Dû à l’augmentation de la pression dans les capillaires pulmonaire
- Forme aiguë de l’insuffisance cardiaque gauche
II) Physiopathologie
Congestion pulmonaire si défaillance du cœur gauche :
Augmentation des pressions au niveau des capillaires avec rupture d’équilibre
Perturbation des échanges gazeux avec des signes de détresse respiratoire
Si défaillance du ventricule gauche ou de l’oreillette gauche
Stase au niveau des cavités cardiaques gauches
Répercussion sur la circulation pulmonaire
Inondation des capillaires pulmonaires par rupture d’équilibre des forces de part et
d’autre de la membrane
Perturbation des échanges gazeux au niveau des poumons
Hypoxémie ou anoxémie
PaO2 : inférieure à 80mmHg (N : 80-100 mmHg)
PaCO2 : inférieure à 38 mmHg (N : 38-43 mmHg)
SaO2 : inférieure à 95% (N : 95 à 98%)
Ph. : inférieur à 7,38 (N : 7,38 à 7,43)
III) Etiologies
1) OAP cardiogéniques
D’origine cardiaque, forme la plus fréquente
Liés à une brusque surcharge du ventricule gauche
- Les atteintes valvulaires

2
- Les atteintes ischémiques du cœur
- L’HTA
- Les troubles du rythme
- L’embolie pulmonaire
- Les affections du myocarde
2) OAP Dit lésionnel
Lié à une altération de la membrane alvéolo capillaire
- Toxiques
- Syndrome de MENDELSON : Inhalation de liquide gastrique, qui abime les alvéoles
pulmonaires.
- Hyperoxie : Fibrose des capillaires lors d’assistance respiratoire mal réglée, trop
importante.
- Activité physique +++ en altitude
3) OAP Iatrogène
Qui est provoqué par une thérapeutique
- Suite à des apports excessifs (qui créent une surcharge vasculaire)
- Suite à une ponction pleurale trop rapide
- Fait suite à un IDM, est une des complications majeures d’une pathologie
- Réaction médicamenteuse entre 2 médicaments
IV) Signes cliniques de l’OAP
1) Prodromes
Signes respiratoires :
Légère dyspnée
Signes cardiologiques :
- Tachycardie
- Hausse TA
- Palpitations
Légère angoisse
2) Période de début
- Dyspnée augmente progressivement
- Oppression thoracique
- Grésillement laryngé à l’inspiration
- Quintes de toux nocturnes puis diurnes
- Augmentation de la TA
- Angoisse +++

3
3) Période d’état
- Polypnée puis hausse de la dyspnée avec tirage
- Impression d’asphyxie
- Râles crépitants à l’auscultation
- Expectoration mousseuse, saumonée
- Cyanose des lèvres et des extrémités +++
- Opposée à la pâleur du faciès
- Sueurs froides
- Hausse de la tachycardie
- Angoisse très intense
- Agitation quelques fois
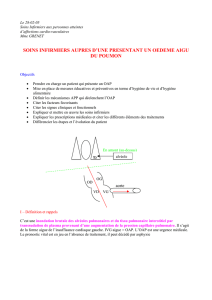
V) Situation clinique + analyse
Mme Hélène, 80 ans, vit avec son mari dans un appartement. Elle présente depuis 30
ans, une HTA permanente traitée, son cœur est dilaté.
Depuis quelques jours, elle se plaint d’œdème des membres inférieurs et d’être
essoufflée à l’effort.
Elle est soumise à une restriction hydro-sodé mais depuis quelques jours elle fait un
écart de régime et mange un peu plus sal » que d’habitude
Une nuit, son mari appelle la SAMU devant l’aggravation de l’état respiratoire de
Mme Hélène.
Elle est admise en USIC avec le diagnostic d’OAP. Elle présente à l’entrée :
- Une dyspnée
- Toux avec expectoration
- Tachycardie à 100 pulsations / min
- TA 170/100
- Cyanose, sueurs diffuses
- PaO2 : 65 mm Hg, PaCO2 : 35 mm Hg, Sat : 85%
- Angoisse
La PM:
- Lasilix IV (diurétique)
- Lenitral IV (anti-angineux nitré)
- Calciparine SC (anti-coagulant HNF)
- Perfusion SG 5% 250 mL sur 24h + KCl (électrolyte)
- O2 + Installation demi-assise (permet de mieux respirer, diminue l’apport sanguin au
niveau du cœur)
- Surveillance monitorée
- Bilan des entrées et des sorties

4
SCHEMA D’ANALYSE
4 objectifs de la prise en charge :
- Améliorer la respiration et diminuer les signes de détresse respiratoire
- Diminuer le retour veineux et l’apport du sang au niveau pulmonaire
- Soulager le travail du cœur en diminuant le volume circulant et soutenir la pompe
cardiaque
- Prendre en charge l’angoisse du patient
VI) Rôle de l’IDE auprès d’une personne présentant un OAP
1) Installation
- Position ½ assise : évite une surcharge liquidienne supplémentaire
- Monitoring
- Matériel d’oxygénothérapie
- Chariot d’urgence
- TA, pouls, saturation, (Température) + NOTER
- Chemise ouverte (à cause de la transpiration)
- Prise en charge psychologique importante (angoisse)
2) Les examens complémentaires
a) Prélèvements sanguins
- Gaz du sang artériel
- UGEC (urée, glycémie, électrolyte, créatinine), ionogramme (créatinine)
- Enzymes cardiaques
OAP
Fonction respiratoire
Fonction Cardiaque
Angoisse +++
Facteurs de risques
Antécédents
Elimination
Anurie puis oligurie
Mobilité
Installation ½ assise

5
- NFS
- Bilan de coagulation
b) Autres examens
- Radio du thorax
- ECG
- Echo cardiaque
3) La mise en route du traitement
a) Mise en place d’une voie d’abord périphérique
- Veine de gros calibre
- Perfusion d’entretien + pompe volumétrique
Eléments de surveillance :
- Trajet de la veine
- Débit
b) L’apport d’oxygène
Eléments de surveillance :
- Diminution des signes de détresse respiratoire
- Normalisation du rythme respiratoire
- Diminution ou disparition de la cyanose
- Disparition des sueurs
- Etat de conscience
- Saturation ou gaz du sang
- Le reste idem à toute oxygénothérapie
- Permet de diminuer progressivement l’apport en O2 pour arriver à un débit de 2 à
3L/min sur PM
c) Le traitement médicamenteux
Diurétiques :
- Puissants à action rapide (LASILIX® : FUROZEMIDE) en vue de réduire le liquide
de l’œdème
- Permet d’éliminer rapidement une quantité importante de liquide
Ex : 1 à 1,5L à 30 minutes
Le malade est soulagé au niveau respiratoire : diminution de la dyspnée et des signes
d’insuffisance respiratoire
- Normalisation de la tension et des pulsations, disparition des sueurs, des cyanoses…
Eléments de surveillance :
- Diurèse
 6
6
 7
7
1
/
7
100%