Polyradiculonévrite aiguë inflammatoire PHYSIOPATHOLOGIE

Item 95 : SYNDROME DE GUILLAIN BARRÉ
Polyradiculonévrite aiguë inflammatoire
PHYSIOPATHOLOGIE :
Affection fréquente pouvant survenir à tout âge constituant une urgence médicale
Démyélinisation segmentaire et multifocale des nerfs périphériques
Mécanisme immuno-allergique
En général un seul épisode, récidive exceptionnelle
Facteurs déclencheurs :
o Infection récente (3S) : Episode respiratoire ou digestif, Campylobacter, VIH, CMV
o Rarement vaccination ou sérothérapie
CLINIQUE :
ATTEINTE SENSITIVE :
o PARESTHESIES ascendantes, bilatérales et symétriques
o Trouble de la sensibilité profonde (proprioception) avec ataxie proprioceptive, hypoesthésie,
mais sensibilité épicritique normale
o Douleurs spontanées : MYALGIES, RADICULAGIES
ATTEINTE MOTRICE
o DEBUT SYMETRIQUE PROXIMAL AU MI
o EXTENSION ASCENDANTE : Muscles MS → M. tronc, nuque → M. intercostaux avec risque
insuffisance respiratoire aigue → M. craniens : VII, IX, X, XI, rarement III, IV, VI
Paralysie faciale : DIPLEGIE ++
Trouble phonation
Trouble DEGLUTITION
o HYPOTONIE
o ROT diminué voire AREFLEXIE
o PAS D’AMYOTROPHIE
ATTEINTE VEGETATIVE
o Fréquent mais transitoire 2S
o Hypotension orthostatique majeure/hypertension avec variation tensionnelle
o Troubles du rythme/ de la conduction
o Bradycardie/tachycardie
o Anomalie de la sudation, dysfonction érectile, troubles urinaires ou digestifs (constipation)
JAMAIS de troubles vésico-sphinctérien
FORMES CLINIQUES :
Syndrome de Guillain barré démyélinisant sensitivo-moteur : risque d’incubation, peu de séquelles
Neuropathies motrices axonales aigues (AMAN) : pas de risque d’incubation, durée d’évolution et souvent
incomplète (++ si secondaire à campylobacter)
3 PHASES
Extension rapide du déficit moteur : 1 à 4 S
Plateau de 1 à 3 S
Récupération spontanée sur quelques semaines à quelques mois
Récupération dans l’ordre inverse de l’apparition des symptômes
Plus de récupération possible au-delà de 12 à 18mois
SIGNES DE GRAVITES
Atteinte respiratoire
Atteinte bulbaire
Atteinte végétative
Tétraparésie

FORMES ATYPIQUES :
Atteinte sensitive prédominante
SD de MILLER FISHER : ATXIE + AREFLEXIE diffuse + OPHTALMOPLEGIE complète (diplopie)
DIAGNOSTIC :
o ENMG : testing de l’action motrice des nerfs périphériques sensitifs et moteurs
DEMYELINISATION
Ralentissement des vitesses de conduction
Augmentation des latentes distale
Allongement de la latence des ondes F et H
BLOCS DE CONDUCTION
Inexcitabilité des nerfs = mauvais pronostic.
Cette atteinte est bilatérale et symétrique.
Peut être normal au début (refaire à J2)
Recherche atteinte AXONALE de mauvais pronostic = diminution des amplitudes des PA
o PL :
o DISSOCIATION albumino-cytologique
o Souvent retardée de 3 à 10 jours : une PL normale n’élimine pas le diagnostic
o Hyperprotéinorachie > 0,5g/l allant jusqu'à plusieurs g
o < 10 lymphocytes/ mm3
o Pas pathognomonique : BCD : Barré, Compression medullaire, Diabète…
o ABSENCE DE S. INFLAMMATOIRE BIOLOGIQUE : VS CRP
o NFS : lymphopénie
o Bilan hépatique : cytolyse hépatique
BILAN ETIO
o Sérologie CAMPYLOBACTER, Lyme
o Sérologie VIH, VHB, VHC
o CMV, EBV (plus à but épidémio)
o Ac anti-gangliosides : associé aux AMAN ou MILLER FISHER
RETENTISSEMENT :
o GDS, Rx thoracique, EFR, ECG : (trouble du rythme ?)
o Ionogramme sanguin : recherche de SiADH
PRONOSTIC :
Récupération complète 80%
Déficit sensitivomoteur modéré 10%,
Séquelles motrices invalidantes 5%, décès 5%
FACTEURS DE MAUVAIS PRONOSTICS
Âge > 60 ans
Diplégie faciale initiale
Ventilation prolongée, IOT
Rapidité d’installation du déficit
Déficit sévère
Inexcitabilité à l’ENMG
+/- Ac anti-jéjuni, VHC
+/- Durée longue de la phase de plateau

COMPLICATIONS :
DRA : 20% des patients nécéssite ventilation artificielle pour durée environ 6S
Mort subite / TdR très rare
Troubles de déglutition avec PNP d’inhalation
Complications oculaires si diplégie faciale
Complications liées décubitus : escare, thrombose veineuse, EP , infections nosocomiales
DIAGNOSTICS DIFFÉRENTIEL :
Méningo-radiculite infectieuse : VIH, LYME, VHC / ou par envahissement néoplasique : recherche de
blastes, cellules tumorales
Syndrome de compression médullaire , syndrome de la queue de cheval
Poly-neuropathie toxiques/métaboliques/inflammatoires dont Porphyrie, botulisme, poliomyélite
Polyradiculonévrite démyélinisante subaiguë (>4sem) ou chronique (>12sem)
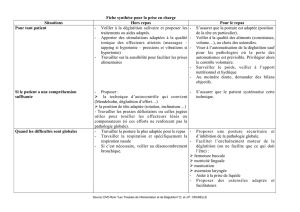
PEC THERAPEUTIQUE :
URGENCE DIAGNOSTIQUE ET THÉRAPEUTIQUE
Hospitalisation systématique à proximité d’une réanimation, prévenir les réanimateurs
Testing déglutition avant repas, sinon à jeun, SNG si troubles de la déglutition
IOT si CV < 15ml/kg et VNI si troubles respiratoires
Traitement étiologique spécifique :
o Précoce dans les 2 premières semaines ou si signes de gravité
o ÉCHANGES PLASMATIQUES : : 4-6 échanges 1 jour sur 2
o Ou Ig POLYVALENTES IV : 0,4g/kg/j pendant 5j
Avant Ig : Créat +/- dosage Ig pour recherche deficit en IgA, risque de réaction d’hypersensibilité
SURVEILLANCE : RECHERCHE DE SIGNES DE COMPLICATIONS
o Pluriquotidienne :
Pouls TA SpO2 ECG
Difficultés respiratoire : Peack flow (capacité vitale) + temps d’apnée + toux efficace,
ampliation thoracique, FR
Troubles de déglutition
Testing musculaire
Recherche de signes de TVP
Signes de dysautonomie
o Transfer en réa si : Toux improductive, Fausses routes, Encombrement bronchique, Rythme/tension,
Extension rapide du déficit, Accès de dyspnée.
Mesures associées :
o PRÉVENTION DES COMPLICATIONS DE DÉCUBITUS : FDR DE MTEV ++++
ANTICOAGULATION à dose préventive : HBPM
Prévention des positions vicieuses : KINÉSITHÉRAPIE
o KINÉSITHÉRAPIE : PEC EN RÉÉDUCATION FONCTIONNELLE, RÉÉDUCATION
PRÉCOCE et POURSUIVIE : lutte contre désadaptation à l’effort
o Contrôle de la dysautonomie : atropine si bradycardie, remplissage si hypotension artérielle
o Lutte contre la dénutrition : régime hypercalorique et apports vitaminiques (B1/B6)
o Soines occulaires si diplégies
o ALD 30 ssi formes graves
1
/
3
100%