RÉTROSPECTIVE 2004
269
La Lettre du Cancérologue - Volume XIII - n° 6 - novembre-décembre 2004
CANCERS COLORECTAUX
Cancer du côlon : chimiothérapie adjuvante
C’est certainement la publication finale de l’essai MOSAIC qui
aura eu le plus d’impact sur les pratiques en 2004. L’essai
MOSAIC comparait six mois de LV5FU2 à six mois de FOL-
FOX4 chez des patients ayant un stade II ou III (1). Les
2 246 patients inclus ont été stratifiés selon le centre, le T de la
classification TNM (T2 versus T3 versus T4), le nombre de gan-
glions envahis (N0 versus N1 versus N2) et la présence d’une
complication tumorale initiale (occlusion ou perforation). Les
caractéristiques de la maladie étaient bien équilibrées entre les
deux bras ; la moyenne d’âge était de 60 ans, 40 % des patients
présentaient un stade II, 18 % étaient en occlusion au diagnostic
et 8 à 9 % avaient une perforation digestive initiale. Le FOL-
FOX4 a induit 41 % de neutropénies de grade 3-4 (4,7 % pour le
LV5FU2). Une toxicité neurologique de grade 3 a été observée
chez 12,4 % des patients du bras FOLFOX4 ; le suivi de ces
patients a confirmé le caractère régressif de cette neuropathie sen-
sitive, puisque 1 % seulement des patients gardaient une neuro-
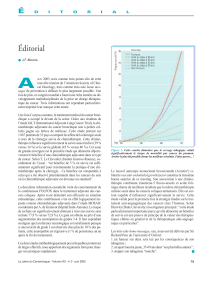
pathie de grade 3 six mois après la fin du traitement. La survie
sans rechute à trois ans, objectif principal de cette étude, est de
78,2 % dans le bras FOLFOX4 versus 72,9 % dans le bras
LV5FU2 (p = 0,002). Les courbes de survie sans rechute sont
représentées dans la figure 1. Ce résultat signifie une réduction
de 23 % du risque de rechute dans le bras FOLFOX4. Cette réduc-
tion est de 24 % pour la population des stades III, et de 20 % pour
les stades II.
Cette étude est donc positive concernant son objectif principal.
Le bénéfice est observé dans chaque sous-groupe de population.
Le FOLFOX4 est donc le premier traitement combiné qui a mon-
tré un avantage par rapport au 5-FU continu dans le traitement
adjuvant des cancers coliques.
Une analyse avec données individuelles de 17 367 patients inclus
dans 22 études randomisées de traitement adjuvant dans le can-
cer du côlon (ASCO 2004, abstr. 3502) a montré qu’il existe une
corrélation entre la survie sans récidive à trois ans et la survie
globale à cinq ans. Les taux de rechute de un à cinq ans étaient
respectivement de 11, 13, 7, 4 et 3 %. Soixante-quatorze pour
cent des rechutes sont survenues dans les trois premières années ;
95 % des patients sans rechute de leur maladie à trois ans étaient
en vie à cinq ans ; 86 % des patients ayant rechuté à trois ans
étaient morts à cinq ans. Sur les 22 études analysées, 19 avaient
les mêmes conclusions concernant la survie sans récidive et la
survie globale. Cette analyse montre une étroite corrélation entre
la survie sans rechute à trois ans et la survie globale à cinq ans,
avec un petit facteur d’atténuation. La survie sans rechute à
trois ans permet de prédire la survie à cinq ans et est un objectif
principal approprié pour les essais évaluant le traitement adju-
vant des cancers du côlon par une chimiothérapie à base de
5-FU. Adopter la survie sans récidive comme critère principal
devrait permettre un accès plus rapide aux nouvelles thérapeu-
tiques.
Afin de quantifier l’importance du bénéfice de la chimiothérapie
adjuvante chez des sous-groupes spécifiques de patients, les don-
nées de 3 302 patients issues de sept essais randomisés ont été
regroupées (2). Les patients avaient été opérés d’un cancer du
côlon et avaient été randomisés entre chirurgie seule ou 5-FU +
acide folinique ou lévamisole. La moitié des patients ont reçu une
chimiothérapie contenant du 5-FU, et l’autre moitié n’a pas reçu
de traitement adjuvant. Chez 44 % des patients, il n’y avait pas
d’atteinte ganglionnaire. Les seuls facteurs pronostiques indé-
pendants qui ressortent de cette analyse sont le statut ganglion-
naire, la taille tumorale et le grade. Une modélisation destinée à
évaluer la survie selon l’âge, le stade T, le statut ganglionnaire
Cancers digestifs
Gastrointestinal cancers
●
C. Tournigand*
* Service d’oncologie médicale, hôpital Saint-Antoine, Paris.
1,0
0,9
0,8
0,7
0,6
0,5
0,4
0,3
0,1
0,2
0,0 0 6 12 18
Mois
p = 0,002
FL plus oxaliplatine
(237 événements, 21,1%)
FL (293 événements, 26,1 %)
24 30 36 42 48
FL + oxaliplatine
FL
1123
1123
1086
1066
1023
981
959
903
888
817
663
619
395
356
Probabilité
Figure 1.
Survie sans récidive LV5FU2 versus FOLFOX4.
.../...

RÉTROSPECTIVE 2004
273
La Lettre du Cancérologue - Volume XIII - n° 6 - novembre-décembre 2004
et le grade est accessible sur le site www.mayoclinic.com/calcs.
Il s’agit d’un outil permettant d’évaluer le bénéfice d’une chi-
miothérapie adjuvante chez un patient donné.
À propos de l’intérêt de la chimiothérapie adjuvante chez les
patients ayant une tumeur de stade II, les recommandations de
l’ASCO sur le sujet ont été publiées dans le Journal of Clinical
Oncology d’août 2004 (3).
L’étude X-ACT (ASCO, abstr. 3509) a comparé le schéma de la
Mayo Clinic (FUFOL mensuel pendant 24 semaines) à la capé-
citabine (1250 mg/m
2
deux fois par jour, 14 jours sur 21 pendant
24 semaines). L’objectif principal de l’étude était de montrer une
équivalence de survie sans maladie (DFS) à trois ans entre les
deux bras. Mille neuf cent quatre-vingt-sept patients ont été
inclus. La capécitabine était mieux tolérée, avec moins de neu-
tropénies, de mucites et de diarrhées, mais plus de syndromes
mains-pieds. Les patients inclus étaient tous des stades III. La
survie sans maladie à trois ans était de 64,2 % dans le bras capé-
citabine et de 60,6 % dans le bras Mayo Clinic (p = 0,0528 ; HR
à 0,87 ; IC
95
: 0,75-1). La survie sans rechute à trois ans était de
65,5 % dans le bras capécitabine et de 61,9 % dans le bras Mayo
Clinic (p = 0,0407 ; HR à 0,86 ; IC
95
: 0,74-0,99). La survie glo-
bale à trois ans (OS) était de 81,3 % dans le bras capécitabine et
de 77,6 % dans le bras Mayo Clinic (p = 0,0706). Dans l’analyse
multivariée, les facteurs pronostiques étaient : la capécitabine
(p = 0,01), le sexe féminin (p = 0,0008), le statut ganglionnaire
N2 (p < 0,001) et l’ACE supérieur à la normale (p < 0,001). Dans
le bras capécitabine, 42 % des patients ont eu une diminution de
dose et 57 % ont été concernés par une réduction de dose, un
report ou une interruption de traitement. L’objectif principal de
cette étude a été atteint. La capécitabine s’est montrée compa-
rable au schéma de la Mayo Clinic en termes de survie globale à
trois ans, associée à une moindre toxicité, avec une tendance à
l’amélioration de la DFS et de l’OS en faveur de la capécitabine.
En bref, la capécitabine est moins toxique et au moins aussi effi-
cace que le schéma de la Mayo Clinic en situation adjuvante.
Toujours à l’ASCO, les résultats de l’étude QUASAR ont été
présentés : il s’agit d’une comparaison 5-FU + AF (schéma de
Roswell Park : 5-FU bolus + AF hebdomadaire pendant
30 semaines ou schéma de la Mayo Clinic pendant 24 semaines)
versus observation (ASCO 2004, abstr. 3501). Dans cette étude,
les patients pouvaient être inclus si leur médecin considérait que
l’indication d’une chimiothérapie adjuvante était incertaine. Trois
mille deux-cent-trente-neuf patients ont été randomisés, 1 617
dans le bras observation et 1 622 dans le bras chimiothérapie. Les
caractéristiques des patients étaient parfaitement distribuées entre
les deux bras, avec 92 % de stades I et II, 8 % de stades III, 71 %
de cancers du côlon et 29 % de cancers du rectum ou des deux,
un âge médian de 63 ans, 51 % de schémas de la Mayo Clinic,
6 % de radiothérapies préopératoires et 8 % de radiothérapies
postopératoires. Le suivi médian était de 4,6 ans. Le nombre de
décès pendant le traitement était similaire dans les deux bras :
4 % et 4,2 %. La survie sans récidive (RFS) à cinq ans pour tous
les patients inclus était de 77,8 % dans le bras chimiothérapie
versus 73,8 % dans le bras observation (p = 0,001). La survie glo-
bale à cinq ans était de 80,3 % dans le bras chimiothérapie ver-
sus 77,4 % dans le bras observation (p = 0,02). Un bénéfice du
traitement était observé dans tous les sous-groupes de patients.
Concernant les stades II, 224 décès sont survenus dans le bras
chimiothérapie et 262 dans le bras observation (p = 0,04), ce qui
correspond à un gain de survie globale de 3 %. Les auteurs
concluaient à un bénéfice faible mais significatif en termes de
survie globale (3 %) pour les patients avec un stade II traités par
chimiothérapie.
Les cancers colorectaux métastatiques
Les résultats de trois études randomisées en première ligne ont
été publiés. Il s’agit tout d’abord de l’essai du NCCTTG com-
parant l’IFL (schéma de Saltz) à une association CPT-11 + oxa-
liplatine (IROX) et au FOLFOX4 (4). Les résultats publiés
concernent donc les 795 patients des trois bras restants, à savoir
le bras IFL, le bras IROX et le bras FOLFOX4. L’ensemble des
résultats d’efficacité et de tolérance sont significativement supé-
rieurs dans le bras FOLFOX4. Les taux de réponse sont respec-
tivement de 31 %, 35 % et 45 %. Les médianes de survie sans
progression sont respectivement de 6,9 mois, 6,5 mois et 8,7 mois,
et les survies globales médianes de 15 mois, 17,4 mois et
19,5 mois. Le bras FOLFOX4 a entraîné significativement moins
de toxicités que les autres bras en termes de diarrhées, neutropé-
nies sévères, nausées-vomissements sévères, mais significative-
ment plus de neurotoxicités, comme attendu. Le schéma FOL-
FOX4 est donc un des protocoles standard en première ligne
thérapeutique des cancers colorectaux.
La deuxième étude est celle de stratégie comparant deux
séquences : FOLFOX6 suivi de FOLFIRI lors de la progression,
comparé à la séquence inverse (FOLFIRI suivi de FOLFOX6)
(5). Il n’a pas été observé de différence significative en termes
de survie sans progression après la première ligne (respective-
ment 8 mois et 8,5 mois), de taux de réponse (FOLFOX6 54 %
et FOLFIRI 56 %) et de survie sans progression après les
deux lignes thérapeutiques (FOLFIRI-FOLFOX6 14,2 mois et
FOLFOX6-FOLFIRI 10,9 mois). En deuxième ligne, les taux de
réponse ont été de 4 % pour le FOLFIRI et de 15 % avec le FOL-
FOX6. En termes de tolérance en première ligne, davantage de
mucites, nausées – vomissements et alopécies ont été observés
avec le FOLFIRI, alors que le FOLFOX6 est responsable de
davantage de neuropathies et de neutropénies. Au total, les deux
séquences ont permis d’obtenir des médianes de survie globale
prolongées : 21,5 mois dans le bras FOLFIRI-FOLFOX6 et
20,6 mois dans le bras FOLFOX6-FOLFIRI.
Concernant les trois principales drogues actuellement utilisées
en routine dans les cancers colorectaux métastatiques (5-FU, oxa-
liplatine et CPT-11), il faut souligner l’article de Grothey et al.,
qui a repris les résultats des sept principaux essais de phase III
publiés sur le sujet ces dernières années (6). Les auteurs ont
observé une corrélation entre la proportion de patients ayant reçu
les trois drogues au cours de leur maladie et la survie globale.
Cela démontre l’importance pour les patients de recevoir ces trois
médicaments majeurs.
En début d’année ont été publiés les résultats de l’essai du beva-
cizumab (Avastin
®
) en première ligne. Huit-cent treize patients
présentant un cancer colorectal métastatique ont été randomisés
entre un traitement par IFL (irinotécan 125 mg/m
2
+ 5-FU bolus
.../...

RÉTROSPECTIVE 2004
274
La Lettre du Cancérologue - Volume XIII - n° 6 - novembre-décembre 2004
500 mg/m
2
+ acide folinique 20 mg/m
2
, schéma hebdomadaire
quatre semaines sur six, dit de Saltz) + placebo, et un traitement
par IFL + bevacizumab (à la dose de 5 mg/kg tous les
quinze jours) (7). Les patients randomisés dans le bras IFL +
bevacizumab ont eu significativement plus de réponses que les
patients du bras IFL + placebo (44,8 % versus 34,8 % ; p = 0,004) ;
la survie sans progression a été significativement améliorée
(10,6 mois versus 6,2 mois ; p < 0,001), ainsi que la survie glo-
bale (20,3 mois versus 15,6 mois ; p < 0,001). Les courbes de
survie globale et de survie sans récidive sont représentées dans
la figure 2.
Au total, 85 % des patients du bras bevacizumab et 74 % des
patients du bras placebo ont présenté une toxicité de grade 3-4
(p < 0,01). Les pourcentages de décès toxiques et de décès dans
les 60 premiers jours n’étaient pas différents dans les deux
groupes (2,6 % versus 2,8 % ; 3,0 % versus 4,9 %). Les toxici-
tés principales ont été la diarrhée grade 3-4 (32 % versus 25 %)
et la leucopénie grade 3-4 (37 % versus 31 %). Une attention
toute particulière a été portée aux événements vasculaires : une
hypertension artérielle a été plus fréquemment observée sous
bevacizumab (22,4 % des patients versus 8,3 %), mais les phé-
nomènes thromboemboliques (19,4 % versus 16,2 %) ou hémor-
ragiques (3,1 % versus 2,5 %) n’ont pas été différents dans les
deux groupes. Six patients (1,5 %) du bras bevacizumab ont pré-
senté une perforation digestive.
Les résultats de l’impact des traitements de deuxième ligne des
patients inclus dans cette étude ont été présentés à l’ASCO
(ASCO, abstr. 3517). Un total de 231 (56,2 %) et 222 (56,2 %)
patients ont reçu une chimiothérapie de deuxième ligne avec ou
sans oxaliplatine. Dans cette étude, dans laquelle le schéma IFL
(± bevacizumab) a été administré en première ligne, l’administra-
tion d’une chimiothérapie de deuxième ligne avec de l’oxalipla-
tine était associée à une amélioration de la survie globale. Le sous-
groupe de patients ayant reçu de l’IFL + bevacizumab en première
ligne suivis d’une chimiothérapie avec de l’oxaliplatine en
deuxième ligne avait une médiane de survie de 25,1 mois. Cela
suggère qu’une première ligne avec bevacizumab et deux agents
de chimiothérapie, suivie en deuxième ligne par une troisième
molécule active, permet d’augmenter la survie globale des patients.
Autre cible : le récepteur à l’EGF. Le cetuximab est un anticorps
humanisé dirigé contre l’EGF-R. L’essai BOND est un essai thé-
rapeutique randomisé effectué auprès de patients dont la mala-
die est résistante au CPT-11 (progression sous CPT-11 ou dans
les trois mois ayant suivi l’arrêt du CPT-11) (8). Les patients
recevaient soit du cetuximab associé au CPT-11, soit du cetuxi-
mab seul. Le taux de réponse est de 22,9 % dans le bras
CPT-11 + cetuximab et de 10,8 % dans le bras cetuximab seul,
la différence étant significative. Le temps médian jusqu’à pro-
gression était également supérieur dans le bras combiné :
4,1 mois versus 1,5 mois (p < 0,001). La survie globale est de
8,6 mois dans le bras combiné et de 6,9 mois dans le bras cetuxi-
mab seul (p = 0,48). Parmi les patients exprimant le récepteur à
l’EGF, le cetuximab associé au CPT-11 est donc efficace chez
ceux ayant préalablement reçu du CPT-11, et l’AMM a donc été
obtenue dans cette situation.
Toujours en deuxième ligne, l’inhibiteur de la farnésyl transfé-
rase R115777 a été testé contre placebo chez 368 patients, selon
une randomisation 2:1 (9). Les résultats de cette étude sont néga-
tifs, puisqu’il n’a pas été retrouvé de différence significative de
survie sans progression ni de survie globale.
Parmi les nouvelles thérapies ciblées à l’étude, nous ne ferons
que citer les essais de phase II présentés cette année à l’ASCO :
le panitumumab (ABX-EGF, inhibiteur d’EGF-R), le gefitinib
(Iressa
®
) associé au FOLFOX4, le cetuximab combiné au FOL-
FOX4 et l’erlotinib (Tarceva
®
) associé à un schéma Xelox.
Chirurgie : cœlioscopie ou laparotomie ?
Les premières interventions de colectomie pour cancer par cœlio-
scopie datent des années 1990. Cette technique est controversée,
avec un doute sur le caractère réellement optimal de la résection
tumorale et sur le risque de récidive locale. Deux essais ont tenté
de répondre à la question “laparoscopie ou laparotomie ?”. La pre-
mière étude est multicentrique (48 centres) et a comparé, chez
872 patients ayant un cancer du colon, une exérèse par laparosco-
pie ou par laparotomie (10). Le suivi médian est de 4,4 ans. À
trois ans, le taux de rechute est similaire dans les deux groupes :
respectivement 16 % et 18 % (p = 0,32). Le taux de récidive anas-
tomotique est identique : moins de 1 % dans chaque groupe. La sur-
vie globale à trois ans n’est pas significativement différente entre
les deux groupes : 86 % dans le groupe laparoscopie et 85 % dans
le groupe laparotomie. En revanche, les suites opératoires sont plus
rapides, avec une durée médiane d’hospitalisation de cinq jours avec
la cœlioscopie et de six jours avec la laparotomie (p < 0,001). Il
Mois
Nombre de sujets à risque
402
411
362
363
320
292
178
139
73
51
20
12
10
00
IFL + bevacizumab
IFL + placebo
IFL + bevacizumab
IFL + placebo
20,315,6
Survie totale (%)
100
80
60
40
20
0010203040
Mois
Nombre de sujets à risque
402
411
269
225
143
73
36
17
6
8
0
0
IFL + bevacizumab
IFL + placebo
IFL + bevacizumab
IFL + placebo
10,6
6,2
Survie sans progression (%)
100
80
60
40
20
00102040
Figure 2.
Survie IFL + bevacizumab versus IFL + placebo.

RÉTROSPECTIVE 2004
275
La Lettre du Cancérologue - Volume XIII - n° 6 - novembre-décembre 2004
n’est pas observé de différence significative en ce qui concerne les
complications peropératoires, la mortalité à 30 jours, les complica-
tions dans les 60 jours ou les taux de réintervention.
La deuxième étude vient de Chine (11) : il s’agit, là encore, d’une
comparaison entre la laparotomie et la cœlioscopie chez des
patients ayant un cancer de la charnière rectosigmoïdienne. Sur
neuf ans, 403 patients ont été randomisés entre ces deux tech-
niques. Les caractéristiques des patients sont similaires. Il n’y a
pas de différence significative entre les deux groupes concernant
les données de survie : la survie sans récidive à 5 ans est de 75,3 %
dans le bras laparoscopie et de 78,3 % dans le bras laparotomie,
et les survies globales à cinq ans sont respectivement de 76,1 %
et 72,9 %. Le temps opératoire était plus long avec la laparosco-
pie, mais, là encore, le rétablissement postopératoire était plus
rapide dans le bras cœlioscopie. Les marges de résection, le
nombre de ganglions prélevés et la mortalité préopératoire sont
similaires dans les deux groupes.
Enfin, une équipe suédoise s’est intéressée au coût de ces
deux techniques à partir de l’essai COLOR, qui comparait les
deux procédures (12). L’intervention par cœlioscopie coûte plus
cher que la laparotomie, mais l’ensemble des coûts pour la société
durant les douze semaines postopératoires n’est pas significati-
vement différent entre les deux groupes.
Épidémiologie, prévention
Plusieurs facteurs diététiques ont été incriminés dans la surve-
nue des cancers colorectaux. L’effet protecteur de la consom-
mation de calcium sur la survenue d’un cancer colorectal a déjà
fait l’objet d’études in vitro et in vivo. Les études épidémiolo-
giques réalisées n’ont cependant pas permis de conclure à un effet
bénéfique de la consommation de calcium. Les données de
dix études épidémiologiques réalisées dans dix pays, incluant
plus de 534 000 personnes, ont été regroupées et analysées (13).
Les résultats montrent que la consommation de lait était inver-
sement proportionnelle au risque de développer un cancer colo-
rectal : comparés à une consommation de moins de 70 g de lait
par jour, les risques relatifs sont de 0,88 chez les personnes
consommant de 175 à 249 g/j et de 0,85 chez ceux consommant
plus de 250 g/j (p < 0,001). Le risque était également réduit chez
les personnes consommant des suppléments calciques.
Dans la Cochrane Review, deux reviewers ont analysé très pré-
cisément tous les essais sur la prévention du cancer colorectal ou
des adénomes par le calcium (14). Ils ont retenu deux essais ran-
domisés comparant, chez des patients ayant déjà des adénomes,
l’effet d’une consommation quotidienne de 1 200 mg de calcium
pendant quatre ans ou de 2 000 mg pendant trois ans. Dans cha-
cune des études, il y avait un groupe contrôle recevant un pla-
cebo. Les résultats combinés de ces deux études montrent qu’une
supplémentation calcique diminue le risque relatif de récidive
d’adénome (OR = 0,74), sans qu’un réponse ferme puisse être
avancée sur le risque de survenue d’un cancer.
CANCERS DU PANCRÉAS
Dans le domaine du cancer du pancréas, les faits marquants ont
été, d’une part, en adjuvant, la publication finale de l’essai adju-
vant de chimiothérapie et radiochimiothérapie, et, d’autre part,
en métastatique, des résultats de plusieurs essais randomisés tes-
tant l’efficacité de nouveaux médicaments, avec des conclusions
souvent décevantes, hormis celles de l’étude GEM-GEMOX.
Cancer du pancréas adjuvant : quelle place pour
la chimiothérapie et la radiochimiothérapie adjuvante ?
Le rapport final de l’essai européen ESPAC1 a été publié cette
année dans le New England Journal of Medicine (15). Il s’agit
d’un essai randomisé multicentrique, comparant, selon un plan
factoriel 2 x 2, la radiochimiothérapie seule, la chimiothérapie
seule, l’association des deux, ou l’absence de traitement adju-
vant. Les 289 patients inclus avaient eu une exérèse complète
de leur tumeur pancréatique. Globalement, dans 82 % des cas,
les marges étaient saines, et il existait une atteinte ganglion-
naire dans 54 % des cas. Le suivi médian est de 47 mois. La
chimiothérapie utilisée était une association d’acide folinique
(20 mg/m
2
) suivi d’un bolus de 5-FU (425 mg/m
2
), pendant
cinq jours tous les 28 jours. Six cycles étaient administrés. La
radiochimiothérapie associait une irradiation de 20 Gy en
dix séances sur deux semaines et un bolus de 5-FU (500 mg/m
2
)
les trois premiers jours de la radiothérapie. Les survies globales
dans chacun des quatre groupes sont les suivantes : observation
16,9 mois, radiochimiothérapie 13,9 mois, chimiothérapie
21,6 mois, radiochimiothérapie et chimiothérapie 14,2 mois. La
comparaison de la survie globale entre les groupes sans et avec
radiochimiothérapie (qu’ils aient ou non reçu une chimiothéra-
pie) est en défaveur de la radiochimiothérapie, puisque les
survies médianes sont de 15,9 mois dans les bras avec radio-
chimiothérapie et de 17,9 mois chez les patients n’ayant pas
reçu de radiochimiothérapie (p = 0,05). Les survies à deux ans
sont respectivement de 29 % et 41 %. Les Forrest Plot indiquent
que la radiochimiothérapie n’améliore pas la survie, que les
patients aient ou non reçu une chimiothérapie adjuvante. Le taux
de rechute (locale ou à distance) est de 82 % chez les patients
avec radiochimiothérapie et de 70 % chez les patients n’ayant
pas reçu de radiochimiothérapie. La comparaison entre les
groupes avec et sans chimiothérapie postopératoire montre un
avantage significatif en faveur de la chimiothérapie : les sur-
vies médianes sont de 20,1 mois et de 15,5 mois (p = 0,009).
Les survies à deux ans sont de 40 % et 30 %. Cet avantage en
survie est statistiquement significatif, que les patients aient ou
non reçu une radiochimiothérapie adjuvante. Le temps médian
sans récidive est de 15,3 mois avec la chimiothérapie et de
9,4 mois sans la chimiothérapie (p = 0,02). On peut donc dire
que, au vu de ces résultats, la chimiothérapie adjuvante apporte
un bénéfice en termes de survie globale, mais que la radiochi-
miothérapie n’offre pas de bénéfice, avec même une survie glo-
bale inférieure chez les patients traités. Avant de conclure à
une inefficacité de la radiothérapie dans cette indication, il
faut souligner, d’une part, que le protocole et les techniques
d’irradiation ont évolué depuis 1994 et, d’autre part, que, dans
le bras radiochimiothérapie et chimiothérapie, les patients
commençaient par l’irradiation, ce qui retardait la chimiothé-
rapie, avec possiblement un impact négatif en termes de rechute
à distance.

RÉTROSPECTIVE 2004
276
La Lettre du Cancérologue - Volume XIII - n° 6 - novembre-décembre 2004
Cancer du pancréas avancé ou métastatique
De nombreux essais thérapeutiques de phase III testant de nouvelles
molécules ont été menés. Ces nouvelles drogues sont l’exatecan,
inhibiteur de topo-isomérase 1, le pemetrexed, l’oxaliplatine et
le tipifarnib. La seule étude montrant une augmentation du taux
de réponse et un allongement de la survie sans progression est
l’étude GEM-GEMOX, sans qu’il y ait toutefois de différence
significative en termes de survie globale (ASCO 2004, abstr. 4008).
Dans cette étude présentée à l’ASCO, les patients recevaient soit
un schéma de gemcitabine seule administrée sur 30 minutes en
hebdomadaire, soit l’association gemcitabine-oxaliplatine J1-J2
(respectivement 1 000 mg/m
2
en 100 minutes à J1 et 100 mg/m
2
à J2, tous les quatorze jours). Trois cent treize patients ont été
traités. Le GEMOX a engendré significativement plus de throm-
bopénies de grade 3-4 (14 % versus 3,2 %), de vomissements de
grade 3-4 (8,9 % versus 3,2 %) et, comme cela était attendu, de
neuropathies, de grade 3 (19,1 % versus 0 %). Cependant, la tolé-
rance globale n’est pas différente entre les deux bras (39,7 % de
toxicité maximale de grade 3-4 pour le bras GEM versus 52,2 %
pour le bras GEMOX ; p = 0,03). Le taux de réponse (26,8 %
versus 17,3 % ; p = 0,04), le taux de bénéfice clinique (38,2 %
versus 26,9 %) et la survie sans progression sont en faveur du
bras GEMOX (5,8 mois versus 3,7 mois ; p = 0,038). La survie
globale est de 9 mois dans le bras GEMOX versus 7,1 mois dans
le bras (p = 0,13). En faisant l’analyse de la survie globale à huit mois
(objectif principal de l’essai), le nombre de patients survivants
est de 56,5 % pour le bras GEMOX et de 45,3 % pour le bras
GEM (p = 0,048). Cinquante-deux pour cent des patients ont reçu
une chimiothérapie de deuxième ligne dans le bras GEMOX et
53,1 % dans le bras GEM ; 32,8 % de ces deuxième lignes com-
portaient un sel de platine dans le bras GEMOX et 71,8 % dans
le bras GEM. Les résultats de cette étude confirment la bonne
tolérance et la bonne efficacité du GEMOX en termes de taux de
réponse, de survie sans progression et de bénéfice clinique, sans
que la différence de survie globale n’atteigne la significativité,
ce qui peut être dû à un manque de puissance statistique et/ou à
un “effet deuxième ligne”.
Toujours lors du congrès de l’ASCO, les résultats de trois autres
études randomisées, malheureusement toutes les trois négatives,
ont été présentés. Il s’agissait de comparer la gemcitabine à l’exa-
técan (ASCO 2004, abstr. 4005), l’association exatécan + gem-
citabine à la gemcitabine seule (ASCO 2004, abstr. 4006) ou
l’association pemetrexed + gemcitabine à la gemcitabine seule
(ASCO 2004, abstr. 4007). Aucune différence en termes de sur-
vie sans progression ou de survie globale n’a été observée. Enfin,
les résultats de l’essai ayant testé l’activité du tipifarnib ont éga-
lement été décevants (16). Le tipifarnib (R115777 ou Zarnestra
®
)
est un inhibiteur oral de la farnésyl transférase destiné à inhiber
K-Ras, dont le gène est muté dans 70 à 90 % des cas de cancers
du pancréas. Les patients recevaient gemcitabine + placebo ou
gemcitabine + tipifarnib. Six cent quatre-vingt-huit patients ont
été inclus. Il y a eu 8 % de réponses dans le bras contrôle et 6 %
dans le bras tipifarnib, avec respectivement 52 % et 53 % de sta-
bilisations. Davantage de neutropénies de grade 3-4 ont été obser-
vées avec le tipifarnib (40 % versus 30 %). Les survies sans pro-
gression sont comparables (médiane de 112 jours dans le bras
tipifarnib et de 109 jours dans le bras contrôle), de même que les
survies globales (respectivement 193 jours et 182 jours). Le déve-
loppement de ce médicament s’orientera donc vers d’autres loca-
lisations, telles que les leucémies ou les cancers du sein.
Autre nouvelle drogue, testée cette fois en phase II : le cetuxi-
mab. Le but est de bloquer, par cet anticorps anti-EGF-R, la pro-
lifération des cellules surexprimant ce récepteur. Soixante et un
patients ayant une maladie métastatique ou localement avancée
ont été sélectionnés et ont eu une recherche de l’expression de
l’EGF-R en immunohistochimie (17). La majorité d’entre eux
avaient une surexpression de l’EGF-R (58 % de marquage au
moins 1+). Parmi eux, 41 ont été inclus et traités par une asso-
ciation de gemcitabine (1 000 mg/m
2
hebdomadaires) et de cetuxi-
mab (400 puis 250 mg/m
2
hebdomadaires). Le taux de réponse a
été de 12,2 %, et 63,4 % des patients ont eu une maladie stable.
Le temps jusqu’à progression a été de 3,8 mois, et la survie glo-
bale de 7,1 mois. Les principaux effets secondaires ont été les
neutropénies (39 % de grade 3-4), les thrombopénies (17,1 % de
grade 3-4) et les éruptions acnéiformes (87,8 % tous grades confon-
dus, sans nécessité d’interrompre le traitement). Des essais de
phase III sont attendus.
Enfin, citons l’étude de phase II randomisée comparant l’oxali-
platine seul, le 5-FU et l’association 5-FU + oxaliplatine chez des
patients ayant un cancer du pancréas localement avancé ou méta-
statique (18). Soixante-trois patients ont été randomisés. Les
meilleurs résultats en termes de réponse et de survie sans pro-
gression ont été observés dans le bras combiné oxaliplatine + 5-FU :
10 % de réponses, survie sans progression médiane de 4,2 mois
et survie globale médiane de 9 mois.
Cancers de l’estomac
Les principales études publiées cette année sur le sujet sont des
études chirurgicales comparant différents types de curage gan-
glionnaire. L’étendue du curage ganglionnaire associé à la gas-
trectomie est toujours un sujet de controverse. Les Japonais ont
introduit le concept du curage appelé D2 dans les années 1960.
Il consiste en une dissection des ganglions périgastriques ainsi
que des ganglions le long du tronc cœliaque. Cependant, la gas-
trectomie D2 est une technique lourde, non dénuée de morbidité
et de mortalité, qui doit être réalisée par des chirurgiens entraî-
nés, avec une courbe d’apprentissage. Au Japon, où la fréquence
des cancers de l’estomac est élevée, les chirurgiens sont formés
à cette technique très tôt dans leurs études médicales, avec des
taux de mortalité opératoire de 2 % sur l’ensemble du pays. Plu-
sieurs essais randomisés comparant les deux types de curage, D1
et D2, ont déjà été publiés ces dernières années. En 2004, les
Danois ont repris et actualisé les données de survie de leur étude,
qui comparait un curage D1 et un curage D2 (19). Le suivi médian
chez les 711 patients de l’étude est de onze ans. Les survies à
onze ans sont de 30 % pour le groupe D1 et de 35 % pour le
groupe D2 (p = 0,53). La morbidité et la mortalité sont plus impor-
tantes dans le bras D2 : respectivement 25 % versus 43 %, et 4 %
versus 10 %.
L’expérience italienne sur 162 patients randomisés entre les deux
types de gastrectomie montrent une morbidité moyenne dans les
deux bras de 13,6 % (hémorragie intrapéritonéale, complications
 6
6
1
/
6
100%