Modalités et critères de positivité

Le Dépistage Du Cancer Bronchique est –il réaliste?
Modalités et critères de positivité
M.-P. Revel, HÔTEL DIEU, Paris
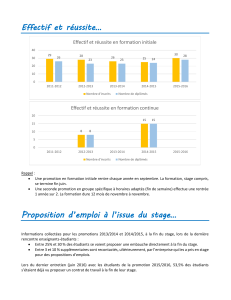
Soirée SFR Ile de France Juin 2013

Un bref rappel de l’historique
•Mayo Lung project
•ELCAP
•NLST

1) Années 70
Mayo Lung Project (MLP)
Etude randomisée financée par le National Cancer
Institute, de 1971 à 1983
–Radiographie et cytologie de l’expectoration vs
usual care
–Groupe dépisté:
•Survie à 5 ans supérieure
•Plus de stades précoces
•Plus de cancers opérables
•Plus de cancers (206 versus 160)
Mortalité spécifique
4.4 deaths per 1000 person-years in the intervention group
3.9 deaths per 1000 person-years in the control group
MAIS

2) Années 2000
Scanner faible dose
Early Lung Cancer Action Project
Scanner faible dose
Etude de cohorte non randomisée
1000 patients volontaires à risque
( 60 ans et 10 PA)
Prévalence de cancer: 2,7%.
22/27 (81%) stade I. 26/27 (96%) opérables
Prévalence de nodules: 23%
* C Henscke, Lancet 1999;354:99-105

•Pas de validation du dépistage CAR
–Proportion plus élevée de stades précoces
–Réduction mortalité? (non randomisées)
•Plusieurs types de biais
–Biais de latence (lead-time bias)
–Biais de durée (length-time bias)
–Biais de détection (overdiagnosis)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
1
/
53
100%