Explorations fonctionnelles : qu’en attendre et jusqu’où aller ? U

212 | La Lettre de l’Hépato-gastroentérologue • Vol. XV - n° 5 - septembre-octobre 2012
DOSSIER THÉMATIQUE
Prolapsus rectal et rectocèle
Figure 1. Algorithme des explorations fonctionnelles préopératoires d’un prolapsus rectal
extériorisé en fonction des symptômes associés.
Prolapsus rectal extériorisé
Bilan fonctionnel préopératoire
Si symptômes urinaires
Bilan urodynamique
Traitement des autres
troubles de la statique
pelvienne
Prise en charge
multidisciplinaire
Si constipation :
TTC, MAR
Information du patient,
poursuite des laxatifs,
traitement d’un anisme :
Prise en charge
multimodale
Imagerie dynamique
Traitement des autres
troubles de la statique
pelvienne
Prise en charge
multidisciplinaire
Explorations fonctionnelles :
qu’en attendre
et jusqu’où aller ?
Functional explorations: what to expect? How far to go?
Isabelle Berkelmans*
* Service des maladies de l’appareil
digestif, hôpital de Pontchaillou,
Rennes.
Un examen complémentaire ne doit être réalisé
que s’il est utile :
➤à la stratégie diagnostique, pour confirmer les
données de l’examen clinique, ou le compléter quand
il est insuffisant.
➤
à la stratégie thérapeutique, d’une part en
guidant le choix thérapeutique, médical ou chirur-
gical, et dans ce cas le choix du type d’intervention ;
d’autre part, en permettant une évaluation pronos-
tique de la thérapeutique choisie, par l’identification
de facteurs prédictifs du résultat fonctionnel.
Position du problème
On distinguera le prolapsus rectal extériorisé de la
rectocèle et de l’intussusception éventuellement
associée, car la présentation clinique et les choix
thérapeutiques sont différents. Les explorations
fonctionnelles utiles ne seront donc pas obligatoi-
rement identiques et n’interviendront pas au même
moment de la stratégie de prise en charge.
Explorations fonctionnelles
du prolapsus rectal extériorisé
(figure 1)
Le diagnostic du prolapsus rectal extériorisé est fait
par l’examen clinique dynamique ; aucune explora-
tion complémentaire n’est donc utile à la stratégie
diagnostique. Son traitement est chirurgical. Les
explorations fonctionnelles choisies sont effectuées
dès que la décision chirurgicale est prise, en accord
avec le patient. Elles devront aider au choix du type
d’intervention et déterminer des facteurs prédictifs
du résultat fonctionnel sur les symptômes accompa-
gnant le prolapsus : constipation et/ou incontinence.
L’avènement de la rectopexie antérieure laparo-
scopique a permis de diminuer significativement
la fréquence de la constipation postopératoire en
évitant la dénervation sympathique due à la dissec-
tion postérolatérale du rectum des précédentes tech-
niques (1). Elle permet de corriger l’incontinence
fécale chez 80 à 90 % des patients (1). Quels sont
les résultats des explorations fonctionnelles, et ces
résultats modifient-ils la stratégie opératoire ?
Imagerie dynamique : colpocysto-
défécographie, IRM dynamique,
endosonographie anale dynamique
Les examens d’imagerie dynamique pelvipérinéale
font partie intégrante de l’approche globale et multi-

La Lettre de l’Hépato-gastroentérologue • Vol. XV - n° 5 - septembre-octobre 2012 | 213
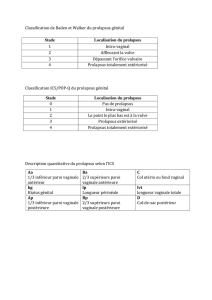
Points forts
»
Les études évaluant la valeur prédictive des explorations initiales sur le résultat fonctionnel post-
opératoire du prolapsus rectal et de la rectocèle sont rares ou inexistantes.
»
Les explorations fonctionnelles doivent guider le diagnostic et la prise en charge de symptomatologies
complexes et intriquées.
»Elles sont dominées par l’imagerie dynamique.
Mots-clés
Colpocysto-
déféco graphie
IRM dynamique
Manométrie
anorectale
Prise en charge
multidisciplinaire
et multimodale
disciplinaire des troubles de la statique pelvienne.
La colpocystodéfécographie (CCD) et l’IRM dyna-
mique, ou déféco-IRM, permettent une étude globale
des 4 segments pelvipérinéaux : antérieur vésico-
urétral, moyen utérovaginal, postérieur anorectal
et supérieur péritonéal. Ces 2 examens exigent une
technique rigoureuse pour optimiser leurs perfor-
mances diagnostiques : opacification préalable du
grêle pour la CCD, opacification du rectum pour
l’IRM dynamique, obtention d’une évacuation rectale
et vésicale permettant de démasquer des prolapsus
en compétition défavorable, telle qu’une entéro-
cèle que l’examen clinique peut méconnaître ou
sous-estimer. Si ces critères de qualité sont réunis,
leurs résultats sont globalement comparables, la
CCD restant cependant supérieure pour la mise
en évidence des entérocèles (2) et des sigmoïdo-
cèles. Les résultats des 2 types d’IRM, ouvertes (peu
disponibles) et fermées, seraient identiques sur la
détection des prolapsus rectaux, vésicaux et des
rectocèles antérieures significatives. L’intérêt de
l’endosonographie anale dynamique a récemment
été souligné, du fait de sa bonne tolérance et de
l’absence d’irradiation. Elle aurait une bonne concor-
dance diagnostique avec la défécographie utilisée
comme gold-standard pour le diagnostic de recto-
cèle, d’intussusception, d’anisme et d’entérocèle de
grade III (3). Ses résultats seraient comparables à
ceux de l’IRM dynamique pour le diagnostic de recto-
cèle, descente périnéale et entérocèle (4). Sa limite
est la mauvaise évaluation des troubles de la statique
pelvienne antérieurs et moyens, et elle ne peut donc
pas être recommandée pour l’instant dans le bilan
préthérapeutique d’un prolapsus rectal extériorisé.
La valeur prédictive des résultats de l’imagerie dyna-
mique sur le résultat fonctionnel de la chirurgie du
prolapsus rectal extériorisé n’a fait l’objet d’au-
cune étude spécifique. Cependant, en recherchant
d’autres troubles de la statique pelvienne associés au
prolapsus rectal, l’imagerie dynamique participe à la
stratégie de choix du type d’intervention chirurgicale
et, par conséquent, à son résultat fonctionnel et
anatomique : correction d’un prolapsus antérieur ou
moyen associé, choix d’une voie d’abord haute pour
correction d’une entérocèle (risque de récidive du
prolapsus en cas d’entérocèle non corrigée). L’ima-
gerie dynamique modifierait le type de chirurgie
initialement programmée chez 41 à 67 % des patients
ayant des troubles de la statique pelvienne ou une
incontinence fécale. Ces données de la littérature
incitent à pratiquer systématiquement une CCD ou
une IRM dynamique dans le bilan préopératoire d’un
prolapsus rectal extériorisé.
Manométrie anorectale
Le prolapsus du rectum se caractérise par une hypo-
tonie anale au repos et une contraction volontaire
plus faible par rapport à des sujets contrôles, les
patients incontinents ayant des valeurs plus basses
que les patients non incontinents (5). Une étude
récente (6) a montré une corrélation entre l’impor-
tance de l’hypotonie anale et le grade du prolapsus,
l’hypotonie étant la plus sévère dans les prolapsus
extériorisés. L’hypotonie pourrait être secondaire
à une neuropathie pudendale d’étirement, à des
lésions anatomiques du sphincter interne, ou à une
inhibition permanente de l’activité du sphincter anal
interne, dont témoignerait l’absence de réflexe
rectoanal inhibiteur parfois décrit en manométrie.
La rectopexie améliorerait les pressions de repos
du canal anal et la contraction volontaire (7), sauf
chez les patients restés incontinents. Une pression
de repos inférieure à 10 mmHg et une contrac-
tion volontaire inférieure à 50 mmHg seraient des
facteurs prédictifs de la persistance de l’incontinence
après la chirurgie (7). En revanche, d’autres études ne
retrouvent pas de facteurs manométriques prédictifs
des résultats opératoires après rectopexie, que ce
soit pour la continence ou la constipation postopé-
ratoire (8). Dans ces conditions et en l’absence de
consensus clairement défini à l’heure actuelle, il n’est
pas licite de pratiquer une manométrie préopératoire
systématique, ses résultats ne modifiant pas l’indi-
cation opératoire et ne guidant pas le choix du type
d’intervention. Une nuance pourrait être apportée
en cas de prolapsus extériorisé avec constipation
entrant dans le cadre d’un possible côlon irritable,
pouvant être associé à un anisme ou à des ondes
ultra-lentes : on sera prudent et avertira les patients
d’une possible persistance de la constipation en
postopératoire et de la nécessité de faire prendre
en charge cette anomalie fonctionnelle associée.
Highlights
»
Studies evaluating predictive
value of functional explorations
on the functional outcome of
surgery for rectal prolapse or
rectocele are rare.
»
Functional explorations
should guide diagnosis and
treatment of complex and
intricated symptoms.
»
They are dominated by
dynamic imaging.
Keywords
Colpocystodefecography
Dynamic RMI
Anal manometry
Mutidisciplinary
and multimodal approach

214 | La Lettre de l’Hépato-gastroentérologue • Vol. XV - n° 5 - septembre-octobre 2012
Explorations fonctionnelles : qu’en attendre et jusqu’où aller ?
DOSSIER THÉMATIQUE
Prolapsus rectal et rectocèle
Figure 2. Algorithme des explorations fonctionnelles d’une rectocèle antérieure.
TTC, EE, BUD, si constipation,
incontinence ou signes
urinaires
Imagerie dynamique
Rectocèle
Imagerie dynamique
MAR et test au ballonnet
Stratégie thérapeutique :
bilan préopératoire
Stratégie diagnostique :
examen clinique à confirmer
ou à compléter
Temps de transit colique
Bien que la rectopexie antérieure ait amélioré le
résultat fonctionnel de la chirurgie du prolapsus rectal,
le taux de constipation postopératoire, persistante ou
de novo, reste, dans certaines séries, non négligeable.
Il est donc conseillé d’effectuer un temps de transit
des marqueurs radio-opaques chez les patients ayant
un prolapsus rectal et se plaignant de constipation,
bien que cette méthode soit peu sensible et peu repro-
ductible. Cette attitude prudente permettra égale-
ment d’avertir le patient de la possible persistance de
sa constipation en postopératoire et de la nécessité
de poursuivre le traitement laxatif. Une nouvelle
méthode utilisant une capsule qui mesure le temps
de transit des différents segments digestifs grâce aux
modifications du pH semble prometteuse (9).
Échographie endoanale
et électrophysiologie du périnée
Le prolapsus rectal peut être associé à un defect
sphinctérien interne et/ou externe, significativement
plus fréquent chez les patients souffrant d’inconti-
nence (5). Une neuropathie pudendale attestée par
un allongement de la latence motrice distale du nerf
pudendal a été décrite chez 55,6 % des patients ayant
un prolapsus rectal. Cependant, les résultats préopé-
ratoires de la latence motrice distale du nerf pudendal
n’ont aucune valeur prédictive de l’incontinence post-
opératoire. Aucune étude ne montrant actuellement
de valeur prédictive de l’échographie endoanale ou de
l’électrophysiologie du périnée sur le résultat fonc-
tionnel postopératoire, on ne peut recommander ces
examens dans le bilan préopératoire d’un prolapsus
rectal. En revanche, l’échographie endoanale, et en
particulier celle en 3D, a certainement sa place pour
rechercher un defect sphinctérien en cas de persis-
tance de l’incontinence en postopératoire.
Explorations fonctionnelles
de la rectocèle antérieure
(figure 2)
Le problème de la rectocèle antérieure est plus
complexe, car son diagnostic est souvent fait à
l’occasion d’un “syndrome d’obstruction défécatoire”
(sensation d’évacuation incomplète, poussées défé-
catoires, manœuvres digitales, utilisation de suppo-
sitoires ou lavements, douleurs anales, rectorragies)
pouvant être expliqué par d’autres anomalies telles
qu’une intussusception rectale, ou procidence rectale
interne, ou encore un anisme. Une étude a montré
que la rectocèle et le prolapsus muqueux interne
étaient associés à 3 anomalies “occultes” (dont
l’anisme et l’hyposensibilité rectale) dans 66 % des
cas (10), ce qui explique le concept de “syndrome
de l’iceberg”. Un double défi est à relever : rapporter
les plaintes à la rectocèle sans négliger une autre
anomalie fonctionnelle ou anatomique qui pourrait
avoir une incidence sur les résultats de la thérapeu-
tique, en particulier chirurgicale. Les explorations
complémentaires peuvent donc être discutées.
Dans la stratégie diagnostique
L’examen clinique est souvent suffisant pour iden-
tifier un prolapsus rectal ou un anisme, mais moins
précis pour le diagnostic des prolapsus vaginaux
postérieurs (11, 12). Il peut alors être complété par
une imagerie dynamique, CCD ou IRM dynamique,
en particulier avant la chirurgie. Cependant, la
rectocèle est retrouvée chez 80 % des patientes
asymptomatiques en défécographie (13). La taille
et la non-vidange de la rectocèle lors de l’évacua-
tion ne sont pas toujours des critères prédictifs du
caractère significatif de la rectocèle. L’imagerie n’est
donc utile au diagnostic que si elle est corrélée à
l’interrogatoire et à l’examen physique.
Dans la stratégie thérapeutique
➤
Pour rechercher d’autres anomalies fonction-
nelles ou troubles de la statique pelvienne, ce qui
guiderait la décision thérapeutique, et en particulier
le choix du type de chirurgie. Cette attitude s’ins-

La Lettre de l’Hépato-gastroentérologue • Vol. XV - n° 5 - septembre-octobre 2012 | 215
DOSSIER THÉMATIQUE
crit dans une démarche de prise en charge globale
et multidisciplinaire des troubles de la statique
pelvienne. La CCD ou la déféco-IRM sont indispen-
sables au bilan préopératoire. Elles recherchent une
entérocèle, facteur prédictif d’un mauvais résultat de
l’intervention de Stapled Transanal Rectal Resection
(STARR) et contre-indication à la technique (14, 15).
La recherche d’une procidence interne de haut grade
est également importante, car celle-ci peut participer
aux difficultés d’exonération qui risqueraient de ne
pas être totalement soulagées par une intervention
par voie transvaginale. On sera également attentif à
dépister un trouble de la statique pelvienne moyen
ou antérieur. En effet, la rectocèle peut constituer un
système de soutènement des 2 autres étages, et des
prolapsus antérieurs ou moyens peuvent se démas-
quer en postopératoire.
➤
Pour rechercher des facteurs prédictifs du résultat
fonctionnel, et en particulier d’incontinence anale
après une chirurgie par voie transanale. Une incon-
tinence anale de novo aux gaz et des impériosités
défécatoires peuvent survenir respectivement dans
9 et 34 % des cas après intervention de STARR, mais
régressent souvent dans les 6 premiers mois (16).
Cependant, les troubles de la continence peuvent
persister, essentiellement chez les patients ayant
une continence normale en préopératoire. Il n’y
a pas d’étude spécifique sur les critères prédictifs
d’une incontinence anale postchirurgicale, en parti-
culier manométriques. L’intervention de STARR ne
modifierait pas les pressions anales ni la contraction
volontaire, mais le volume maximal tolérable (VMT)
postopératoire est significativement diminué (17).
L’incontinence anale postopératoire est corrélée à la
réduction de la taille de la lumière rectale en défé-
cographie (18). Ces résultats engagent fortement à
pratiquer une manométrie anorectale préopératoire
pour identifier un profil manométrique d’inconti-
nence anale et, en particulier, un VMT bas. De plus,
la manométrie, associée à un test d’expulsion d’un
ballonnet, permet le diagnostic d’anisme, facteur
prédictif de mauvais résultat de la chirurgie transa-
nale et de récidive de la rectocèle (14). Sa prise en
charge par biofeedback est donc nécessaire avant
toute chirurgie. La défécographie préopératoire, et,
plus précisément, la grande taille de la rectocèle, et
sa non-vidange, n’aurait pas de valeur prédictive du
résultat de la chirurgie transanale (19). Un temps de
transit colique (TTC) sera effectué en cas de suspicion
de constipation de transit associée (risque de moins
bon résultat chirurgical, nécessité de poursuivre le
traitement laxatif en postopératoire).
Conclusion
L’imagerie dynamique, CCD ou IRM dynamique, est
nécessaire au bilan préthérapeutique du prolapsus
rectal et de la rectocèle pour faire un bilan complet
de l’ensemble des troubles de la statique pelvienne
et assurer une prise en charge multidisciplinaire
optimale dans le but d’améliorer non seulement
l’anatomie et la fonction mais aussi la qualité de
vie. On y ajoutera la manométrie anorectale dans
le bilan préopératoire d’une rectocèle à la recherche
d’un anisme justifiant une prise en charge spéci-
fique (prise en charge multimodale), et d’un périnée
“candidat” à l’incontinence. Les autres explorations
(TTC, échographie endoanale, BUD) seront effectuées
en fonction des symptômes associés. ■
1. Boons P, Collinson R, Cunningham C, Lindsey I. Laparos-
copic ventral rectopexy for external rectal prolapse improves
constipation and avoid de novo constipation. Colorectal
Dis 2010;12:526-32.
2. Pannu HK, Scatarige JC, Eng J et al. Comparison of supine
magnetic resonance imaging with and without rectal
contrast to fluoroscopic cystocolpoproctography for the
diagnostic of pelvis organ prolapse. J Comput Assist Tomogr
2009;33(1):125-30.
3. Regadas FS, Haas EM, Abbas MA et al. Prospective multi-
center trial comparing echodefecography with defeco-
graphy in the assessment of anorectal dysfunction in patients
with obstructed defecation. Dis Colon Rectum 2011;54:
686-92.
4. Vitton V, Vignally P, Barthet M et al. Dynamic anal endoso-
nography and MRI defecography in diagnosis of pelvic floor
disorders: comparison with conventional defecography. Dis
Colon Rectum 2011;54:1398-404.
5. Siproudhis L, Eléouet M, Rousselle A et al. Over rectal
prolapse and fecal incontinence. Dis Colon Rectum
2008;51(9):1356-60.
6. Harmston C, Jones O, Cunningham C et al. The rela-
tionship between internal rectal prolapse and internal
sphincter function. Colorectal Dis 2011;13(7):791-5.
7. Williams JG, Wong WD, Jensen L et al. Incontinence and
rectal prolapse: a prospective manometric study. Dis Colon
Rectum 1991;34(3):209-16.
8. Denis P, Ténière P, Michot F et al. Symptômes de consti-
pation étudiés par un questionnaire standardisé et manomé-
trie ano-rectale avant et après rectopexie au promontoire
(technique de Orr-Loygue) chez 25 patientes. Gastroenterol
Clin Biol 1990;14:328-33.
9. Rao SSC, Meduri K. What is necessary to diagnose consti-
pation ? Best Pract Res Clin Gastroenterol 2011;25(1):127-
40.
10. Pescatori M, Spyrou M, Pulvirenti d’Orso A. A prospec-
tive evaluation of occult disorders in obstructed defeca-
tion using the ‘iceberg diagram’. Colorectal Dis 2006;9:
452-6.
11. Siproudhis L, Ropert A, Vilotte J et al. How accurate
is clinical examination in diagnosing and quantifying
pelvirectal disorders? A prospective study in a group of
50 patients complaining of defecatory difficulties. Dis Colon
Rectum 1993;36(5):430-8.
12. Groenendijk AG, Van Der Hulst VP, Birnie E et al. Corre-
lation between posterior vaginal wall defects assessed by
clinical examination and by defecography. Int Urogynecol
J Pelvic Floor Dysfunct 2008;19(9):1291-7.
13. Shorvon PJ, Mc Hugh S, Diamant NE et al. defeco-
graphy in normal volonteers: results and implications. Gut
1989;30:1737-49.
14. Gagliardi G, Pescatori M, Altomare D et al. Results,
outcome predictors, and complications after stapled tran-
sanal rectal resection for obstructed defecation. Dis Colon
Rectum 2008;51:186-95.
15. Corman ML, Carriero A, Hager T et al. Consensus confe-
rence on the stapled transanal rectal resection (STARR) for
disordered defaecation. Colorectal Dis 2006;8:98-101.
16. Slim K, Mezoughi S, Launay-Savary MV et al. Repair
of rectocele using the stapled transanal rectal resection
(STARR) technique: intermediate results from a multicenter
French study. J Chir 2008;145(1):27-31.
17. Reboa G, Gipponi M, Logorio M et al. The impact of
stapled transanal resection on anorectal function in patients
with obstructed defecation syndrome. Dis Colon Rectum
2009;52:1598-604.
18. Boenicke L, Jayne D, Kim M et al. What happens in stapled
transanal rectum resection? Dis Colon Rectum 2011;54:593-600.
19. Stojkovic SG, Balfour L, Burke D et al. Does the need to
self digitate or the presence of a large or non emptying recto-
cele on proctography influence the outcome of transanal
rectocele repair? Colorectal Dis 2003;5:169-72.
Références bibliographiques
1
/
4
100%