REVUE DE PRESSE Grossesse et cardiomyopathie dilatée coordonné par le Dr F. Beygui

REVUE DE PRESSE coordonné par
le Dr F. Beygui
8 | La Lettre du Cardiologue • n° 434 - avril 2010
Grossesse et cardiomyopathie dilatée
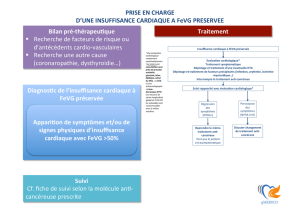
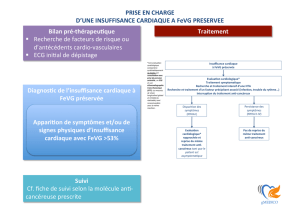
Actuellement, on déconseille une grossesse en cas de cardiomyopathie dilatée (CMD) avec
fraction d’éjection ventriculaire gauche (FEVG) inférieure à 30 %. Dans le registre britan-
nique (Roos-Hesselink JW et al. Heart 2009;95:680-6), les décès cardiaques maternels
durant la grossesse, bien que rares, sont fréquemment liés à une dysfonction systolique
ventriculaire gauche.
Cette étude canadienne s’est intéressée au suivi de 36 grossesses en présence de CMD,
et a comparé le devenir de ces patientes à celui d’autres patientes atteintes de la même
pathologie cardiaque sans grossesse intercurrente.
Les CMD étaient idiopathiques ou secondaires à un traitement par anthracyclines. Dans
18 cas, la dysfonction systolique ventriculaire gauche était modérée (FEVG de 45 à 54 %),
dans 8 cas, de moyenne importance (FEVG de 30 à 44 %), et dans 10 cas, sévère (FEVG
< 30 %). Les complications cardiaques, obstétricales, fœtales et néonatales, ont été colligées.
Puis, un suivi à 16 mois de deux groupes appariés de 18 patientes avec ou sans grossesse a
complété l’étude. Quatorze des 36 grossesses (39 %) ont été compliquées jusqu’au sixième
mois de post-partum par au moins un événement cardiaque majeur maternel. En analyse
multivariée, une dysfonction ventriculaire gauche d’importance moyenne à sévère (FEVG
< 45 %) et/ ou une classe fonctionnelle NYHA III ou IV ont représenté les principaux déter-
minants de ces complications cardiaques (p = 0,003). En revanche, aucune complication
cardiaque n’est survenue en cas de FEVG supérieure à 44 %, et de classe NYHA inférieure
à III, et en l’absence d’événement cardiaque dans les antécédents.
À 16 mois, la survie libre d’événements cardiaques est meilleure pour les 18 patientes
appariées sans grossesse (83 ± 10 % versus 28 ± 11 %, p = 0,02).
Le taux des complications néonatales est plus important pour les femmes ayant des facteurs
de risque obstétricaux et cardiaques (43 %).
C. Adams, service de cardiologie, CH d’Argenteuil.
TAVI : 84 % d’AVC silencieux (IRM de diffusion)
mais sans retentissement cognitif
Le risque d’AVC post-TAVI (Transfemoral aortic valve implantation) est de 2 à 10 %. Le
risque d’AVC silencieux est inconnu.
L’étude a comparé le taux d’AVC sur une cohorte de 32 patients avec TAVI (22 Edwards®,
10 CoreValve®) à celui d’un groupe témoin historique de 21 remplacements aortiques
chirurgicaux. Les autres sources d’emboles étaient évaluées avant l’implantation (par ECG,
doppler carotidien et transcrânien et échocardiographie). Les patients étaient exclus en cas
d’athérome aortique sévère. Tous avaient un athérome aortique moyen (84 %) à modéré
(16 %) intéressant l’arc dans 50 % des cas. Leurs âges et EuroSCORES étaient supérieurs à
ceux des témoins avant la chirurgie, les comorbidités étaient plus nombreuses. Ils recevaient
100 mg/j d’aspirine, 300 mg puis 75 mg/j de clopidogrel, et, pendant l’implantation, une
héparinothérapie (ACT/30 mn > 250 s) et une cathétérisation Swan-Ganz en cas de tension
artérielle supérieure à 100 mmHg. L’implantation était réalisée sous pacing cardiaque droit
(160-220/mn) avec flush fréquent des cathéters. Les ischémies cérébrales ont été évaluées
par tests neurologiques (National Institutes of Health Stroke Scale et Mini Mental State
Examination), IRM de diffusion avant, puis à 3,4 jours (2,5-4,4) et 3 mois après la procédure,
et mesure de la gêne fonctionnelle à 3 mois (modified Rankin Scale). Après la TAVI, 84 %
des patients (100 % de succès d’implantation) ont présenté de nouveaux foyers d’ischémie
cérébrale sur l’IRM à J3, contre 48 % des témoins après la chirurgie (p = 0,011). Les infarctus
étaient multiples (1 à 19 par patient) et diffus sur les deux hémisphères, témoignant d’un
processus embolique. Il n’existait aucun facteur prédicteur d’emboles en analyse multivariée.
Le volume total des lésions était plus petit après TAVI qu’après chirurgie (77 mm3 [59-94]
versus 224 mm
3
[11-338] ; p < 0,001). Après TAVI, aucune lésion n’était associée à un déficit
cognitif ou à un événement neurologique pendant l’hospitalisation (versus 1 AVC [5 %]
après chirurgie). Les lésions à l’IRM disparaissent dans 80 % des cas à 3 mois.
Anne Belmain-Appaix, institut de cardiologie, hôpital de la Pitié-Salpêtrière, Paris.
Commentaire
Les complications cardiaques maternelles sont
fréquentes en cas de FEVG inférieure à 45 % et/ou
de classe fonctionnelle NYHA III à IV. À l’inverse, les
patientes ayant une CMD débutante (FEVG > 44 %)
sans antécédents d’événements cardiaques, avec
peu ou pas de symptômes, ont mené une grossesse
non compliquée.
Les complications fœtales et néonatales sont égale-
ment plus fréquentes en cas de FEVG inférieure
à 45 %, de classe NYHA élevée et de facteurs de
risque obstétricaux.
La grossesse paraît avoir un effet négatif sur le
devenir à plus long terme des patientes porteuses
de CMD, probablement en raison de l’arrêt des
thérapeutiques pendant la grossesse (en particulier
IEC ou ARA II et diurétiques).
On peut donc identifier un groupe de patientes
ayant une CMD à risque pour mener une gros-
sesse (FEVG < 45 % et/ou classe fonctionnelle NYHA
élevée).
Référence bibliographique
Grewal J, Siu SC, Ross HJ et al. Pregnancy outcomes in
women with dilated cardiomyopathy. J Am Coll Cardiol
2010;55:45-52.
Commentaire
Le fort taux d’AVC silencieux s’explique par l’em-
bolisation de plaques athéromateuses aortiques
et de calcium valvulaire ou par les perturbations
hémodynamiques (pacing). Néanmoins, le reten-
tissement clinique est négligeable à court terme
et, dans la mesure où les liées à l’IRM disparaissent
dans 80 % des cas à 3 mois, il reste à évaluer à long
terme. La résultante reste moins péjorative qu’avec
la chirurgie, où le risque opératoire est rédhibitoire
chez ces patients, et celui de troubles cognitifs et
d’AVC clinique plus important.
Référence bibliographique
Kablert P, Knipp SC, Schlamann M et al. Silent and appa-
rent cerebral ischemia after percutaneous transfemoral
aortic valve implantation a diffusion-weighted magnetic
resonance imaging study. Circulation 2010;121:870-8.

REVUE DE PRESSE
coordonné par
le Dr F. Beygui
La Lettre du Cardiologue • n° 434 - avril 2010 | 9
Efficacité de l’ablation par radiofréquence des FA
paroxystiques symptomatiques sur cœur sain
résistantes à au moins 1 anti-arythmique :
étude ThermoCool AF
Les antiarythmiques (AAR) préviennent 20 à 70 % des récidives de FA à 1 an, l’ablation par
radiofréquence (ARF), 11 à 46 %.
ThermoCool AF, une étude multicentrique randomisée (2:1) en ouvert, a comparé ARF
et AAR sur les récidives de FA symptomatiques et la qualité de vie à 9 mois. Les patients
devaient avoir présenté au moins 3 FA paroxystiques symptomatiques dans les 6 derniers
mois résistantes à au moins 1 AAR. Les critères d’exclusion étaient : la prise d’amioda-
rone dans les 6 derniers mois, une FEVG inférieure à 40 %, une ARF, une insuffisance
cardiaque de classe NYHA III-IV, un IDM datant de moins de 2 mois, un pontage réalisé
dans les 6 derniers mois, un événement thromboembolique survenu dans les 12 derniers
mois, une pathologie pulmonaire, une chirurgie valvulaire, un DAI, une contre-indication
aux AAR ou aux anticoagulants, un diamètre de l’oreillette gauche supérieur à 50 mm.
L’ablation (cathéter irrigué Navistar®, cartographie Biosense Webster®) consistait à isoler
circonférentiellement les veines pulmonaires (VP) et à confirmer le bloc entrant (isopré-
naline recommandée). Des ablations additionnelles et 2 autres ablations réalisées dans
les 80 jours suivant la première opération ont été effectuées chez 12,6 % des patients. Le
traitement consistait en la prise d’anticoagulants pendant au moins 3 mois et, éventuel-
lement, d’AAR (5/67 patients). Les AAR prescrits étaient le dofétilide (5 %), la flécaïnide
(36 %), le propafénone (41 %) et le sotalol (18 %), l’amiodarone étant exclue. Une période
de cicatrisation de 3 mois précédait le suivi (temps d’évaluation dans le suivi : 1, 3, 6, 9
et 12 mois). Une titration de 14 jours précédait le suivi (temps d’évaluation dans le suivi :
5-10, 11-21 jours, 3, 6, 9 mois). Une ARF pouvait être réalisée, en cas d’échec, à partir
de J90. Étaient considérés comme des échecs du traitement une FA symptomatique, une
ARF répétée 80 jours après, une absence de bloc entrant sur les 4VPs, une modification
des traitements préspécifiés (dont AAR I/III, IEC, ARA 2, quinidiniques) et des effets secon-
daires imposant l’arrêt du traitement. L’objectif primaire était l’absence d’échec à 9 mois.
La sécurité était évaluée à 30 jours.
Cent six patients pour l’ARF et 61 pour les AAR (âge moyen = 55,7 ans, 33,5 % de femmes,
5,7 ans d’évolution, échec de 1,3 AAR) ont été inclus. L’objectif primaire a été atteint à
9 mois pour 66 % des cas avec l’ARF versus 16 % avec les AAR (HR = 0,3 ; IC
95
: 0,19-0,47 ;
p < 0,001), avec 70 % des patients ARF asymptomatiques versus 19 % (HR = 0,24 ; IC95 : 0,15-
0,39 ; p < 0,001), et 63 % versus 17 % libres d’arythmie (HR = 0,29 ; IC95 : 0,18-0,45 ;
p < 0,001). Le groupe de traitement était le seul prédicteur de succès. Parmi les 47 patients
en échec des AAR, 36 ont eu une ARF à 3,9 mois en moyenne. Les événements adverses
sont survenus pour 4,9 % des patients du bras ARF (sans gravité) et 8,8 % pour le bras
AAR. La qualité de vie (évaluée avec le questionnaire SF-36 mental et physique) ainsi que
la fréquence et la sévérité des symptômes ont été améliorées uniquement en cas d’ARF
(temps d’évaluation dans le suivi : 3, 6, 9 mois).
ABA
Évolutions dans l’infarctus du myocarde sur 20 ans :
plus fréquents, mais moins sévères
et avec plus de mortalité extracardiaque ;
effet partiel des changements de définitions
La définition de l‘infarctus du myocarde (IDM) a changé en 2000 (élévation de troponine
versus élévation de CK/CK-MB), ce qui pose le problème du suivi de l’incidence.
Les auteurs ont réalisé une étude communautaire sur 2 816 patients hospitalisés pour IDM
entre 1987 et 2006 dans le comté d’Olmsted (Minnesota). À partir de 2000, la troponine T et
le CK-MB étaient mesurés (l’élévation de la troponine était définie par une variation de plus
Commentaire
L’ARF est supérieure aux AAR en cas de FA paroxys-
tique symptomatique récidivante sur cœur “sain”
(récurrences, effets indésirables, qualité de vie).
L’amiodarone a été exclue, les critères d’échec
étaient très contraignants et les holters non enre-
gistrés (FA asymptomatique ?). Les complications
graves de l’ARF ont été évitées par l’expérience
des opérateurs, et le suivi à 9 mois n’évalue pas
la morbimortalité. L’objectif de qualité de vie est
atteint dans une population bien définie et dans
des centres expérimentés.
Référence bibliographique
Wilber DJ, Pappone C, Neuzil P et al. Comparison of an-
tiarrhythmic drug therapy and radiofrequency catheter
ablation in patients with paroxysmal atrial fibrillation. A
randomized controlled trial. JAMA 2010;303(4):333-40.

REVUE DE PRESSE coordonné par
le Dr F. Beygui
10 | La Lettre du Cardiologue • n° 434 - avril 2010
de 0,05 ng/ml [plus de 3 dosages perdant l’hospitalisation] ; avant 2000, seul le CK/ CK-MB
était mesuré. Les facteurs confondants d’élévation enzymatique ont été pris en compte. La
sévérité était évaluée par le score de Killip et la TA, et les modifications de l’ECG par le score
Minnesota. L’objectif était l’incidence des IDM, leur sévérité et la survie.
Quarante-trois pour cent des patients étaient des femmes (diminution/temps), de 68 ans
d’âge moyen. Vingt-cinq pour cent des IDM après 2000 étaient définis uniquement par
la troponine ; ces patients étaient plus âgés, plus souvent des femmes, présentaient plus
de comorbidités et plus d’IDM ST– moins sévèrement atteints et moins bien traités. Parmi
tous les IDM, le traitement par aspirine, bêtabloquant et statine à la sortie augmentait
dans le temps, avec plus de reperfusion (NS). L’incidence n’a pas changé entre 1987 et
2006 (186 à180/100 000) toutes définitions confondues, mais a diminué de 20 % (ajusté
sur l’âge et le sexe) sur les IDM CK/CK-MB (141/100 000, p = 0,02). L’incidence des IDM
ST– augmentait (liée à la définition incluant les élévations isolées de troponine [RR = 1,49,
IC
95
: 1,23-1,81]), tandis que celle des IDM ST+ diminuait de 41 % (toutes définitions
confondues). La sévérité diminuait entre 1987 et 2006 (HR de décès à 30 jours = 0,44,
IC95 : 0,3-0,64, – 4,3 % de décès/an, sans différence selon l’âge ni le sexe). La survie n’a
pas augmenté au-delà de 30 jours (quelles que soient les définitions). La cause principale
de mortalité était cardiovasculaire (62 % entre 1987-1991) puis extracardiaque (50 %
entre 2002 et 2006 [p < 0,001].
ABA
Hyperactivité plaquettaire sous antiagrégants :
agrégométrie, VerifyNow® et PlateletWorks®
modestes prédicteurs de MACE après implantation
de stents coronaires : étude POPULAR
Une hyperréactivité plaquettaire post-traitement (HRPP = sous aspirine et clopidogrel) est
prédictive d’événements cardiovasculaires majeurs (MACE) après stenting. Aucune étude
de grande ampleur n’a évalué en parallèle différents tests plaquettaires.
L’étude POPULAR, prospective, observationnelle et monocentrique, a comparé la fiabilité
des tests plaquettaires communs (agrégométrie conventionnelle [LTA, ADP 5 et 20 µmol/l],
VerifyNow
®
P2Y12, PlateletWorks
®
, IMPACT-R et PFA-100) chez 1 069 patients consécutifs
traités par clopidogrel avant et après implantation de stent coronaire (angioplastie élective)
entre 2005 et 2007. Le prétraitement associait clopidogrel (75 mg/j pendant plus de 5 jours,
300 mg dans les 24 heures précédant l’angioplastie ou 600 mg au moins 4 heures avant
angioplastie et aspirine 80-100 mg/j pendant au moins 10 j avant stenting), puis clopidogrel
75 mg/j et aspirine 80-100 mg/j pendant plus de 12 mois après (stent nu ou stent actif). La
compliance était évaluée à 6 semaines, 3 mois et 1 an (visites et pharmacie). Les patients
présentant des anomalies de l’hémostase, un taux de plaquettes inférieur à 150 000/mm3
ou suivant des traitements interférents étaient exclus. L’objectif primaire était la survenue
de MACE à 1 an (décès toute cause, infarctus du myocarde, thrombose de stent, AVC).
Le critère primaire de sécurité était les hémorragies majeures et mineures (TIMI). Les seuils
d’HRPP étaient définis par test selon les courbes ROC.
À 1 an, 82,1 % des patients étaient observants. Trois tests prédisaient de façon modeste
les MACEen cas d’HRPP :
• LTA (seuils : 42,9 % et 64,5 % sous ADP 5 et 20 µmol/l respectivement) : en cas d’HRPP,
le taux de MACE à 1 an était de 11,7 % (IC95 : 8,9-15 %) versus 6 % en l’absence d’HRPP
(IC95 : 4,2-8,2%), p < 0,001, AUC = 0,63 (IC95 : 0,58-0,68) ;
• VerifyNow® (seuil : 236) : 13,3 % en cas d’HRPP ; IC95 : 10,2-17%) versus 5,7 % en l’absence
d’HRPP (IC95 : 4,1-7,8 %), p < 0,001, AUC = 0,62 (IC95 : 0,57-0,67) ;
• PlateletWorks® (seuil : 80, 5) : 12,6 % en cas d’HRPP (IC95 : 8,8-17,2 %) versus 6,1 % en
l’absence d’HRPP (IC95 : 3,8-9,2 %), p = 0,005, AUC = 0,61 (IC95 : 0,53-0,69).
Aucun test ne prédisait le risque hémorragique (à court et à long terme). Les résultats étaient
similaires par analyse de quintiles d’HRPP.
ABA
Commentaire
Cette étude permet de faire le point sur l’épi-
démiologie des IDM malgré les changements de
définition : ils ne sont pas moins fréquents (avec
la nouvelle définition, sinon – 20 %), mais moins
sévères (sensibilité accrue de la troponine), il y a
moins de ST+, la mortalité à J30 est plus faible
(en particulier chez les femmes et les vieillards),
et les décès sont majoritairement extracardiaques
par la suite. Cela confirme les progrès faits dans le
traitement et le diagnostic des IDM.
Référence bibliographique
Roger VL, Weston SA, Gerber Y et al. Trends in incidence,
severity, and outcome of hospitalized myocardial infarc-
tion. Circulation 2010;121:863-9.
Commentaire
Chez les patients à faible risque ischémique, les
tests plaquettaires sont de faibles prédicteurs de
MACE en cas d’HRPP et n’ont aucun intérêt pour la
prédiction du risque hémorragique. L’intérêt chez
les sujets à haut risque (syndrome coronaire aigu)
ainsi que le bénéfice d’une adaptation thérapeu-
tique sont en cours d’étude dans d’autres proto-
coles (ARTIC, GRAVITAS, DANTE, TRIGGER-PCI).
Par ailleurs, d’autres tests validés (Multiplate®,
thromboélastographie, indice VASP) n’ont pas été
étudiés. La prise en compte des facteurs cliniques
d’HRPP (diabète, FEVG, etc.) est, à ce jour, la seule
recommandée.
Référence bibliographique
Breet NJ, van Werkum JW, Bouman HJ et al. Comparison
of platelet function tests in predicting clinical outcome in
patients undergoing coronary stent implantation. JAMA
2010; 303(8):754-62.
1
/
3
100%